Introdução
A doença pulmonar obstrutiva crónica (DPOC) é uma causa importante de morbilidade crónica e mortalidade prematura, constituindo a terceira causa de morte no mundo.1 Apresenta-se como a décima causa de incapacidade a nível mundial e a décima segunda causa de anos de vida útil perdidos ajustados à idade (DALYS). (1 A prevalência da DPOC apresenta valores muito heterogéneos. Em Portugal, o estudo Burden of Obstructive Lung Disease determinou uma prevalência de DPOC de 14,2% em indivíduos com idade igual ou superior a 40 anos na região de Lisboa, contudo, com uma elevada proporção de subdiagnóstico. (2
Nos últimos anos, em Portugal, tem-se verificado uma estabilidade da prevalência da DPOC registada nos cuidados de saúde primários (CSP), avaliável pelo indicador MORB.210.01 FL - Proporção de utentes com DPOC que mostra um aumento significativo apenas na ARS Algarve e diminuição na ARS Centro. (3)-(4
Realidade da DPOC em Portugal
Os dados mais recentes disponíveis apontam para uma prevalência de DPOC (cerca de 14%) nos indivíduos com idade superior a 40 anos na região de Lisboa e aproximadamente uma prevalência de 7% para a DPOC moderada, grave e muito grave. (2
O Programa Nacional para as Doenças Respiratórias (PNDR), publicado em 2017, refere que o número de utentes com DPOC e registo de espirometria é de 32,3% a nível nacional, sendo de 48% na região Norte. (5
Os dados disponíveis mais recentes encontram-se no Relatório Anual do Acesso a Cuidados de Saúde nos Estabelecimentos do Sistema Nacional de Saúde, publicado em 2019, referindo que o número de utentes com DPOC com registo de avaliação de FeV1 nos últimos três anos (Indicador 2013.049) é de 49,4% a nível nacional, sendo 62,7% na região Norte. (3
Apesar de ser uma das principais causas de morte em Portugal - de acordo com o Observatório Nacional das Doenças Respiratórias (ONDR), a DPOC foi responsável, em 2016, por 2.791 óbitos, 20,7% das mortes registadas por doença respiratória -, a população carece de literacia em saúde nesta área. (6
Quanto à DPOC foi publicado o Despacho n.º 6300/2016, de 12 de maio, onde se determina que as Administrações Regionais de Saúde (ARS) devem assegurar, em todos os ACeS, a existência de acesso a espirometria com o objetivo de modelar a nível nacional este tipo de prática, criando redes de espirometria nos CSP. Os resultados até agora existentes representam um enorme avanço; contudo, ainda não existe uniformização das atitudes em todo o país. (3), (5
Indicador 2017.380 - Proporção de utentes adultos com registos clínicos evidenciando a existência de asma, DPOC ou bronquite crónica, com registo de diagnóstico na lista de problemas
A contratualização nos CSP assenta num conjunto de indicadores diversificados, que visam: melhorias de acessibilidade, gestão da saúde e doença, ganhos de eficiência, efetividade, qualidade dos cuidados prestados, satisfação dos utilizadores e redução da despesa inapropriada. (7
A contratualização nos CSP no biénio 2020/2021 apresenta quatro novos indicadores, que têm como objetivo monitorizar a frequência de potenciais falhas na codificação de problemas de saúde na lista de problemas classificados pela ICPC-2. Um destes novos indicadores é a «Proporção de utentes adultos com registos clínicos evidenciando a existência de asma, DPOC ou bronquite crónica, com registo de diagnóstico na lista de problemas» (2017.380). (8
Esta nova tipologia de indicadores contribui para a identificação de utentes com doenças crónicas, já medicados nos CSP, e que não tendo um diagnóstico codificado em problemas ativos poderão não receber os cuidados adequados da sua equipa de saúde. (9)- (10
Segundo as necessidades previstas no PNDR de 2017, de forma a colaborar no combate às doenças respiratórias, aumentar o diagnóstico precoce de DPOC nos CSP, melhorar a prestação de cuidados promovendo as boas práticas na área das doenças respiratórias, surge a necessidade de exploração do indicador 2017.380 do Bilhete de Identidade (BI) de Indicadores de Monitorização e Contratualização dos CSP de 2017. (5), (11
A particularidade e inteligência deste indicador prende-se na interpretação dos seus outputs decorrentes de eventuais processos de auditoria interna ou externa. Podendo, este indicador fornece informação útil, que não tenha sido prevista na data da sua construção, a explicar seguidamente. (12
O indicador 2017.380 do BI de CSP é designado por «Proporção de utentes adultos com registos clínicos evidenciando a existência de asma, DPOC ou bronquite crónica, com registo de diagnóstico na lista de problemas». Verifica a proporção de utentes adultos utilizadores, com registos clínicos evidenciando a existência destas três doenças: asma, DPOC ou bronquite crónica, com registo de pelo menos um desses diagnósticos na lista de problemas com o estado ativo. (12
Este indicador utiliza como numerador a contagem dos utentes que tenham diagnóstico de DPOC, asma ou bronquite crónica (rubricas da ICPC-2: R95 ou R96 ou R79) registado na lista de problemas com o estado de «ativo» e compara-os, em denominador, com a contagem dos utentes com mais de dezoito anos que tiveram uma consulta médica presencial nos últimos doze meses e que tiveram pelo menos uma prescrição de medicação relacionada com as doenças obstrutivas das vias aéreas, prescrita na USF pelo seu médico de família ou por outro médico.
A terapêutica para doenças obstrutivas das vias aéreas inclui simpaticomiméticos, anticolinérgicos, xantinas e corticoides inalados, conforme a classificação Anatomical Therapeutic Chemical (ATC) R03 (Drugs for Obstructive Airway Diseases). (12
O indicador foi desenhado para monitorizar apenas os utentes frequentadores das unidades funcionais e, nesse sentido, avalia utentes com mais de dezoito anos com consulta presencial e prescrição de terapêutica da classe ATC R03. Não se contabilizam utentes no denominador que tenham estes medicamentos prescritos em outros contextos, como o hospitalar ou privado. (12
De forma a minimizar a probabilidade de falsos positivos para o denominador, o indicador é seletivo em relação aos utentes que já possuem outros diagnósticos do capítulo respiratório da ICPC-2, que não sejam os que se pretende contabilizar, e que justifiquem a prescrição desta terapêutica, como se observa na Tabela 1.
Tabela 1 Listagem de outros diagnósticos que estando em problemas ativos justificam a prescrição terapêutica para doenças obstrutivas das vias aéreas
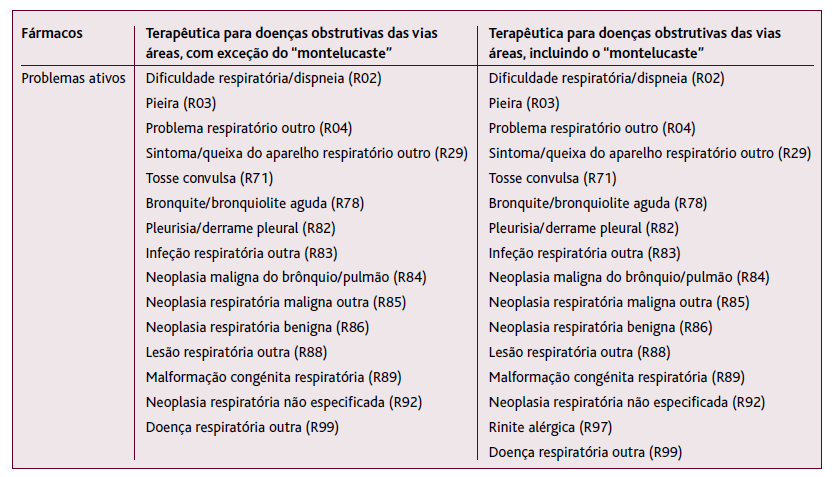
Portanto, se houve prescrição de medicação a um utente em consulta presencial nos últimos doze meses e não há o registo de um dos referidos códigos, este utente vai ser considerado não cumpridor. Desta forma, consegue aferir-se a listagem dos utentes que não são cumpridores deste indicador, podendo corrigir as codificações, considerar reclassificar a doença ou mesmo fazer o seu diagnóstico se existirem dúvidas.
Existem exceções a este indicador, pois podem ser prescritos, por exemplo, inaladores em outras situações, nomeadamente de neoplasia pulmonar ou o montelucaste na rinite alérgica (Tabela 1). Portanto, se o utente tem patologia respiratória que não seja asma, DPOC ou bronquite crónica e, se esta doença estiver codificada em problemas ativos, não afeta negativamente o indicador.
De modo prático, para operacionalizar o anteriormente descrito, retiram-se as listagens dos utentes não cumpridores do indicador 2017.380 (através da plataforma MIM@UF), identifica-se o diagnóstico com base no processo clínico e coloca-se em problemas ativos. É possível, no SCLINICO, mesmo sem inscrição do utente, avaliar o processo clínico e acrescentar o diagnóstico em falta nos problemas ativos, definindo a data do início do diagnóstico coincidente com o SOAP mais adequado. Quando necessário, dever-se-á marcar consulta para uma correta orientação diagnóstica.
Como qualquer outro indicador, a sua monitorização deve ocorrer ao longo do ano. Sugere-se especial atenção para a sua análise no início do segundo semestre a fim de preparar a época vacinal e do Inverno, dado que os utentes com DPOC ou asma sob terapêutica com corticosteroide inalado têm indicação formal para vacinação antigripal anual. (13
Analisando o perfil de evolução deste indicador a nível nacional, através da Matriz de Indicadores dos CSP, as diferentes ARS revelam valores de desempenho ainda longe dos ideais, rondando em 2021 os 80% em todas as ARS, o que significa cerca de 180 mil utentes com terapêutica dirigida às doenças respiratórias sem diagnóstico atribuído. (4
Este indicador é contabilizado no índice de desempenho setorial na área da gestão da doença, contribuindo com 50% do valor da subsecção das doenças respiratórias. (8
Implicação da falta de diagnóstico
A falha de um diagnóstico, particularmente a DPOC, pode ter gravíssimas implicações. Começando pela conjuntura atual, a pandemia COVID-19, estes doentes não diagnosticados perderam o direito a realizar precocemente a vacinação contra esta doença. Desta forma, não é realizada uma consulta estruturada e programada para a patologia respiratória que apresentam, não tendo, por isso, acesso aos cuidados adequados e mantendo-se a doença em fase de evolução. Não usufruem de vigilância programada, da melhor terapêutica, vacinação antigripal gratuita, vacina antipneumocócica, de programas de reabilitação respiratória e de cessação tabágica, entre outros.
Estes utentes não estão, por isso, integrados num circuito; são mais vulneráveis a agravamento da doença, exacerbações e perda da qualidade de vida. (14
Conclusão
O indicador 2017.380 é fundamental para a atualidade e para os próximos anos, pois ao identificar utentes frequentadores com terapêutica, mas sem diagnóstico registado que a suporte, permite descobrir um grupo de utentes das listas em que alguns poderão ter DPOC. O indicador contribui, assim, para combater o subdiagnóstico da DPOC.
O diagnóstico apropriado e o seguimento correto dos utentes com DPOC permitem uma gestão eficaz do seu estado de saúde, diminuindo: as exacerbações, os custos em medicação e hospitalizações e, consequentemente, o absentismo laboral e os anos de vida perdidos. Desta forma, cabe ao profissional de saúde procurar manter os registos atualizados, avaliar o grau de sintomatologia do utente em cada consulta e ajustar a terapêutica.
Dada a novidade do indicador 2017.380, um dos objetivos do presente estudo é a divulgação e incentivo aos profissionais para usufruto dos seus benefícios.
A excelência deste indicador pauta pela capacidade de identificar os utentes que estão esquecidos, que estão a fazer terapêutica, que foram, no último ano, presencialmente à unidade funcional e que têm terapêutica respiratória, mas que não estão codificados ou mesmo diagnosticados, tendo impacto nas três principais doenças respiratórias crónicas dos CSP. Só conhecendo bem a lista de utentes é que se poderá oferecer os melhores cuidados!















