INTRODUÇÃO
Os hábitos alimentares das crianças e adolescentes em Portugal estão desadequados (1). Segundo o mais recente Inquérito Alimentar Nacional e de Atividade Física, de 2015-2016, 87% das crianças e 91% dos adolescentes têm um consumo de hortícolas inferior às recomendações da Organização Mundial da Saúde (OMS) (>400 g por dia) (1, 2), sendo o consumo médio nas crianças de 133 g/dia e de 97 g/dia nos adolescentes (1). Estas faixas etárias têm uma ingestão de sal superior às recomendações da OMS (<5 g por dia) (1, 3) e apresentam elevadas percentagens de inadequação de consumo de açúcar e ácidos gordos saturados (1). Os hábitos alimentares inadequados estão associados ao excesso de peso (pré-obesidade e obesidade) (4, 5). Em Portugal, 17,3% das crianças e 23,6% dos adolescentes têm pré-obesidade e 7,7% das crianças e 8,7% dos adolescentes têm obesidade (1). O excesso de peso relaciona-se com diversas morbilidades e, nestas faixas etárias, os seus efeitos na saúde terão impacto na geração seguinte, uma vez que têm maior probabilidade de permanecer com excesso de peso na vida adulta (4, 6).
Segundo a teoria ecológica do desenvolvimento humano de Bronfenbrenner (1977), são vários os fatores que influenciam os hábitos alimentares das crianças e adolescentes: ao nível do microssistema encontram-se as influências da família, dos amigos e da escola; no exossistema enquadram-se as influências das estruturas sociais, políticas, indústria e dos media; e ao nível do macrossistema estão as crenças sociais e culturais (7, 8) (Figura 1). O espaço físico “escola” proporciona um conjunto de oportunidades para crianças e adolescentes adquirirem estilos de vida saudáveis, tanto alimentares, como de atividade física (8 - 11), uma vez que passam lá grande parte do tempo semanal, durante mais de 12 anos das suas vidas (12). Acresce que Portugal é um dos países acima da média da União Europeia relativamente a este tempo (13). A escola surge como um local de aprendizagem, onde se pode incluir a educação para a saúde, em particular a educação alimentar, sendo também um local fornecedor de alimentos, através do refeitório, bufetes e máquinas de venda automática de alimentos e bebidas (MVAAB), onde os alunos realizam entre um terço a metade das suas refeições diárias (14). Existem normativos legais e referenciais estratégicos que regulam a oferta alimentar das escolas em Portugal (15 - 23), promovendo um ambiente alimentar saudável e contribuindo para a Promoção da Saúde (PS) (11, 24). Considera-se a escola o cenário ideal para instituir intervenções com o propósito de melhorar os hábitos alimentares das crianças e adolescentes (8, 14).
O conceito PS surge em 1986, na Primeira Conferência Internacional, na qual se aprovou a Carta de Otawa. Define-se como o “aumento da capacidade dos indivíduos e das comunidades para controlarem a sua saúde, no sentido de a melhorar" (25), com vista à obtenção de um “completo estado de bem-estar físico, mental e social e não apenas a ausência de doença” (25, 26). Acrescenta que devem estar “aptos a identificar e realizar as suas aspirações, a satisfazer as suas necessidades e a modificar ou adaptar-se ao meio” (25). Os princípios da Carta de Otawa incluem construir políticas saudáveis, criar ambientes favoráveis à saúde, reforçar a ação comunitária, desenvolver competências pessoais e reorientar os serviços de saúde (25, 27). Uma Escola Promotora da Saúde é aquela que fortalece constantemente a capacidade de proporcionar um ambiente saudável para viver, aprender e trabalhar (28), seguindo os princípios da Carta de Otawa (11, 29).
Perante o exposto, e sendo a “política nutricional e alimentar” um “conjunto concertado e transversal de ações destinadas a garantir e incentivar a disponibilidade e o acesso a determinado tipo de alimentos tendo como objetivo a melhoria do estado nutricional e a promoção da saúde da população” (30, 31), demonstra-se que é premente a criação de políticas nutricionais e alimentares que estabeleçam estratégias para a uma alimentação saudável e nutricionalmente equilibrada nas escolas (6), visto que a má alimentação tem impacto negativo na saúde e no bem-estar dos alunos, dificultando a capacidade de aprendizagem e desempenho escolar (32), e que melhorar o estado nutricional das crianças e adolescentes poderá ser uma estratégia eficaz para melhorar a saúde das gerações futuras (10, 11).
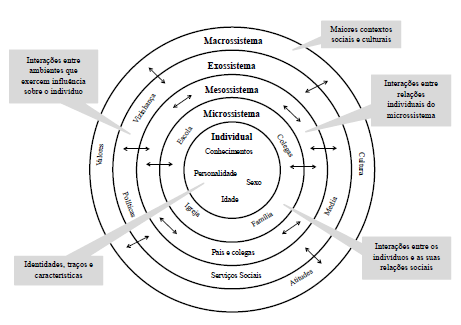
Figura 1: Teoria ecológica do desenvolvimento humano, adaptada do modelo proposto por Bronfenbrenner (1977)
OBJETIVOS
Criar um modelo de Política Nutricional e Alimentar em contexto Escolar, doravante designado PNAE, que torne a disponibilidade alimentar destes locais coerente com um ambiente promotor da saúde e seja eficaz na melhoria de hábitos alimentares da comunidade escolar.
METODOLOGIA
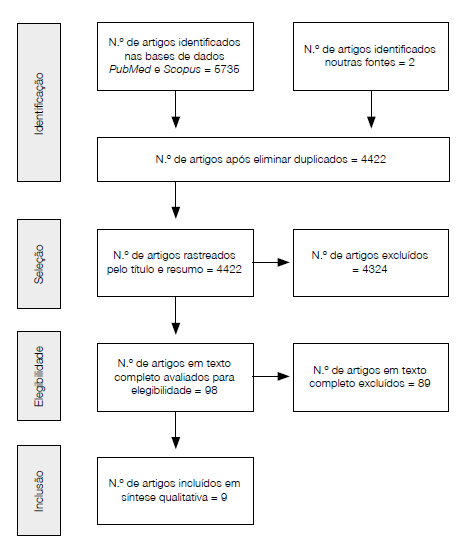
Fez-se uma pesquisa sistemática nas bases de dados Scopus, PubMed e Google Académico, utilizando a expressão de pesquisa: (student OR school) AND (nutrition OR food) AND policy; limite temporal: 2010 a 2020; tipos de artigo: ensaios clínicos e revisões. A pesquisa foi efetuada entre dezembro 2019 e janeiro 2020. A seleção dos artigos teve por base as recomendações Preferred Reported Items for Systematic Reviews and Meta-Analyses (PRISMA) (33), elegendo artigos cujo título e resumo abordassem questões relacionadas com políticas nutricionais e alimentares, direcionadas a crianças e adolescentes, em contexto escolar, escritos em inglês e português (Figura 2). A bibliografia dos artigos previamente selecionados também foi alvo de revisão. A gestão de referências bibliográficas realizou-se através do programa informático EndNote X9®.
RESULTADOS
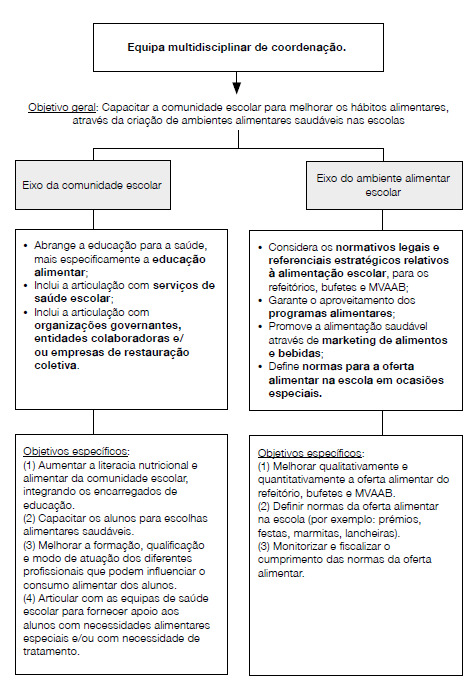
O modelo de PNAE (Figura 3) que se apresenta pressupõe a definição de uma equipa de coordenação multidisciplinar (6, 34, 35) composta pelo/a diretor/a do agrupamento escolar/escola não agrupada (AE/ ENA), pelo/a nutricionista/outro elemento da Equipa de Saúde Escolar da respetiva Unidade de Cuidados na Comunidade (UCC) e pelo/a
professor/a coordenador/a da PS. Poderá também contemplar um/a assistente operacional (36), um/a representante de alunos (36), um/a representante dos encarregados de educação (EE) (36, 37) e/ou outros membros que façam sentido integrar a equipa. Divide-se em dois eixos: ambiente alimentar escolar e comunidade escolar (24); e o principal objetivo é capacitar a comunidade escolar para melhorar os hábitos alimentares, através da criação de ambientes alimentares saudáveis nas escolas.
A intervenção ao nível do eixo do ambiente alimentar escolar (32), entendido como “o ambiente coletivo físico, económico, político e sociocultural, bem como as oportunidades e as condições passíveis de influenciar as escolhas alimentares e o estado nutricional dos indivíduos” (38), tem como objetivos específicos: a) melhorar qualitativa e quantitativamente a oferta alimentar dos refeitórios, bufetes e MVAAB (14), b) definir normas da oferta alimentar na escola (por exemplo: prémios, festas, marmitas, lancheiras) e c) monitorizar e fiscalizar o cumprimento das normas da oferta alimentar (24). Considera os normativos legais e referenciais estratégicos relativos à alimentação escolar mais atuais para os refeitórios, bufetes e MVAAB (15 - 23), cujo cumprimento deve ser garantido. Garante o aproveitamento dos programas alimentares disponíveis, que visam aumentar a disponibilidade de alimentos e, em simultâneo, promover uma alimentação saudável (34), como por exemplo, o Regime Escolar (39 - 41). Poderá haver programas alimentares locais, provenientes das autarquias, por exemplo, que deverão ser integrados e aproveitados. Promove a alimentação saudável através do marketing de alimentos e bebidas, devendo haver uma promoção de alimentos e bebidas saudáveis, quer por ajuste de preços, colocando preços mais baixos para estes alimentos (18, 34), quer por meios de publicitação (por exemplo, cartazes, panfletos, rádio, painéis, entre outros) (42, 43), respeitando a legislação atual para a publicidade: Lei n.º 30/2019 de 23 de abril (44). Define normas para a oferta alimentar na escola em ocasiões especiais, traduzindo-se na definição do fornecimento de alimentos e bebidas que apoiem a saúde e, como recompensas, oferecer itens não alimentares (42).
A intervenção ao nível do eixo da comunidade escolar tem como objetivos específicos: a) aumentar a literacia nutricional e alimentar da comunidade escolar, integrando os EE (34, 36, 37, 45, 46), b) melhorar a formação, qualificação e modo de atuação dos diferentes profissionais que podem influenciar o consumo alimentar dos alunos (24), c) capacitar os alunos para escolhas alimentares saudáveis (24) e d) articular com as equipas de saúde escolar para fornecer apoio aos alunos com necessidades alimentares especiais (por exemplo, alergias e intolerâncias alimentares) e/ou com necessidade de tratamento (por exemplo, com doenças crónicas não transmissíveis). Abrange a educação alimentar, que deve ser estruturada, consistente e coerente, com foco nas atitudes e comportamentos (34, 47) e integrada no currículo, de forma a ter uma continuidade ao longo dos anos de escolaridade (24, 32, 34) . Os EE devem ser incluídos de forma direta (participação ativa nas atividades) ou indireta (participação passiva nas atividades - por exemplo: através de material didático que os educandos levem para casa) (46). Os assistentes operacionais que lidem com a alimentação deverão ter formação no âmbito da qualidade e segurança alimentar e estar aptos para influenciar comportamentos, atitudes e escolhas alimentares saudáveis nos alunos; e os professores deverão ser treinados a promover a educação alimentar e, tal como os assistentes operacionais, estar aptos para influenciar comportamentos, atitudes e escolhas alimentares saudáveis nos alunos (24, 34). Inclui a articulação com serviços de saúde escolar, constituídos pela equipa de saúde escolar da respetiva UCC e pelo/a professor/a coordenador/a da PS do AE/ENA. Devem apoiar uma alimentação saudável, fornecendo informação sobre normativos legais, referenciais estratégicos e programas alimentares escolares existentes e facilitar o seu encaminhamento para a consulta de nutrição através da articulação com a Equipa de Saúde Familiar, em caso de necessidade, e devido acompanhamento (32, 34). Auxiliam na educação alimentar, quer pela capacitação dos professores e formação dos assistentes operacionais (32, 34), quer pela dinamização de sessões de educação alimentar aos alunos e/ou EE (32). Inclui também a articulação com organizações governantes, entidades colaboradoras e/ou empresas de restauração coletiva, ou seja, a equipa de coordenação da PNAE deve articular com as autarquias locais, Direção-Geral da Educação (DGE), Direção-Geral dos Estabelecimentos de Ensino (DGEstE) e, sempre que necessário, com as empresas de restauração coletiva adjudicantes, de forma a dar conhecimento sobre a PNAE, obtendo mais recursos financeiros e/ou humanos e facilitando a implementação (24). Poderá também ser interessante e favorável integrar atividades destas organizações na PNAE.
Se os AE/ENA cumprirem o estipulado na PNAE estarão aptos para concorrer a programas de reconhecimento (6, 35) como, por exemplo, a Iniciativa Escola Amiga da Criança (48) e o Selo Escola Saudável (49).
DISCUSSÃO DOS RESULTADOS
Dada a importância de fomentar hábitos alimentares saudáveis nas crianças e adolescentes, com vista a melhorar o estado de saúde das gerações futuras, este artigo pretende contribuir com a criação de um modelo de PNAE, transversal a qualquer AE/ENA.
As escolas devem promover abordagens continuadas e multicompetentes baseadas nos princípios da Escola Promotora da Saúde (11), criando estratégias que incluam no currículo a educação alimentar, ministrada por professores treinados para o efeito e/ou por nutricionistas; que forneçam um ambiente que apoie a adoção de hábitos alimentares saudáveis; que incluam um serviço de alimentação que disponibilize opções saudáveis; e que garantam a integração dos EE (24).
O modelo de PNAE apresentado cumpre todos estes pressupostos, através da conjugação dos eixos do “ambiente alimentar” e da “comunidade escolar”, descritos por Bento, A et al. (2018). A escolha dos parâmetros a incluir em cada eixo teve por base as barreiras e facilitadores identificados na literatura científica observada e os estudos de eficácia dos parâmetros (por exemplo: eficácia da educação alimentar, da melhoria da oferta alimentar e da inclusão dos EE). As barreiras identificadas na literatura científica que dificultam a implementação de políticas nutricionais e alimentares nas escolas são: linguagem difícil e pouco clara (8), indisponibilidade de recursos materiais para as sessões de educação alimentar (por exemplo: planos de sessão, materiais didáticos...) (8, 36), falta de suporte ao nível da formação/treino de professores e assistentes operacionais (8, 36), falhas na comunicação (por exemplo: entre nutricionista/ professores/ assistentes operacionais/ fornecedores...) (8), falta de integração dos EE (8, 36), tempo limitado para cumprir metas curriculares (36), custo dos alimentos saudáveis(8), poucos recursos financeiros para apoiar a implementação(8, 35, 36), incoerência entre o ambiente alimentar da escola e de casa(8), preferência dos alunos por alimentos com baixa densidade nutricional(8), desconexão entre os membros da equipa de coordenação da PNAE e funções indefinidas ou pouco claras (8), características da localização do AE/ENA (AE/ENA mais pequenos e rurais são propensos a ter menos acesso a alimentos saudáveis e menos apoios organizacionais e/ou financeiros) (8), disponibilidade e acessibilidade dos alimentos oferecidos e vendidos aos alunos fora do recinto escolar (estabelecimentos de fast-food, lojas de conveniência, cafés/restaurantes, influência do marketing de alimentos e bebidas) (8) e o facto de não haver penalização para o incumprimento (36). Por outro lado, existem facilitadores que estimulam a implementação de políticas nutricionais e alimentares nas escolas, nomeadamente: haver um suporte a nível macro (por organizações governantes, entidades patrocinadoras ou colaboradoras - por exemplo: autarquias, DGE, DEGestE, Agrupamentos de Centros de Saúde (ACeS), empresas de restauração coletiva...) (8, 35), existência de um documento teórico que suporte a PNAE (45), assistência técnica ou especializada (por exemplo: colaboração dos nutricionistas) (8, 35), acessibilidade a alimentos saudáveis (8), ambiente alimentar escolar saudável(8), apoio dos alunos (36), programas de reconhecimento (35), apoio dos assistentes operacionais (36), alinhamento da educação alimentar com o currículo escolar (8), alinhamento com as prioridades/ necessidades do AE/ENA (8), existência de uma equipa de coordenação da PNAE com funções bem definidas (8, 35, 36) e características e localização do AE/ENA (AE/ENA mais pequenos e rurais parecem ter maior envolvimento com a comunidade; AE/ENA maiores e urbanas têm maior possibilidade de adotar uma PNAE clara e de dispor de recursos; AE/ENA com maior posição socioeconómica podem ter EE mais envolvidos e preocupados com a saúde) (8).
De acordo com a literatura científica, a conjugação entre a educação alimentar e a melhoria da oferta alimentar é fundamental (8, 14, 34, 45, 50 - 54). É importante que a oferta alimentar da escola seja concordante com os conhecimentos sobre alimentação saudável que se transmitem aos alunos, promovendo atitudes e comportamentos adequados, facilitando a tomada de decisão consciente (34, 47).
A integração dos EE nas estratégias de intervenção nas escolas permite que se tornem modelos de hábitos alimentares saudáveis para crianças e adolescentes, o que parece favorecer as alterações comportamentais para lá do ambiente escolar, ou seja, possibilita que estes comportamentos e atitudes se mantenham no seio familiar (45, 46). Assim, é menos provável que sejam expostos a incoerências entre o que se recomenda na escola e o que faz em casa (6). Há ainda evidência científica que defende que o envolvimento dos EE na PNAE contribui para uma melhoria do ambiente alimentar escolar (37). Contudo, a evidência atual é insuficiente para avaliar eficácia destas intervenções. São precisos mais estudos que comparem intervenções com e sem envolvimento dos EE (55).
A implementação do modelo de PNAE deverá ser monitorizada através de reuniões com a equipa de coordenação, pelo menos uma por período letivo, com vista a verificar o progresso das estratégias previamente definidas. A eficácia da intervenção deverá ser determinada através da avaliação de resultados em três momentos: curto prazo (após aplicação de determinada estratégia- avaliação de processo) (6): definida consoante a estratégia que se quer avaliar. Poderá consistir na aplicação de questionários, na aplicação de grelhas de avaliação, em observação direta ou debates; médio prazo (2-5 anos) (6): permitindo-nos avaliar se as estratégias estão a ser efetivas, ou seja, se os conhecimentos, comportamentos e atitudes saudáveis dos alunos e as melhorias da oferta alimentar prevalecem no tempo, por exemplo: analisar os hábitos alimentares dos alunos, avaliar a oferta alimentar dos bufetes e MVAAB, entre outros; e a longo prazo (>5 anos) (6): permitindo-nos avaliar se a intervenção está a ser efetiva em parâmetros com resultados a longo prazo, por exemplo: prevalência de alunos com pré-obesidade e obesidade.
Ao longo deste trabalho foi possível percecionar limitações, nomeadamente o facto de não afetar a oferta alimentar na periferia dos AE/ENA e de não abordar a componente da atividade física e pontos fortes, em particular ser, ao nosso conhecimento, o primeiro modelo de PNAE com aplicabilidade direta nos AE/ENA, permitir a integração de toda a comunidade escolar, articular com a UCC - Equipa de Saúde Escolar e ter um fundamento teórico documentado que facilita a implementação, monitorização e avaliação.
CONCLUSÕES
Perante o exposto, pode concluir-se que a existência de um modelo de PNAE é fundamental para o desenvolvimento de estratégias de intervenção nas escolas. A sua fundamentação teórica documentada permite identificar de forma mais clara onde e como atuar e, ao mesmo tempo, o que monitorizar e avaliar, possibilitando uma melhor interpretação por parte dos AE/ENA e, desta forma, promover a sua adesão. A eficácia das intervenções que têm por base este modelo de PNAE ainda não foi determinada. Encontra-se em desenvolvimento uma estratégia piloto em dois Agrupamentos de Escolas do concelho de Matosinhos.
CONTRIBUIÇÃO DE CADA AUTOR PARA O ARTIGO
MM: Principal pesquisadora da informação bibliográfica e redatora do artigo; TM: Mentora da temática e da aplicação do programa piloto nos agrupamentos indicados, e revisora do artigo. Ambas as autoras criaram o modelo apresentado com base nas referências estudadas.