Introdução
A doença oncológica acompanha-se frequentemente de clusters de sintomas que comprometem a qualidade de vida (QdV) e o bem-estar. Entre as dificuldades associadas à sua gestão, encontram-se os regimes terapêuticos complexos, que incluem: monitorização e gestão de sintomas, polimedicação, manutenção do nível nutricional, ajustes no estilo de vida e adaptação psicossocial.1 As doenças oncológicas, principalmente as que acarretam sintomas persistentes, exigem grandes desafios para o doente, nomeadamente a aquisição de conhecimentos e estratégias de conforto adaptativas, que requerem, na maioria das vezes, competências especificas que só os profissionais de saúde apresentam.2,3Com a mudança de paradigma, em que a doença oncológica passou a ser considerada como crónica, ao invés de fatal4 a pessoa começa a assumir um papel mais ativo na gestão da sua doença e do regime terapêutico. Neste contexto, a autogestão é amplamente defendida como fulcral para conseguir melhores resultados de saúde e a QdV.5 A participação da pessoa na gestão do seu regime terapêutico constitui uma ferramenta, bem como o alvo das intervenções, sempre centradas na pessoa e suas necessidades.5,6A autogestão não se esgota na aquisição de competências de gestão sintomas e do regime terapêutico, mas também incrementa a adoção de estratégias que permitam a pessoa manter um percurso de vida o mais saudável possível, durante o maior tempo possível e o maior nível de literacia atingível.3,6
No doente oncológico, no período pós-operatório, as medidas de autogestão são necessárias na medida em que a maioria dos sintomas detetados neste período, não se revelam novos, mas surgem como acumulação ou agravamento dos pré-existentes e característicos da doença, dificultando ou impedindo a reabilitação.7
No seio dos múltiplos sintomas encontra-se a dor, como um dos sintomas mais comuns após cirurgia.8-10No doente oncológico este problema adensa-se, uma vez que muitas vezes já experienciam, previamente à cirurgia, dor crónica com uso habitual de opióides. Assim, no período pós-alta hospitalar, os doentes devem ser capazes de gerir a dor, nomeadamente estarem capacitados para a gestão do regime medicamentoso, o que pode ser influenciado negativamente pelos seus efeitos adversos, assim como pelas expectativas e as preocupações em relação ao uso dos fármacos. A dor pós-operatória não controlada pode evoluir para uma dor crónica11-13e associa-se, muitas vezes, a indicadores importantes como o reinternamento, a insatisfação da pessoa com o serviço de saúde, a morbimortalidade e a custos associados ao tratamento.14 No entanto, se a dor for gerida de forma eficiente, fica limitada a um curto espaço de tempo, sendo o seu impacto reduzido. Muitos estudos sobre dor pós-cirúrgica em doentes oncológicos têm abordagens essencialmente farmacológicas, muito direcionadas para o uso de fármacos opioides.15-18As publicações sobre as orientações dadas ao doente após a alta hospitalar para a autogestão da dor pós-operatória são escassas, no entanto, o seu estudo é de elevada importância, uma vez que muitos doentes reportam mais dor no período pós-alta hospitalar relativamente ao pós-operatório imediato.19,20Torna-se assim importante ter conhecimento sobre intervenções disponíveis para capacitar o doente para a autogestão da dor, após alta hospitalar.
A gestão dos sintomas relacionados com a ferida cirúrgica assume um papel fundamental na prevenção de complicações pós-operatórias, onde se incluí a Infeção do Local Cirúrgico (ILC). A prevenção da ILC é um processo complexo, multifatorial, requerendo, por isso, a integração de um conjunto de medidas que abrangem também o período pós-operatório.21 A ILC está relacionada com o procedimento cirúrgico, ocorre no local da incisão cirúrgica ou próximo dela e pode ocorrer nos primeiros trinta dias do pós-operatório.22 Por outro lado, diversos estudos reportam que a infeção do local cirúrgico é também, um dos motivos mais comuns que leva a readmissões não planeadas por complicações da ferida após a alta hospitalar, 23 o que pode atrasar o início de tratamentos adjuvantes.24-27Desta forma, a prevenção de infeção e complicações da ferida cirúrgica, é fundamental para uma boa recuperação, prevenção de readmissões, promoção de qualidade de vida (QdV) no período após alta hospitalar e continuidade dos tratamentos. Também aqui, o doente deve ser devidamente capacitado para os cuidados que deve manter após a alta hospitalar, assim como em relação aos sinais e sintomas que requerem uma procura dos serviços de saúde. A escassez na evidência sobre a autogestão da ferida cirúrgica após a alta hospitalar28 e sobre estratégias para ajudar o doente a reportar e gerir estes sintomas após a alta hospitalar29 traz a necessidade de estudar esta temática.
No âmbito da autogestão de sintomas, a pessoa deve, também, se sentir segura relativamente ao que pode e não pode fazer face às suas atividades habituais. Só assim é possível garantir uma recuperação que permita a continuação dos tratamentos necessários, principalmente num contexto de doença oncológica onde o tratamento se caracteriza pela sua complexidade e multidisciplinaridade.
Este estudo tem como objetivo geral identificar as orientações terapêuticas de suporte à autogestão dos sintomas dor e cuidados a ter com a ferida cirúrgica na pessoa com doença oncológica submetida a cirurgia após alta clínica.
Método
Uma vez que se pretende identificar a evidência disponível sobre a temática apresentada, a presente revisão foi guiada pela metodologia descrita no Manual da Joanna Briggs Institute (JBI) para scopings reviews (2020)30 e pelo modelo PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses)31 para organização da informação.
Critérios de inclusão e exclusão
As questões de investigação foram definidas com base no acrónimo PCC (População, Conceito e Contexto) de acordo com a metodologia supracitada. Esta scoping review incluiu estudos que abordam a seguinte problemática: (a) pessoa com doença oncológica submetida a cirurgia, com idade superior a 18 anos (participantes); b) orientações terapêuticas para autogestão de sintomas (conceito); c) período pós-operatório, após alta hospitalar (contexto). Considerou-se estudos quantitativos (estudos de desenho experimental e observacional), estudos qualitativos, estudos de métodos mistos e revisões da literatura publicadas nas bases de dados selecionadas, assim como informação publicada em guidelines e websites. Foram incluídos estudos publicados entre 2011 até setembro de 2022 publicados em inglês, português ou espanhol. Foram excluídos estudos de cuidados paliativos e artigos de opinião, publicações com participantes com idade inferior a 18 anos, que estudaram outro tipo de tratamento que não cirurgia, que incidiram no período pré, peri ou pós-operatório imediato em exclusivo e os que fazem referência a intervenções unicamente farmacológicas.
Estratégia de Pesquisa
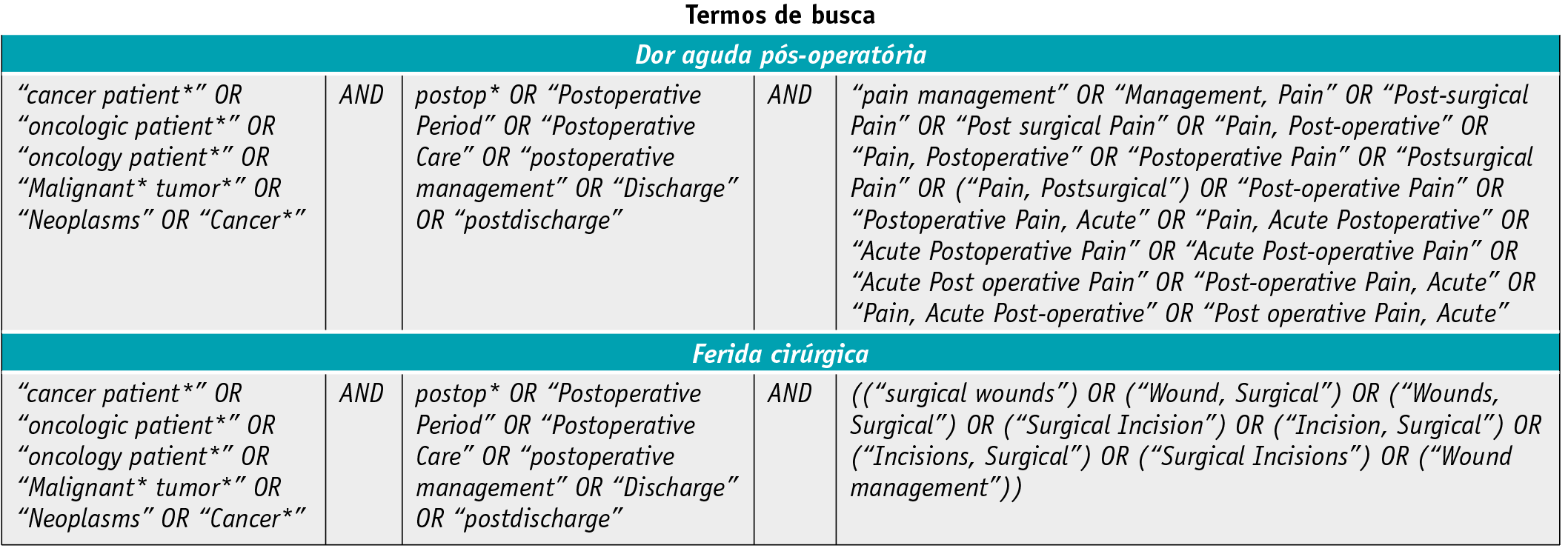
A estratégia de pesquisa incluiu estudos nas bases de dados CINAHL e MEDLINE, via EbscoHost. Aos termos de busca, utilizando palavras-chave indexadas, foram adicionados os sinónimos através da utilização da ferramenta “MH Exact Subject Heading”. Foram também utilizados os termos livres como instrumento adicional. De forma a identificar possíveis abreviações ou palavras com terminações diferentes, foi utilizada a técnica de abreviação, com operadores de truncagem, como o “*”. Procedeu-se à conexão dos termos de pesquisa através do recurso aos operadores booleanos “OR” e “AND”.
Foi aplicada uma estratégia de pesquisa de 3 fases: 1) uma pesquisa inicial nas bases de dados selecionadas, seguida de uma análise do conteúdo no título e no resumo, assim como palavras chave/termos de pesquisa descritos nos artigos; 2) uma segunda pesquisa usando as palavras chave identificadas nos termos de pesquisa do estudos incluídos foi realizada nas bases de dados selecionadas e as referências dos estudos encontrados na pesquisa foram analisados para identificar estudos adicionais; 3) A lista de referência dos estudos identificados foi pesquisada para a inclusão de estudos adicionais. Todas as publicações identificadas foram selecionadas e exportadas para o gestor de referências EndNote version X9 e os duplicados foram removidos. Três revisores independentes analisaram a relevância dos artigos a ser incluídos na revisão, baseada na informação fornecida no título e resumo. Dois revisores, de forma independente examinaram as versões com texto completo dos artigos para verificar se eles iam ao encontro dos critérios de inclusão.
Extração de Resultados
Os dados extraídos e processo de síntese incluíram leituras completas e sucessivas dos artigos. Os dados extraídos foram discutidos e dados discordantes assumidos por consenso. Uma tabela de extração de dados dos estudos incluídos foi desenvolvida de acordo com os objetivos do estudo e questões de investigação. A seguinte informação foi registada para cada publicação: autor/fonte, ano de publicação, tipo de estudo, objetivo do estudo, orientação terapêutica identificada. Posteriormente foram analisadas e organizadas as orientações terapêuticas, de modo a construir a informação para a população em estudo, de forma a apoiar a autogestão de cada sintoma, capacitando o doente no período pós-operatório e após alta hospitalar.
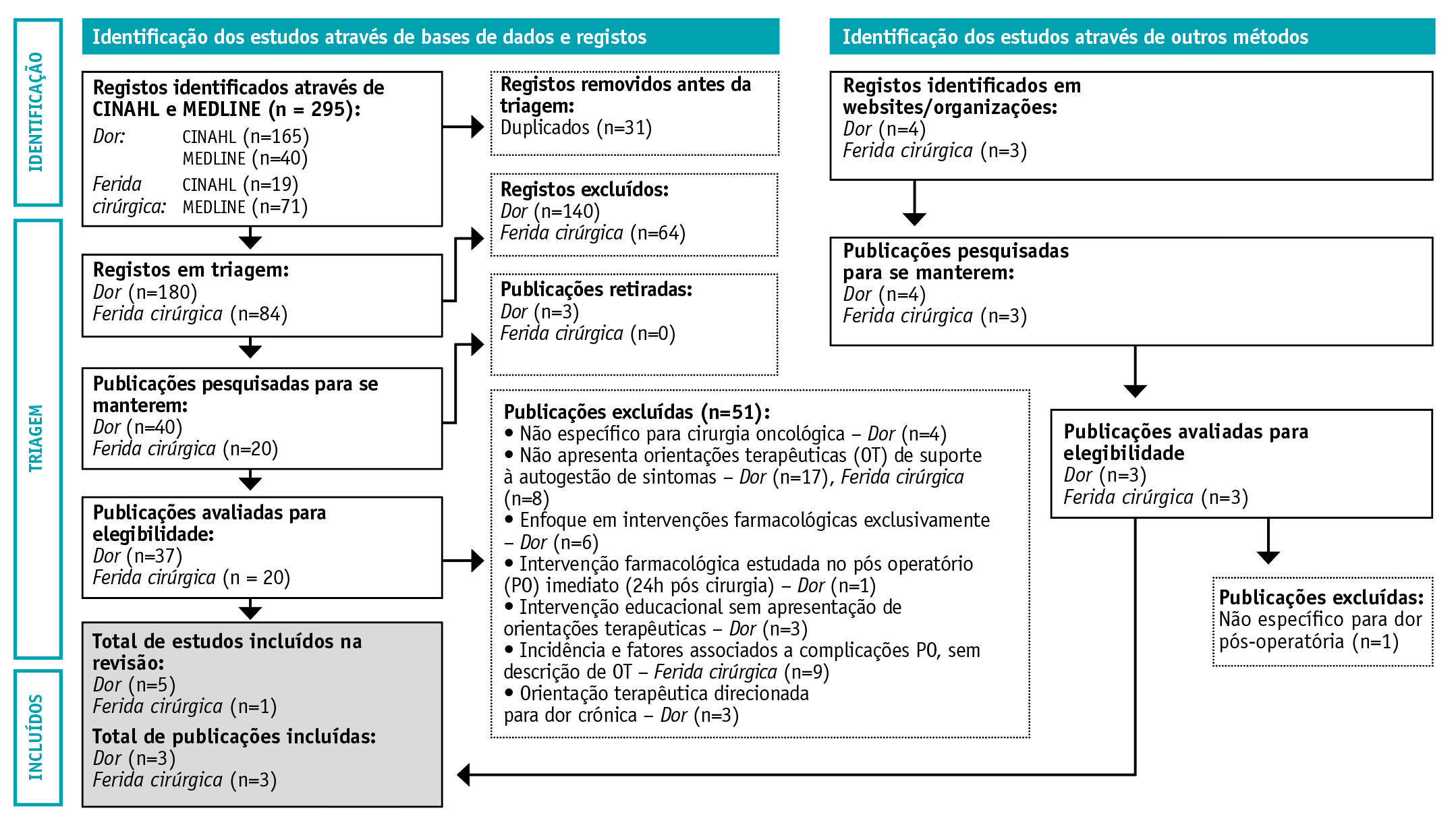
Adaptado da tradução de: Verónica Abreu*, Sónia Gonçalves-Lopes*, José Luís Sousa* e Verónica Oliveira / *ESS Jean Piaget - Vila Nova de Gaia - Portugal de: Page MJ, McKenzie JE, Bossuyt PM, Boutron I, Hoffmann TC, Mulrow CD, et al. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ 2021;372:n71. doi: https://doi.org/10.1136/bmj.n71
Figura 1 Processo de identificação e inclusão dos estudos/documentos da RIL - PRISMA 2020
Resultados
Na primeira etapa da pesquisa efetuada nas bases de dados eletrónicas resultou uma amostra inicial de 205 artigos relacionados com o sintoma dor e 90 artigos relacionados com a ferida cirúrgica. Decorrente da pesquisa efetuada em fontes de informação secundária adicionaram-se 4 documentos relacionados com o sintoma dor e 3 relacionados com a ferida cirúrgica. Após análise dos resumos, 40 artigos para o sintoma dor e 20 artigos para sintomas relacionados com a ferida cirúrgica, pareciam dar resposta às questões de pesquisa e objetivos definidos. Após aplicação de procedimento de seleção de estudos, 12 publicações referentes aos sintomas em estudo cumpriam os critérios definidos. O ano de publicação dos artigos/documentos variou entre 2005 a 2021. Na Figura 1 apresenta-se o processo de identificação e inclusão dos estudos/documentos incluídos na revisão.
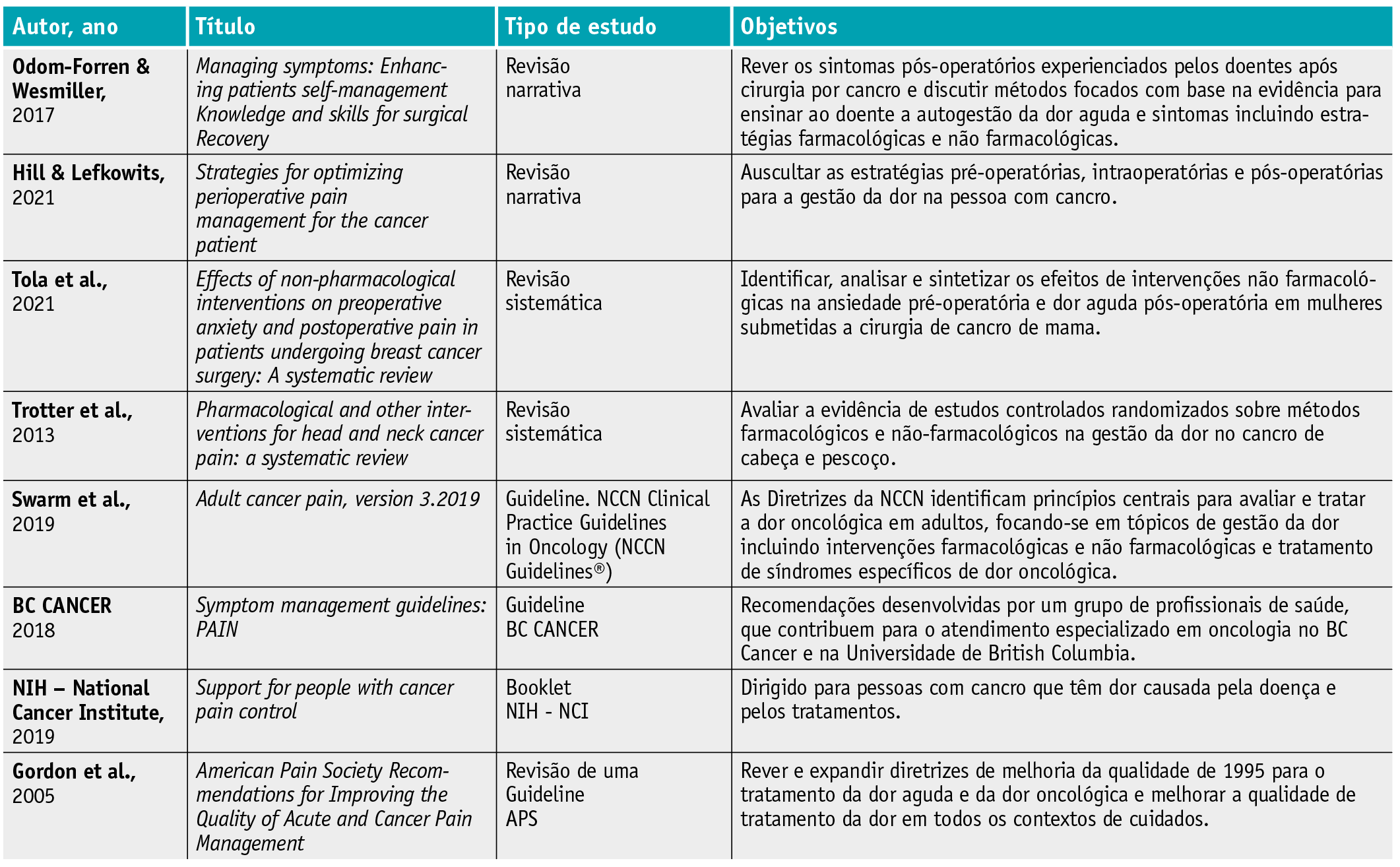
As publicações incluídas, para o sintoma dor (Tabela 2), contemplam 4 revisões da literatura7,32-34e uma revisão de uma guideline35, duas guidelines36-37e um booklet direcionado para o doente e família/cuidadores. Dos artigos incluídos, dois7,34são direcionados para a dor pós-operatória para todos os tipos de cancro e dois incidem em populações mais especificas, como pessoas com cancro da mama33 e com cancro cabeça e pescoço.32 Na tabela 2 apresenta-se uma sumarização dos estudos e documentos incluídos nesta revisão relativos ao sintoma dor, incluindo informação relativa aos autores, ano de publicação, tipo de estudo e acesso/fonte e objetivos.
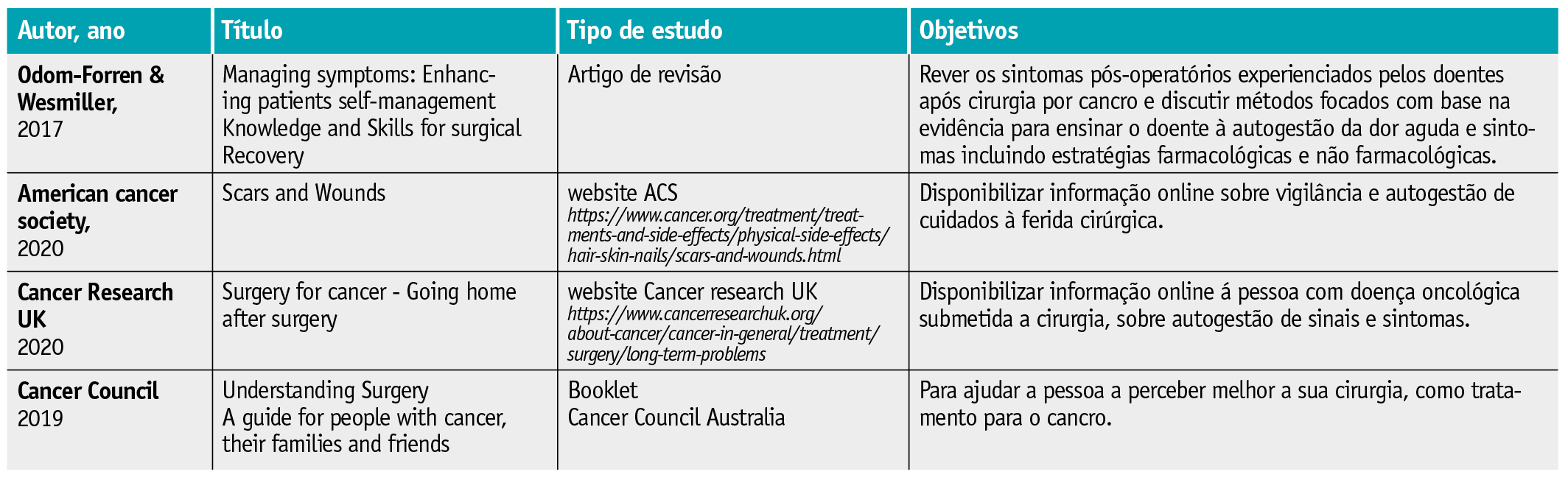
Relativamente à gestão dos sintomas relacionados com a ferida cirúrgica, foi identificado um artigo de revisão7, reportando-se à gestão dos sintomas pós-operatórios experienciados pelos doentes após cirurgia oncológica. Foram também incluídas duas publicações em websites de organizações oncológicas39,40e um booklet41, direcionados para o doente e sua família. As três publicações são de diferentes países e fornecem informação sobre o procedimento cirúrgico, e, mais especificamente, sobre os cuidados a ter associados à ferida. São todas de acesso livre.
Através do processo de análise dos diversos estudos e documentos, foram selecionadas as orientações terapêuticas de suporte à autogestão dos sintomas em estudo, associados à cirurgia e após alta hospitalar, assim como as fontes bibliográficas que as suportam (Tabela 4 e Tabela 5).
Tabela 4 Orientações terapêuticas para o sintoma dor
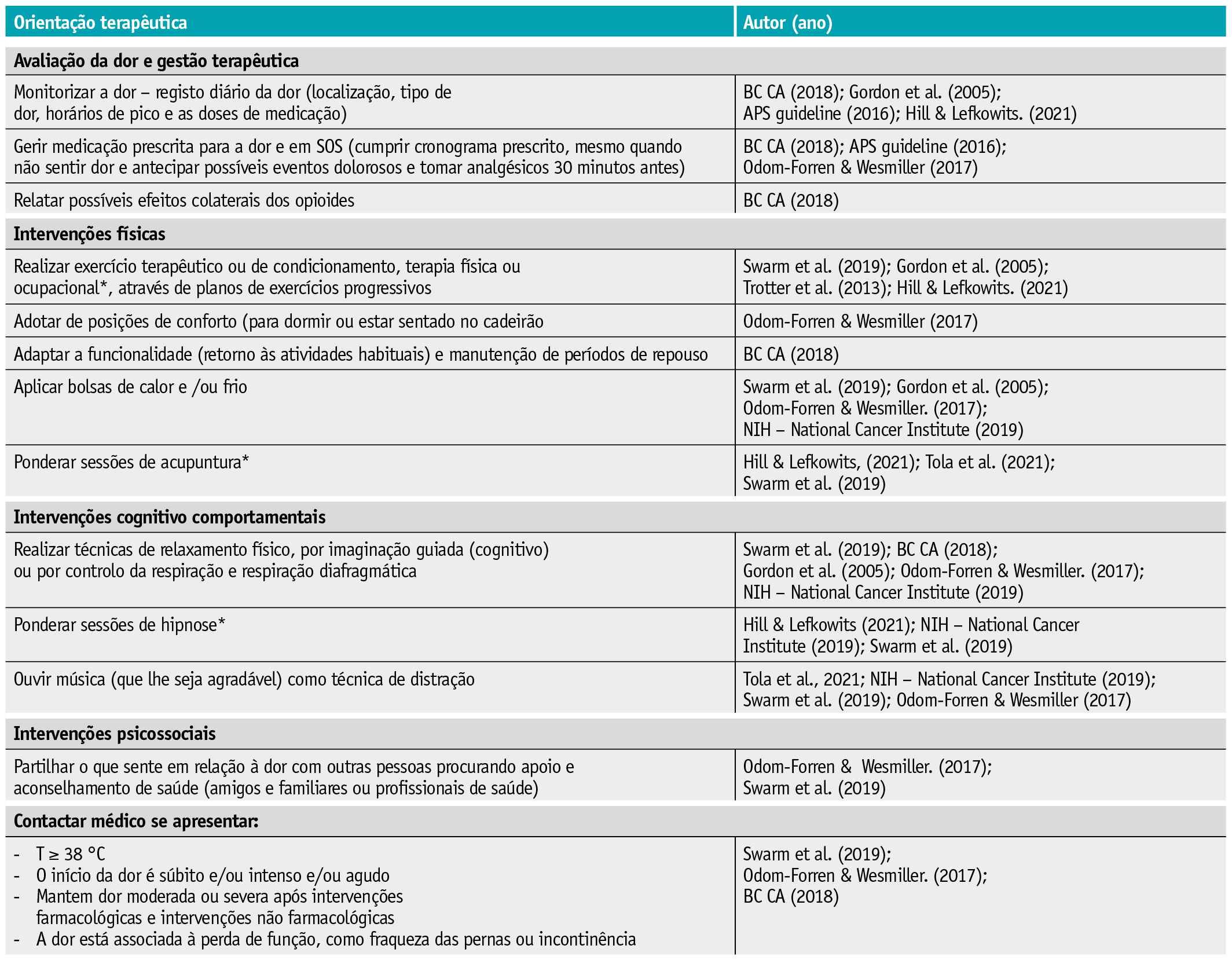
*intervenções que devem ser realizadas por um profissional de saúde
Da totalidade dos artigos incluídos salienta-se a importância de uma abordagem multimodal da dor, devido à sua complexidade em oncologia, e ainda em como a sua gestão, no período pós-operatório, se deve focar no compromisso da funcionalidade e na recuperação da pessoa submetida a este tipo de tratamento. Esta gestão pode e deve incluir intervenções farmacológicas e não farmacológicas. No entanto, é consensual que os dados sobre a eficácia das estratégias não farmacológicas é ainda limitada,33,34não devendo substituir as estratégias farmacológicas, mas antes complementá-las.7
As intervenções não farmacológicas podem ser: intervenções físicas (exercício terapêutico, massagem, aplicação de calor e/ou frio, acupuntura, exercícios respiratórios entre outras); cognitivo-comportamentais, destinadas a promover uma perceção de controlo sobre a dor (mindfullness, relaxamento através de imaginação guiada, hipnose, ouvir música (como técnica de distração, entre outras); psicossociais (suporte psicossocial e providenciar educação aos pacientes e familiares); e espirituais (como rezar, auscultar crenças culturais sobre os tratamentos) (Tabela 4).
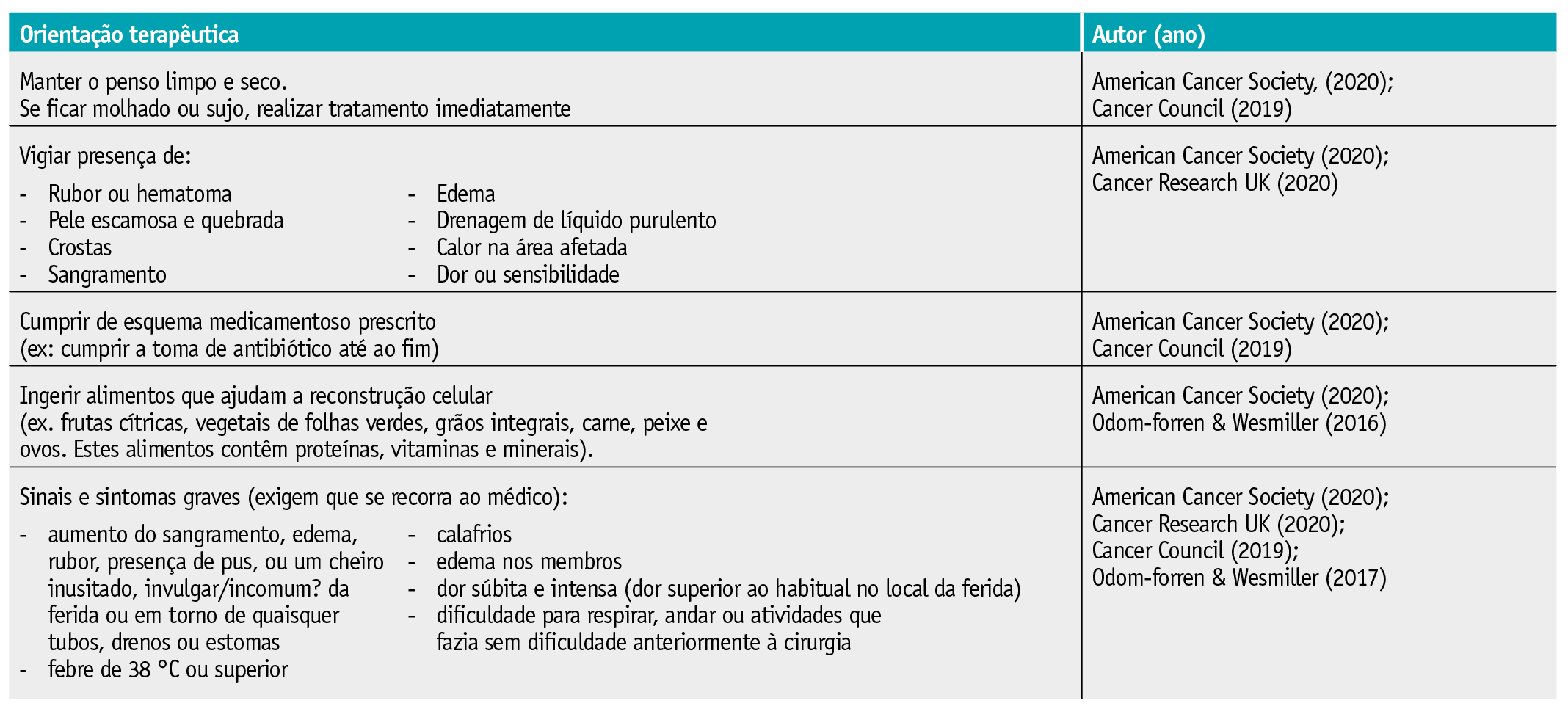
As orientações descritas pelas publicações incluídas têm um caracter informativo e prático, que pode complementar a informação fornecida no momento da alta hospitalar, pelo profissional de saúde, no sentido de promover a segurança sentida pela pessoa submetida a cirurgia. Das orientações terapêuticas identificadas para gestão de sintomas relacionados com a ferida cirúrgica, salientam-se as intervenções de monitorização de sintomas indicativos de infeção, processo de cicatrização comprometido ou circulação comprometida. Os cuidados com a alimentação como adjuvantes do processo de cicatrização, são também reportados pelas publicações incluídas, assim como sinais de alarme que requerem observação médica (Tabela 5).
Interpretação dos resultados
Esta revisão da literatura teve como objetivo identificar orientações terapêuticas relacionadas com a autogestão da dor e de sintomas relacionados com a ferida cirúrgica, no período após alta hospitalar, em doentes oncológicos. A escolha destes sintomas deveu-se ao facto de serem os mais comuns, que estão presentes em todas as valências cirúrgicas em oncologia. Foi encontrado um número reduzido de estudos que abordam especificamente orientações terapêuticas de suporte à autogestão desta sintomatologia, associada ao tratamento cirúrgico do doente oncológico, sugerindo que esta área de cuidados não tem sido muito investigada. É de destacar ainda que, através desta revisão, apenas se chegou à enumeração de medidas sugeridas para a autogestão da dor e da ferida cirúrgica, não sendo possível retirar informação sobre a eficácia e aplicabilidade dessas medidas, uma vez que a maioria dos documentos analisados se reportam a guidelines e orientações de sociedades científicas e poucos a estudos empíricos.
Na pessoa submetida a cirurgia, estratégias eficazes que promovem a autogestão de sintomas pós-operatórios são particularmente importantes para a sua recuperação, uma vez que esta necessita, frequentemente, de tratamento terapêutico adjuvante. Para garantir uma alta mais segura, a equipa de enfermagem deve facilitar a transição do doente para casa, documentando a correta administração dos medicamentos, fornecendo estratégias não farmacológicas de controlo dos sintomas e providenciando um aconselhamento antecipatório sobre o que o doente pode esperar acontecer após cirurgia.42 Cuidados centrados no doente e a sua melhor preparação para participar ativamente durante o percurso do tratamento da doença são peças chave para a otimização de cuidados e uma recuperação pós-operatória sem complicações.7
A evidência demonstra que uma adequada informação sobre os potenciais problemas e cuidados a ter no domicílio encontra-se associada, de forma positiva, com o sentimento de segurança que o doente possa sentir para lidar com imprevistos, sendo esta uma área que deve ser trabalhada desde a admissão e durante todo o período peri operatório.43 Assim, o desenvolvimento de intervenções adequadas às necessidades dos doentes, focadas na otimização da qualidade de vida após alta cirúrgica, demonstram ser uma necessidade.44,45
Na revisão da literatura relativa à autogestão da dor cirúrgica foi identificado um conjunto de orientações terapêuticas que incluíram além, de intervenções de monitorização da dor e gestão do regime medicamentoso, técnicas não farmacológicas, nomeadamente intervenções físicas, cognitivo comportamentais e psicossociais.
A dor é um dos sintomas mais comuns no período pós-operatório e constitui uma experiência multidimensional, multifatorial e por isso muito idiossincrática.9 A sua gestão eficaz através de uma abordagem multimodal, conduz a uma melhor recuperação, constituindo assim um aspeto essencial do cuidado à pessoa submetida a tratamento cirúrgico.10,19,20,46Embora os analgésicos estejam na base no tratamento da dor após cirurgia e estando a sua eficácia bem documentada,18,46-51as intervenções não farmacológicas parecem ter um efeito considerável no controlo da intensidade da dor moderada a leve, constituindo assim, uma outra estratégia da sua gestão46,53, o que foi também verificado na totalidade dos estudos analisados. A aplicação de medidas não farmacológicas pode também, resultar na diminuição de efeitos secundários resultantes da medicação analgésica.46,54Fora do contexto oncológico, foi demonstrado que a aplicação de conjuntos de intervenções não farmacológicas para a diminuição dos níveis de dor no período pós-operatório, como, por exemplo, a utilização de técnicas de relaxamento muscular, relaxamento com exercícios respiratórios e/ou com música, assim como técnicas de distração, massagem, aplicação de bolsas de calor e acupuntura reduzem significativamente a dor no período pós-operatório, nomeadamente na cirurgia ortopédica,55,56cirurgia cardíaca57 e cirurgia geral.45,58
Dos estudos incluídos, entre as várias intervenções não farmacológicas identificadas, as mais frequentemente reportadas foram as técnicas de relaxamento7,35-38, música7,33,36,38e aplicação de bolsas de frio7,35,36,38. Alguns estudos têm demonstrado que a utilização destas intervenções na prática de enfermagem, com capacitação da pessoa com dor, podem ser eficazes no tratamento da dor pós-operatória. Num estudo59, a imaginação guiada, é indicado no controlo da dor em oncologia. Neste estudo, as sessões de imaginação guiada foram conduzidas por enfermeiros especializados e tiveram uma duração média de 17.4 minutos, em que os níveis de dor foram monitorizados pré-intervenção, imediatamente após a intervenção e 1 hora após a intervenção. Os pacientes comentaram constituir uma experiência positiva e os enfermeiros referem benefício para o controlo da dor e conforto para a pessoa com doença oncológica. Também é reportado o efeito do relaxamento como eficaz para o controlo da dor pós-operatória e que métodos de controlo de dor não farmacológicos podem ser usados para otimizar o efeito da medicação analgésica.60 Neste estudo foi examinado o efeito de exercícios de relaxamento no controlo da dor pós-operatória a pessoa submetida a cirurgia abdominal, num período até 4 dias após cirurgia, com uma gravação áudio para ensinar e aplicar os exercícios de relaxamento. As gravações incluíam inclui instruções audíveis para relaxamento exercícios, benefícios e pontos importantes a serem lembrados durante a prática e aplicação de exercícios de relaxamento. As instruções incluídas nas gravações incluíam técnicas de respiração, bem como na contração e relaxamento de vários grupos musculares. Foi demonstrado que 71.7% dos pacientes sentiram alívio da dor após os exercícios de relaxamento.
A intervenção musical também pode integrar uma via para otimização do tratamento da dor pós-operatória, como adjuvante dos analgésicos no controlo da dor pós-operatória. Numa revisão sistemática61, com o objetivo de examinar o efeito da música no controlo da dor pós-operatória e efeito no uso de analgésicos, aplicado por enfermeiros, esta intervenção foi aplicada. A revisão englobou estudos com doentes submetidos a diferentes tipos de cirurgia. No conjunto de estudos existiu uma variedade na aplicação desta intervenção, nomeadamente relativamente à seleção da música (se escolhida pelo próprio ou pelo investigador), como e se os doentes foram instruídos, manipulação do ambiente, momento da aplicação da intervenção e em que momentos a dor foi avaliada, até os 3 dias no período pós-operatório. Em 83% dos estudos incluídos foram obtidos resultados significativos que indicaram redução dos níveis de dor pós-operatória nos grupos de intervenção musical.
Relativamente a intervenções físicas, como aplicação de bolsas de frio aplicadas na ferida cirúrgica, após cirurgia abdominal em oncologia, os autores analisaram, nos primeiros 3 dias após cirurgia, a sua a eficácia na diminuição da dor no período pós-operatório.62 A maioria dos doentes (81%) referiram que as bolsas de frio promoveram alívio da dor pós-operatória e constitui um método simples e acessível.
Desta forma, verifica-se a possibilidade de implementação das orientações para a gestão da dor aguda pós-operatória, sugeridas nas publicações incluídas na revisão, associadas à prática de enfermagem, podendo constituir um complemento adicional na prestação de cuidados no controlo de sintomas no período pós-operatório.
Associado à eficácia das medidas não farmacológicas, um dado relevante a estudar com mais pormenor é a frequência de utilização. É reportado que técnicas de distração, de relaxamento, aplicação de bolsas de calor e/ou frio e estratégias ativas como massagem, fisioterapia, exercícios e alongamentos são as abordagens mais frequentemente utilizadas,55,63,64e uma menor proporção de participantes utiliza estratégias passivas como o repouso, reposicionamento e oração.64 Também, intervenções que exigem algum custo associado ou necessidade de recurso a profissionais especializados, fora do âmbito hospitalar, como a hipnose e a acupunctura parecem ser menos aplicadas pelos doentes.7
Relativamente à autogestão de sintomas relacionados com a ferida cirúrgica, encontrou-se também um número reduzido de estudos com orientações terapêuticas específicas. Da revisão realizada, destacaram-se a vigilância de sinais de infeção, o controlo da dor da ferida cirúrgica, o conhecimento sobre sinais de alarme que requerem observação por profissional de saúde, os cuidados a ter com o penso da ferida cirúrgica, a nutrição e a adesão ao regime medicamentoso. Estas intervenções parecem ir ao encontro das preocupações sentidas pelos doentes no período após alta hospitalar e descritas na literatura nomeadamente a identificação de complicações relacionadas com a ferida, dor na ferida, como permanecer ativo em casa.65 Estas são áreas que se constituem como primordiais nos objetivos dos cuidados no tratamento de feridas, ou seja, a prevenção de infeções, da perda de integridade cutânea, o alívio da dor e a promoção da cicatrização da ferida.66 Ensinar doentes e cuidadores sobre a deteção precoce de infeções locais e sistémicas é uma prioridade durante o processo de alta, capacitando-os para se tornarem participantes ativos dos cuidados e ter maior conhecimento sobre a promoção da cicatrização de feridas e prevenção de infeção. O doente deve assim ser instruído sobre quais os sinais de alarme e quando contactar o profissional de saúde.
O conteúdo das orientações terapêuticas identificadas nos estudos incluídos na presente revisão vão ao encontro de outros estudos que objetivaram desenvolver ferramentas para automonitorização da ferida cirúrgica após alta hospitalar.24,67
Estes conteúdos, relativos às orientações terapêuticas, são muitas vezes desenvolvidos com o intuito de incorporarem tecnologias educacionais, destinadas a promover a autogestão de sintomas no doente oncológico. Muitos destes recursos integram programas de exercício, técnicas de relaxamento, como imaginação guiada ou meditação, no sentido de os envolver ativamente nos cuidados.66
Decorrente do presente trabalho espera-se numa etapa futura operacionalizar as medidas encontradas em conteúdos passíveis de serem incluídos numa ferramenta de suporte à autogestão da pessoa com doença oncológica, o projeto iGestSaúde. Este projeto foca-se no desenvolvimento de um aplicativo destinado a promover a autogestão da doença oncológica e monitorização dos sintomas e complicações no período após alta clínica hospitalar, acompanhando o doente no domicílio, com vista à melhoria da qualidade de vida e reforço da comunicação com os profissionais de saúde.68 Assim, é objetivo desenvolver informação complementar para a realização das intervenções terapêuticas para que possam ser realizadas pelo próprio doente.
Nesta discussão importa ainda referir que a escassez de artigos publicados sobre esta temática impôs algumas limitações à concretização dos objetivos deste estudo, e que dado que muitos estudos são guidelines, a par da inexistência de RCTs, limita o nível de evidência.
Conclusão
Com a realização desta revisão, foram identificadas orientações terapêuticas de suporte à autogestão da dor aguda e sintomas relacionados com a ferida cirúrgica, após alta hospitalar, em doentes submetidos a cirurgia oncológica. Com as orientações identificadas pretende-se responder às necessidades de cada pessoa, com informação personalizada e um roteiro com sugestões especificas sobre como gerir os seus sintomas fora do ambiente hospitalar. A evidência indica que o controlo da dor pós-operatória pode beneficiar quando se complementam intervenções farmacológicas com intervenções não farmacológicas. A capacitação para a automonitorização da ferida cirúrgica, nomeadamente a deteção precoce de sinais de infeção, é o principal promotor para a sua autogestão.
De salientar a escassez de estudos que abordam especificamente orientações terapêuticas de suporte à autogestão de sintomas associados ao tratamento cirúrgico nesta população. Também foi possível constatar a falta de evidência sobre a eficácia de intervenções não farmacológicas para o tratamento de sintomatologia pós-operatória, nestes doentes, sendo necessária mais investigação para validar o seu papel no controlo desta sintomatologia.
Um adequado conhecimento sobre uma eficaz autogestão dos sintomas, no período após alta hospitalar, fornece maior segurança ao doente, melhor gestão de expectativas, com o poder de reduzir ansiedade e melhorar a sua recuperação.
Investigações futuras devem incidir a sua análise sobre a eficácia das intervenções não farmacológicas de apoio à autogestão desta sintomatologia e, também, avaliar se os enfermeiros têm conhecimento sobre estas técnicas e qual a sua experiência na sua aplicabilidade.