Introdução
O termo espondilodiscite engloba osteomielite vertebral, espondilite e discite, uma vez que atinge o disco intervertebral e os corpos vertebrais contíguos.1,2 Osteomielite vertebral e discite podem ocorrer simultaneamente (espondilodiscite) ou independentemente.3
Trata-se de uma doença rara, mas a sua incidência tem vindo a aumentar devido ao envelhecimento da população, crescente número de pacientes sob medicamentos imunossupressivos ou sob terapia de substituição renal, uso de drogas endovenosas, crescentes taxas de bacteriemia associadas a dispositivos intravasculares ou outras formas de instrumentação, associado, a meios complementares de diagnóstico cada vez mais sensíveis.1,2
Apresenta uma incidência de 2,4 casos por cada 100 000 habitantes/ano e aumenta com a idade.4 Alguns estudos descrevem uma distribuição bimodal da incidência: atinge principalmente pacientes com menos de 20 anos e entre 50-70 anos.1,4 Afeta principalmente os indivíduos do sexo masculino com uma proporção de 1,5-2:1.4 A mortalidade atribuível varia entre os estudos (2%-11%).2
Em termos de etiopatogénese, a espondilodiscite pode ter origem piogénica, cujo principal agente etiológico é os Staphylococcus aureus, e granulomatosa, causada por Mycobacterium tuberculosis e/ou Brucella mellitensis, ambas endémicas em Portugal.1 As vias de disseminação podem ser hematogénica a partir de um foco bacteriémico distante (70% dos casos); inoculação direta (por exemplo, após procedimentos raquidianos); ou por contiguidade.1,2
A espondilodiscite piogénica tende a afetar doentes com fatores predisponentes ou com um foco infecioso extra-espinhal.3 Os fatores de risco para espondilodiscite estão descritos na Tabela 1. Praticamente todos os doentes com espondilodiscite padecem simultaneamente de um ou mais fatores de risco ou comorbilidades.1,3
Tabela 1: Fatores de risco associados ao desenvolvimento de espondilodiscite piogénica.1-3
| Diabetes mellitus |
| Infeção recente (até 8 semanas)/Bacteriémia associada a: Trato urinário Pneumonia Tecidos moles, pele Abcesso dentário Relacionada com acesso vascular (cateter venoso central, cateter venoso periférico, fístula arteriovenosa) Artrite séptica Endocardite infeciosa |
| Utilizadores de drogas endovenosas |
| Idade > 50 anos |
| Sexo masculino |
| Imunodeficiência ou sob terapêutica imunossupressiva/ corticoterapia |
| Cirrose hepática |
| Doença renal crónica |
| Artrite reumatoide |
| Neoplasia |
| Desnutrição (albumina sérica < 3,5 mg/dL e linfócitos < 1500) |
| Tabagismo ou alcoolismo crónico |
| Fratura exposta, trauma penetrante |
| Cirurgia recente à coluna vertebral (discectomia, artrodese) ou procedimentos invasivos (punção lombar, raquianestesia) |
O local mais acometido é a coluna lombar (60%), seguida pela região torácica (30%) e cervical (10%).1 A sintomatologia da espondilodiscite é insidiosa, com raquialgia de agravamento progressivo, contínua ou ininterrupta, podendo o doente recorrer múltiplas vezes ao serviço de urgência.1,3-5 O sintoma inicial mais frequentemente referido é lombalgia, sendo que a localização da dor correlaciona-se com o nível vertebral da infeção.1,4 A exacerbação da dor durante a noite deve ser considerada um sinal de alarme.4 Contudo, estudos referem que cerca de 15% dos pacientes não se queixam de dor inicialmente.4 A raquialgia pode ter irradiação para a região torácica ou abdominal, consoante a localização.1 A ocorrência de febre não é comum, existindo apenas em cerca de 15% a 50% dos doentes.1,4,6 Outros sintomas incluem arrepios, perda de peso, fraqueza e mal-estar.3,6 Pode estar presente um défice neurológico em 10% a 20% dos doentes: diminuição da força muscular, alterações sensitivas, radiculopatia, mielopatia, alterações esfincterianas ou paraplegia.1
Devido à sintomatologia fruste e inespecífica na fase inicial, o diagnóstico da espondilodiscite leva em média 11 a 59 dias até ser estabelecido, facto que pode levar a sequelas devastadoras.1,3,4,6
A avaliação inclui uma anamnese cuidada, exame neurológico completo, avaliação laboratorial e imagiológica, e biópsia.1,2
Caso clínico
Utente do sexo masculino, 59 anos de idade, raça caucasiana, reformado. Elemento de uma família nuclear, com um índice de Graffar correspondente a classe social média, na fase VI do ciclo de vida familiar de Duvall.
Apresenta antecedentes pessoais de fibrilhação auricular e internamento recente no serviço de Medicina Interna por urossépsis (de 24/11 a 6/12/2019). Medicado habitualmente com rivaroxabano 20 mg, sotalol 160 mg e diazepam 5 mg (SOS). Sem antecedentes familiares relevantes. Sem hábitos tabágicos ou etílicos. Sem alteração recente da medicação ou história anterior de alergias.
Do internamento prévio, destaca-se crescimento de Escherichia coli multissensível na urocultura e hemocultura. Foi medicado empiricamente com ceftriaxone; contudo, ao quinto dia de internamento por manutenção de febre, iniciou piperacilina/tazobactam que cumpriu durante 4 dias. Por apirexia sustentada, melhoria dos parâmetros inflamatórios e atendendo ao agravamento da função hepática, ao quarto dia de piperacilina/tazobactam foi descalado para amoxicilina-ácido clavulânico. Como intercorrência, o utente iniciou ao 3º dia de internamento queixas de lombalgia de características mecânicas, com ligeira dor à palpação da musculatura local. Realizou tomografia computorizada (TC) lombar (04.12.2019): “Em L3-L4 e L4-L5 observam-se procidências circunferenciais dos discos que moldam o saco tecal e que se insinua na base dos buracos de conjugação, em planos infrajacentes à emergência radicular. Em L5-S1 identifica-se procidência disco-osteofitária de base larga que ocupa parcialmente os buracos de conjugação e que contacta as raízes L5, sem sinais seguros da sua compressão. Artroses posteriores em L4-L5 e L5-S1”. Teve alta clínica no dia 6 dezembro 2019, com indicação de cumprir mais 4 dias de antibioterapia.
No dia 6 janeiro de 2020, recorreu a consulta aberta na USF por dor abdominal nos quadrantes superiores de intensidade elevada, com 3 dias de evolução, irradiação dorsal, agravada pela dorsiflexão e pelos movimentos. Não tinha associação com os alimentos e persistia durante a noite. Associadamente referia astenia, mialgias, anorexia, náuseas, hipersudorese noturna e perda ponderal considerável desde o internamento por urosépsis (15 kg em 1,5 meses). Descreveu picos febris nos 3 dias prévios à consulta. Relativamente à lombalgia que iniciou no internamento, referia melhoria parcial da dor, estando com intensidade ligeira, sem agravamento com a palpação e a fazer tratamento fisiátrico. Negou outras queixas, nomeadamente, sintomas urinários, respiratórios, vómitos ou diarreia.
Ao exame objetivo, apresentava um aspeto pálido e emagrecido, estava hemodinamicamente estável, apirético e eupneico. Ao exame abdominal de destacar palpação difusamente dolorosa, sobretudo nos quadrantes superiores, sem defesa ou outros sinais de irritação peritoneal e sem alterações à auscultação/percussão.
Apresentava ainda dor muito discreta na palpação da coluna dorso-lombar e sinal de Murphy renal duvidoso bilateralmente.
O doente foi referenciado pela sua médica de família para o serviço de urgência (SU) do hospital de referência.
O exame objetivo era sobreponível, sendo que não apresentava alterações no exame neurológico sumário. Analiticamente sem leucocitose e proteína C reativa de 33 mg/dL. Realizou TC abdominal que descreve: “Irregularidades das placas basais de D9-D10, com aumento de partes moles e pequenas coleções subjacentes, podendo traduzir uma eventual espondilodiscite, onde eventual estudo complementar por ressonância magnética (RM) poderá fornecer informações adicionais, caso haja indicação clínica. Rins com topografia e morfologia preservados.
Quistos corticais aparentemente simples em ambos os rins, o dominante à esquerda com 36 mm.” (Fig.s 1 e 2).
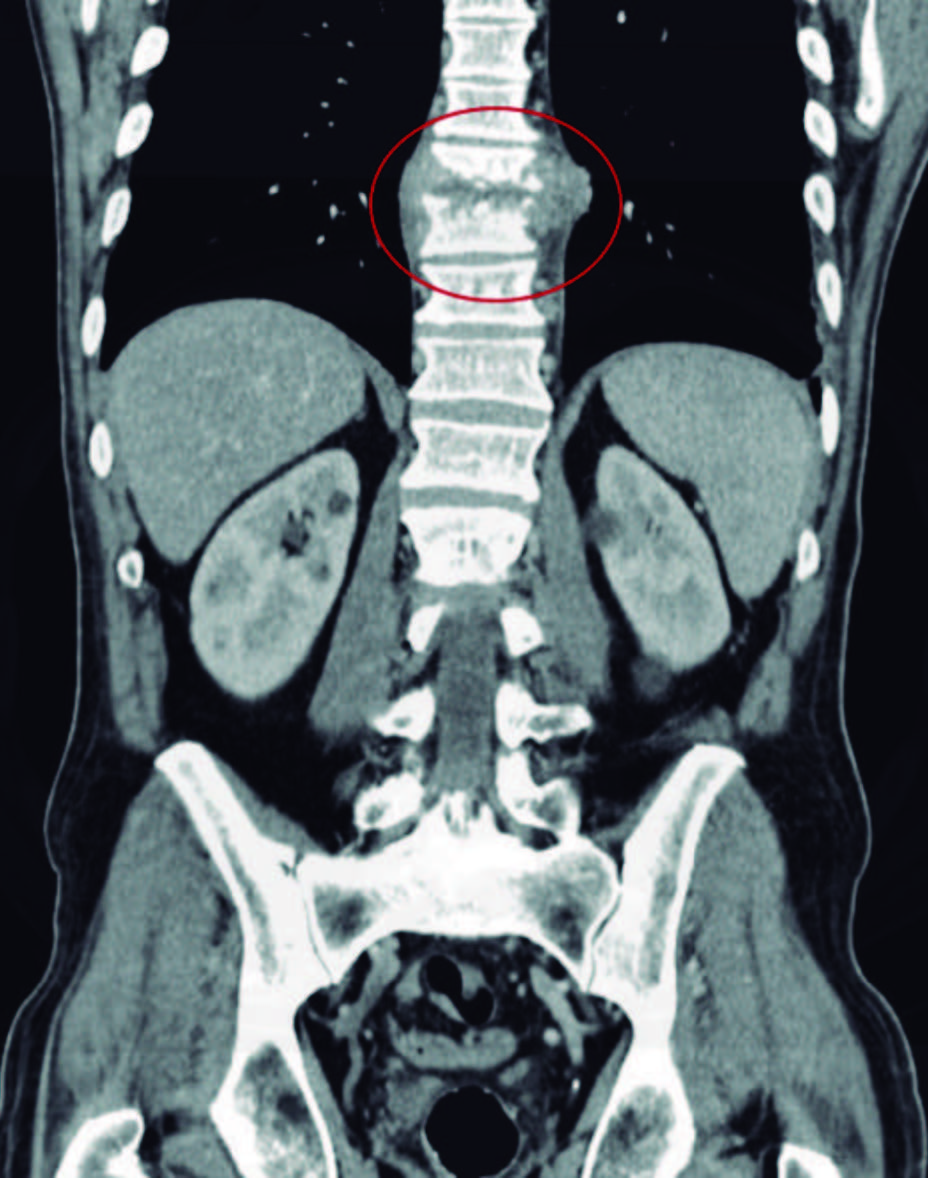
Figura 1: Imagem de tomografia computorizada de lesão em disco intervertebral e destruição de corpo vertebral em D9-D10 em plano coronal.

Figura 2: Imagem de tomografia computorizada de lesão em disco intervertebral e destruição de corpo vertebral em D9-D10 em plano sagital.
O doente foi internado no Serviço de Ortopedia, tendo sido recomendado repouso no leito e tratamento conservador com antibioterapia endovenosa (segundo antibiograma da hemocultura do internamento prévio: levofloxacina e vancomicina). A hemocultura realizada antes da antibioterapia foi negativa e as serologias víricas negativas.
Realizou RM que confirmou: “sinais sugestivos de espondilodiscite em D9-D10, definindo-se a destruição das plataformas vertebrais e incipiente componente inflamatório/infecioso epidural anterior que não comprime a medula, mas que se estende discretamente aos buracos de conjugação, reduzindo a amplitude foraminal para a emergência das raízes D9. Definem-se ainda componentes inflamatórios/infeciosos paravertebrais bilaterais, esboçando pequenos abcessos.”.
Em seguida, o doente foi submetido a biópsia guiada por imagem que descreve: “inexistência de coleções líquidas que traduzam abcessos paravertebrais. Densificação e espessamento dos tecidos moles que não parecem ter natureza líquida (fleimão? massa tecidos moles?)”. Foi colhido fragmento de biópsia, cuja análise bacteriológica descreve: “aparentemente amicrobiano, sem crescimento”.
Ao nono dia de internamento, iniciou levante com lombostato conforme tolerância, tendo-se denotado uma miopatia de desuso: membros inferiores com força muscular grau 4 global, verticalizando com apoio e fazendo marcha com supervisão/apoio de terceira pessoa, mas com instabilidade.
Por melhoria clínica e analítica, ao 20º dia de internamento (D20 de levofloxacina + D18 de vancomicina) teve alta para hospitalização domiciliária, com indicação de programa de reabilitação por enfermagem no domicílio e 30 dias de antibioterapia. Na reavaliação pela sua médica de família após um mês da alta, constatou-se resolução do quadro clínico, tendo o doente recuperado o seu funcionamento prévio, sem sequelas.
Discussão
A espondilodiscite no adulto é pouco frequente, mas é uma realidade, sendo essencial pensar nessa hipótese diagnóstica perante um doente com dorsolombalgia.
Tanto o diagnóstico como o tratamento da espondilodiscite permanecem um desafio, mas se atempados, o seu tratamento tem uma taxa de sucesso de 80%.1
O diagnóstico deve ser estabelecido com base nas manifestações clínicas, alterações laboratoriais e imagiológicas. 1,4 A sua dificuldade ocorre devido aos sintomas inespecíficos, ao quadro insidioso e à baixa incidência dessa patologia na população. Além disso, a lombalgia, que costuma ser a queixa principal do paciente, é extremamente prevalente e torna-se um fator de confundimento.
No caso em questão, a TC lombar sem aparentes lesões agudas realizada logo no início da lombalgia, a melhoria parcial da dor dorso-lombar e o quadro de dor abdominal dificultaram a suspeição clínica.
A presença de alguns sinais de alarme na abordagem da lombalgia, nomeadamente o caráter recorrente, a evolução superior a quatro semanas, a febre, a exacerbação noturna, a ausência de alívio com o repouso ou decúbito e a perda de peso inesperada, fizeram com que o envio ao SU fosse esclarecedor no diagnóstico. Outros sinais de alarme que se deve ter também em atenção na abordagem deste sintoma são a alteração da postura ou da marcha, a presença de défice neurológico (falta de força, diminuição da sensibilidade) e a disfunção esfincteriana, que obrigam sempre a exclusão de patologia infeciosa e patologia infiltrativa ou tumoral.1,6
É necessário um elevado índice de suspeição, devendo ter-se em atenção os casos de lombalgia prolongada, sem resposta à terapêutica instituída, em pacientes idosos ou com fatores de risco enunciados na Tabela 1.1,6
Em termos de meios complementares de diagnóstico, a TC tem uma sensibilidade de 67% e especificidade de 50%, mas permite uma avaliação limitada dos tecidos moles.6 O gold-standard para o diagnóstico é a RM, com uma sensibilidade de 96% e uma especificidade de 92%.6,7
O diagnóstico microbiológico é o pilar do tratamento da espondilodiscite, sendo obtido através de hemocultura ou por biópsia guiada por TC.6
Quando associada a infeções do trato urinário ou respiratório prévias (como no caso clínico descrito), o agente etiológico mais frequente é a Escherichia coli.1
Embora exames como a ressonância magnética não estejam sempre indicados na avaliação da lombalgia, a decisão deve ser tomada individualmente. Manter um alto índice de suspeita levará ao diagnóstico imediato e à solicitação de imagens de acompanhamento apropriadas.
O tratamento da espondilodiscite pode ser conservador ou cirúrgico. O tratamento conservador está indicado se infeção recente, inexistência de défice neurológico e comorbilidades que impeçam uma cirurgia.1,3 A intervenção cirúrgica tem indicação quando ocorre défices neurológicos progressivos, deformidade espinhal ou instabilidade com ou sem dor associada apesar da terapêutica antimicrobiana adequada.3,8
Não há consenso sobre a duração da antibioterapia, mas existe evidência que 12 ou mais semanas de tratamento estão associadas a menores taxas de recorrência.3 A antibioterapia dirigida consiste em 4 a 6 semanas de tratamento endovenoso até melhoria dos sintomas; deve posteriormente ser convertida para a via oral e assim mantida por um período mínimo de 6 a 12 semanas, sob controlo analítico dos parâmetros de infeção.
O tratamento conservador leva à resolução em cerca de 80% dos casos, em associação com repouso no leito e imobilização com ortótese, para conforto do doente ou prevenção da deformidade.3 A idade do paciente, as comorbilidades e os valores da Velocidade de Sedimentação durante o primeiro mês de tratamento podem ajudar a predizer o resultado dos pacientes após tratamento conservador.3
Um programa de tratamento conservador, incluindo antibióticos intravenosos, controlo da dor e fisioterapia, foi suficiente para o doente melhorar a sua condição médica e recuperar a função. A evolução clínica no caso clínico estudado foi favorável.
Sendo a espondilodiscite uma entidade nosológica grave e dependendo a eficácia terapêutica de um diagnóstico e intervenção precoces, torna-se necessária uma grande suspeição clínica e atenção ao aparecimento de sinais de alarme em doentes que muitas vezes se apresentam com uma clínica insidiosa e inespecífica.















