Introdução
A pancreatite aguda é uma entidade benigna que constitui uma das principais causas de internamento na enfermaria de cirurgia/gastroenterologia por doenças benignas do aparelho digestivo, tendo-se assistido a um aumento da sua incidência nos últimos anos.
Para predizer a gravidade de uma pancreatite aguda foram estabelecidos os critérios de Atlanta, em que a presença de um critério a classifica como grave:
Complicações locais;
Complicações sistémicas;
Falência de órgãos;
Score de Ranson ≥ 3;
Score Apache II ≥ 8 nas primeiras 48 horas.
Outro critério que vem ganhando importância é a elevação da PCR e procalcitonina nas primeiras 24/48 horas.1
A gravidade da doença está associada a complicações, muitas vezes locais, sendo as mais frequentes: coleções pancreáticas e peripancreáticas, com/sem infeção e com/sem necrose. Um dos grandes desafios no tratamento da doença é diagnosticar e caracterizar corretamente as complicações locais que ocorrem, muitas vezes, sem envolvimento sistémico. A presença de infeção é um fator determinante na evolução e prognóstico da pancreatite aguda.2
Uma questão pertinente é se a antibioterapia profilática deve ser, ou não instituída. Os estudos mostram que a mesma não é inócua e pode inclusivamente promover resistências bacterianas, alterar a flora bacteriana endógena e favorecer a infeção fúngica, principalmente se for instituída por mais de 10-14 dias.3 Provavelmente doentes com pancreatite aguda grave sem falência de órgãos, apresentam uma baixa mortalidade e não beneficiam com a antibioterapia profilática, mas doentes com disfunção orgânica importante e/ou elevação dos marcadores de lesão da barreira da mucosa intestinal (procalcitonina) beneficiam da mesma. É fundamental realçar que, em doentes sépticos, as hemoculturas/uroculturas devem ser realizadas antes de iniciar a antibioterapia.
As designações abcesso pancreático, sépsis de origem pancreática, necrose pancreática infetada são frequentemente empregues como sinónimos o que gera alguma confusão.4 A distinção entre necrose pancreática infetada versus asséptica, coleção líquida estéril versus infetada e pseudo-quisto versus abcesso não é fácil. O tempo de evolução, o quadro clínico (presença/ausência de disfunção orgânica) e a análise do conteúdo obtido através de punção aspirativa ajudam a estabelecer o diagnóstico e avaliar a existência de infeção.
As coleções pancreáticas ou peri-pancreáticas são originadas pelo extravasamento de secreções durante a fase inicial do processo inflamatório da pancreatite aguda e caracterizam-se pela ausência de parede. Podem ser reabsorvidas ou persistir e originar coleções infetadas por translocação de bactérias intestinais.5 O abcesso é definido como uma coleção de material purulento encapsulado por uma parede fibrosa localizada no pâncreas ou região peri-pancreática e aparece mais tardiamente, geralmente cerca de 4 a 6 semanas após o início do quadro e não contém necrose.5 Na necrose pancreática infetada não existe encapsulamento dos tecidos, encontrando-se uma infeção difusa da área pancreática.
O tratamento destas coleções infetadas envolve drenagem e, muitas vezes o desbridamento do tecido pancreático, com morbimortalidade apreciável de 10% a 59% e 60% a 93%, respetivamente.6 A abordagem destas complicações sofreu uma revolução nestas últimas duas décadas. Muitos destes doentes vão necessitar de procedimentos invasivos, que podem ser realizados por via endoscópica, percutânea ou cirúrgica. No passado, a cirurgia era a única opção, contudo trabalhos mais recentes preconizam o “step up approach”, multidisciplinar (envolvendo radiologistas, gastroenterologistas e cirurgiões), com recurso a técnicas minimamente invasivas.7
Caso clínico
Doente do género masculino, 75 anos de idade, colecistectomizado, internado a 26/06/20 por coledocolítiase para realização de colangiopancreatografia retrógrada endoscópica (CPRE): “tentativa de extração de cálculos com balão extrator sem sucesso, efetuou-se dilatação da ampola com balão hidrostático TTS (até 15 mm); nova passagem do balão com saída de um cálculo fusiforme e outro mais pequeno; Conclusão: esfincterotomia e dilatação da ampola, extração de cálculos” (Fig. 1).
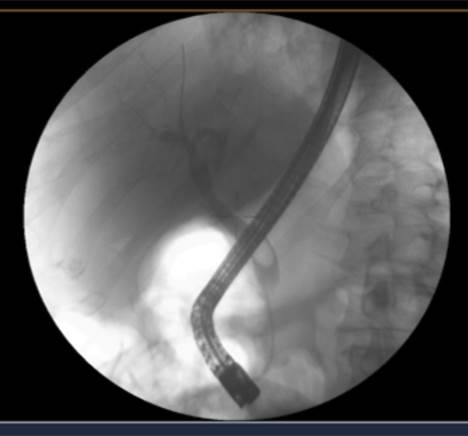
Figura 1: Colangiopancreatografia Retrógada Endoscópica (CPRE) e Esfincterotomia Endoscópica (ETE) (mostrando cálculo localizado VBP).
O paciente teve alta, porém, em 5/07/20, é reinternado por pancreatite aguda.
No exame objetivo, apresentava-se desidratado, ictérico, febril (37,8ºC), hemodinamicamente estável e eupneico com SO2 de 90%.
Requisitadas análises: hemoglobina: 12,9 g/dL; leucócitos: 14210 U/dL (neutrofilia 89,2%); creatinina 1,2 mg/ dL; BT: 5,96 (BD: 2,98); AST: 161; ALT: 390; PCR: 20,73 procalcitonina: 14,56; amilase: 1540; IRN:1,96.
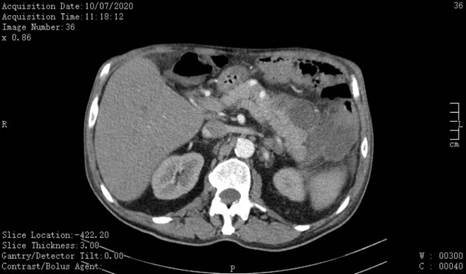
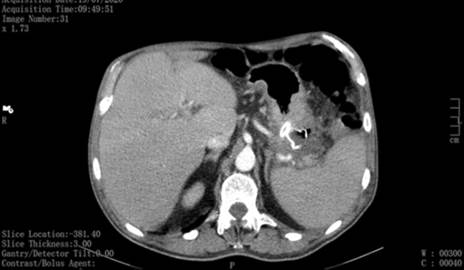
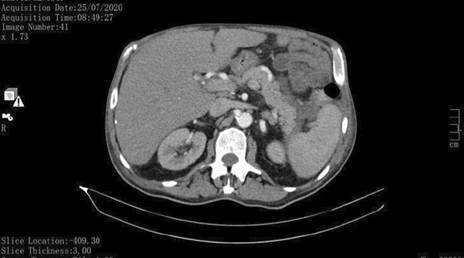
Requisitada tomografia computorizada (TC): “Volumosa coleção multiseptada e multiloculada que se apresenta única por coalescência, projetada essencialmente no ligamento gastro-esplénico, com 10 cm de diâmetro máximo. Pâncreas de dimensões e impregnação parenquimatosa dentro dos limites da normalidade. Existem evidentes exsudatos inflamatórios retroperitoneais com maior lateralização à esquerda em redor da cauda pancreática estendendo-se a área justa hilar esplénica e fáscia para-renal esquerda adjacente” (Fig. 2).
Requisitado estudo microbiológico: hemoculturas positivas para cocos Gram positivos.
Foi instituído tratamento médico: pausa alimentar, nutrição parentérica, fluidoterapia, analgesia, antibioterapia (meropenem 1 g 8/8 horas) e profilaxia do tromboembolismo venoso (enoxaparina 40 mg id).
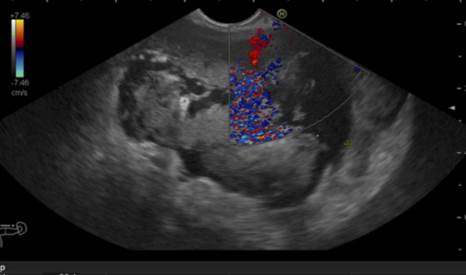
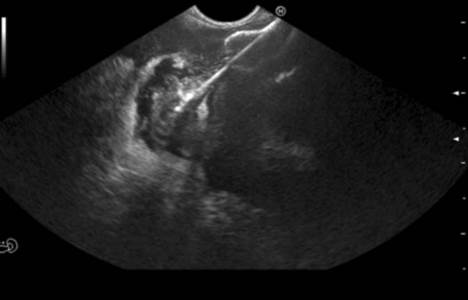
Em 14/07/20 foi realizada ultrassonografia transendoscópica (diagnóstica/terapêutica): “coleção de grande dimensão (> 10 cm) localizada no corpo e cauda do pâncreas, estendendo-se a loca esplénica com abundante conteúdo líquido e ‘debris sólidos’ no interior; a coleção está justaposta à parede posterior do corpo gástrico permitindo drenagem por esta via. Realizada punção da coleção com o sistema HOT AXIOS 10/15 mm com libertação sequencial de prótese sob visualização ecográfica. Confirma-se prótese bem posicionada com drenagem abundante de material purulento de cheiro fétido, sugerindo coleção abcedada” (Fig.s 3 e 4).
O doente apresentava-se sonolento, mas orientado e mantinha picos febris (séptico).
Realizada gasimetria arterial em ar ambiente: Ph: 7,52, PCo2: 23,1, Po2: 69,5, Hco3: 25,5, Lac: 0,8, Hb: 12,4, SatO2: 95,2%).
Requisitadas análises: PCR 19,50 e procalcitonina: 15,5.
Requisitadas hemocultura (ponta do CVC): Staphylococus epidermitis e haemolyticus positivas com fungos leveduriformes e raros bacilos Gram negativos.
Iniciada antibioterapia com vancomicina e micafungina.
Verificou-se melhoria clínica e analítica progressiva (apirexia, PCR: 5,5, procalcitonina: 0,18).
Realizou-se reavaliação endoscópica em 21/07/20 que mostrou: “identificada prótese metálica na grande curvatura do corpo proximal; progressão para o interior da coleção observando-se pequena quantidade de conteúdo necrótico sólido e efetuada lavagem da coleção que permitiu a remoção de “debris sólidos” com visualização da loca constituída por tecido rosado viável. Removida prótese metálica com pinça de dente de crocodilo” (Fig. 5).
Realizada reavaliação imagiológica: TC (25/07/20): “Identifica-se apenas pequena coleção mal definida, adjacente à cauda do pâncreas e corpo gástrico medindo 25/22 mm; densificação da gordura peri-pancreática adjacente ao corpo e cauda do pâncreas; pâncreas de dimensões aumentadas na cauda, mas sem áreas de necrose; pequeno derrame pleural esquerdo (Fig. 6).
Em 1/08/20, por suspeita de tromboembolia pulmonar, realizou-se TC toracoabdominal: “Trombo nos ramos segmentares posterior e apical da artéria pulmonar no LSD, com densificação do parênquima pulmonar nestes segmentos do LSD. Moderado derrame pleural esquerdo. Permanece coleção adjacente ao fundo gástrico com presença de líquido no ligamento gastro esplénico e globosidade na cauda pancreática.”
Iniciou enoxaparina em doses terapêuticas (60 mg de 12/12 horas).
Realizada nova reavaliação imagiológica: TC (9/08/20): “Áreas de consolidação com broncograma aéreo no LSD; no LIE derrame pleural; trombo identificado no ramo posterior da artéria lobar superior direita associando-se a áreas de hiporrealce do parênquima pulmonar, sugerindo zonas de enfarte pulmonar.”
O doente teve alta anticoagulado cerca de uma semana depois. Revisto cerca de um mês depois em consulta externa de cirurgia e pneumologia encontrando-se assintomático.
Discussão e conclusão
A maioria das coleções peri-pancreáticas surge no contexto de episódios de pancreatite aguda.
A drenagem destas coleções, se estiver indicada, deve privilegiar uma abordagem minimamente invasiva, “step up approach”, visando uma menor morbimortalidade e custos.8 Atualmente, impõem-se diferenciação técnica e abordagem multidisciplinar (cirurgiões, radiologistas e gastroenterologistas).
No caso apresentado, foram realizadas duas sessões eco-endoscópicas por via transgástrica para drenagem, limpeza e lavagem destas coleções com “debris sólidos”. O doente manteve deterioração clínica, apesar do suporte nutricional devido, provavelmente a septicémia, que cedeu a terapêutica antimicrobiana dirigida após identificação de diversos microrganismos (Staphylococcus haemolyticus, Staphylococcus epidermidis e Candida parapsilosis) no estudo microbiológico.
A antibioterapia profilática com meropenem, foi instituída neste caso pela existência de marcadores positivos de lesão da barreira da mucosa intestinal (procalcitonina elevada). Porém, pode ter contribuído para a fungémia e resistências bacterianas tratadas posteriormente com antibiótico e fungicida dirigidos.
O tromboembolismo pulmonar pode ser uma complicação da doença (pancreatite aguda), no contexto da imobilização, estado inflamatório e sépsis.