INTRODUÇÃO
Doentes com graves lesões cerebrais que no passado não sobreviviam, na actualidade, com toda a tecnologia existente a nível de cuidados intensivos, conseguem resistir, por vezes com graves sequelas, nomeadamente a nível do estado de consciência 2. Incluem-se aqui doentes em coma, em estado vegetativo e em estado mínimo de consciência (Quadro 1).
Quadro 1 Descrição de estados de consciência
| Estado de consciência | Sinais comportamentais |
| Coma | Não está vígil; atividade motora ausente ou reflexa. |
| Estado Vegetativo | Vígil por períodos, mas sem fixação visual. Comportamentos reflexos ou espontâneos, mas sem evidência de intencionalidade. |
| Estado Mínimo de Consciência | Começa a estar mais alerta. Fixação visual. Respostas comportamentais intencionais, flutuantes, mas reprodutíveis. Segundo o grupo Aspen pelo menos um destes comportamentos: cumprir ordem simples; fala inteligível; comportamento propositado. |
Fonte: Adaptado de Laureys S et al3; Giacino JT et al4; RCP5
Como enfermeiros de reabilitação num serviço de neurocirurgia, ao depararmo-nos com estes doentes, colocou-se-nos a questão de como os reabilitar também cognitivamente durante o programa global de enfermagem de reabilitação.
Havendo poucos estudos dedicados ao assunto, alguns apontam para que a chave esteja na estimulação multissensorial 6.
Chipps et al. referido por Hoeman 7, salientam a importância da estimulação dos sentidos com estímulos conhecidos e referem como Intervenções de Reabilitação no coma, a introdução de estímulos controlados, incluindo odores e sabores fortes conhecidos (café, chocolate, sal, açúcar); sons familiares (vozes de membros da família, música favorita); estimulação táctil com texturas diferentes e estimulação visual (cartões coloridos).
Graças à neuroplasticidade do sistema nervoso, a estimulação sensorial pode contribuir para a melhoria dos estados de consciência. Taylor 8, neurocientista que sofreu um AVC, refere que “o cérebro apresenta uma aptidão extraordinária para modificar as suas conexões com base nos estímulos que lhe chegam do exterior. Esta “plasticidade” do cérebro está subjacente à sua capacidade para recuperar as funções perdidas”. Refere ainda: “os neurónios só se desenvolvem quando se encontram ligados em circuito com outros neurónios, isolados sem estímulo definham”. Monteiro 9 resume que após lesão ou morte neuronal o nosso cérebro procura vias axonais alternativas que desempenhem a mesma tarefa, desenvolvendo-a. Royal Colleges of Physicians (RCP) nas suas Guidelines 5 referem que alguns autores empregaram Programas de Estimulação Sensorial para tentar aumentar a responsividade, tendo em conta que o cérebro desenvolve-se e adapta-se através do uso e da resposta aos estímulos externos.
O objetivo geral do nosso projeto foi promover a melhoria do estado de consciência dos doentes com alterações severas do estado de consciência, como o primeiro passo para a sua Reabilitação Cognitiva, através da aplicação de um Programa de Estimulação Multissensorial sistematizado, uma vez que este pode reduzir a duração do coma, evitando a privação sensorial.
MÉTODO
Tendo em conta a bibliografia e a nossa prática clínica realizámos em 2015, no Serviço de Neurocirurgia do Hospital Garcia de Orta, um projecto de melhoria contínua da qualidade dos cuidados de enfermagem - Avaliação e estimulação do doente com alterações do estado de consciência1. Este recebeu o 1º prémio do concurso Padrões de Qualidade dos Cuidados de Enfermagem da Secção Regional Sul da Ordem dos Enfermeiros, o qual nos proporcionou a aquisição de material para implementação do programa (Figura 1).
O objetivo geral foi promover a melhoria do estado de consciência do doente, através da aplicação de um Programa de Estimulação Multissensorial sistematizado. No seguimento do nosso projecto elaboramos o PEM (Quadro 2) 10. Foi seleccionada a Escala de Coma de Glasgow para avaliar o nível de consciência e ainda os três primeiros níveis da LCSF (Quadro 3), por forma a medir a evolução cognitiva. A LCSF foi desenvolvida e é utilizada principalmente em doentes com Traumatismo Crânio-Encefálico (TCE). Apresenta oito níveis de progressão do funcionamento cognitivo, desde nenhuma resposta até comportamento apropriado. De acordo com a nossa prática clínica espelham bem a evolução pela qual passam estes doentes. No nosso estudo utilizamos os três primeiros níveis por corresponderem às alterações severas do estado de consciência. Tem uma fácil e rápida aplicação com objectivos para cada nível (Quadro 4) e também indicações específicas de estimulação, particularmente úteis para a família. Pesquisámos outras escalas, entre as quais a Coma Recovery Scale - Revised (CRS-R), que é muito completa, mas morosa para a aplicação em contexto de trabalho.
Resultou neste seguimento uma Norma de aplicação do PEM. Tivemos como critérios de inclusão doentes internados no Serviço de Neurocirurgia do Hospital Garcia de Orta, com Score de Glasgow (SG) inferior a 10, estabilidade hemodinâmica e pressão intracraniana menor que 15 mmHg nas últimas 24 horas. Exceções: doentes em morte cerebral e os com sedação.
Quadro 2 Principais Itens do PEM para Enfermeiros Especialistas de Reabilitação
| Regulação sensorial dos estímulos |
| Manutenção de ambiente calmo, tranquilo e confortável; estimulação dos sentidos organizada (um de cada vez) e lenta, com descanso no final; 15 a 45 min no máximo. |
| Estimulação Multissensorial |
| Auditiva: tom de voz normal (não infantilizar); usar o nome habitual; apresentar-se; orientar no espaço e tempo; dar tempo de resposta mesmo que ainda não o faça; explicar o que se faz; música ambiente e/ou no final com fones (saber gosto do doente) Olfativa: Passar junto às narinas aroma conhecido, durante aproximadamente 1 minuto (perfume pessoal, café, limão, pinho, eucalipto, baunilha, lavanda …) Gustativa: Colocar na língua gotas de sabor conhecido agradável (café, doce...) Visual: Mostrar objetos significativos, se abertura dos olhos (fotos de família/amigos, desenhos de crianças, TV, revistas com imagens, vídeos, fibras óticas de cores variadas) Táctil e Proprioceptiva: Mobilização musculo-articular passiva com estimulação verbal para o movimento; massagem; toque com diversas texturas; banho na maca banheira. Vestibular: Treino de equilíbrio sentado na beira da cama, se permitido o levante. |
| Envolvimento de familiar/pessoa significativa |
| Explicar que a pessoa precisa de estímulos dos 5 sentidos, conhecidos e do seu agrado: imagens/vídeos/músicas do telemóvel; dar a mão, pôr creme, massajar, pentear … Pedir que fale em tom de voz normal (não infantilizar). Reforçar que alterne períodos de estimulação (não exceder os 45min) com os de repouso. |
Fonte: Os autores
Quadro 3 LCFS (Níveis I, II, III)
| Nível | Comportamento | |
|---|---|---|
| I | Sem resposta | Ausência de resposta do doente a qualquer estímulo |
| II | Resposta generalizada | Reação inconsistente, inapropriada, não específica à estimulação (mastigação, sudorese, aumento TA, polipneia, gemido, movimentos) |
| III | Resposta localizada | Mais acordado durante o dia e mais movimentos. Resposta específica, mas inconsistente a estímulos (vira-se para um som, foge á dor, tenta observar alguém que se move na sala, começa a reconhecer familiares e amigos, segue algumas instruções simples) |
Fonte: Adaptado de Hoeman S.11; Simões J.12; Rancho los Amigos13
Quadro 4 LCFS e objetivos por níveis
| Nível | Comportamento | Objetivos |
|---|---|---|
| I | Sem resposta | Aumentar a consciência; Ativar a resposta e diminuir a agitação. |
| II | Resposta generalizada | |
| III | Resposta localizada | |
| IV | Confuso - agitado | |
| V | Confuso-despropositado | Ativar uma resposta intencional e apropriada. |
| VI | Confuso-apropriado | |
| VII | Automático-apropriado | Aumentar a capacidade de desempenhar as atividades de vida diárias, com pouca ou nenhuma supervisão direta. |
| VIII | Propositado-apropriado |
RESULTADOS
No período de março de 2016 a Setembro de 2018 o PEM foi aplicado a 22 doentes (Quadro 5) que cumpriram os critérios descritos. A maioria foram homens, com média de idade de 57,95, entre os 21 e os 84 anos. A maior parte teve como diagnóstico AVC hemorrágico (59,09%), seguido de TCE (31,82%) dos quais a maioria eram politraumatizados. Os doentes que foram sujeitos a tratamento cirúrgico inicial só iniciaram o PEM após este.
A maioria iniciou o PEM ainda nos Cuidados Intensivos (6 doentes) ou Intermédios (9 doentes) e os restantes na Enfermaria (7 doentes), logo que apresentaram os critérios de inclusão já descritos na metodologia.
Quadro 5 Caracterização da amostra
| Variáveis | N | % | Média | Desvio Padrão | |
|---|---|---|---|---|---|
| Sexo | Feminino | 8 | 36,36 | ||
| Masculino | 14 | 63,64 | |||
| Idade | 57,95 | 17,27 | |||
| Diagnós-ticos | AVC Hemorrágico | 13 | 59,09 | ||
| TCE | 7 | 31,82 | |||
| Tumor cerebral | 1 | 4,55 | |||
| Isquémia bi-hemisférica pós cirurgia da coluna | 1 | 4,55 | |||
As sessões foram programadas 1 vez por dia, variando por doente entre 1 e 28, com uma de média de 9,18. Do total dos 22 doentes, 2 terminaram o programa por terem evoluído favoravelmente para estado confusional e passarem a necessitar de outro tipo de intervenções, sem ser o PEM (como por exemplo Terapias de Orientação para a Realidade). Infelizmente e apesar de ganhos já visíveis, mesmo com poucas sessões, o programa teve que ser interrompido em 14 dos doentes por terem sido transferidos e em 6 por terem falecido.
Estado de consciência no início e final do PEM
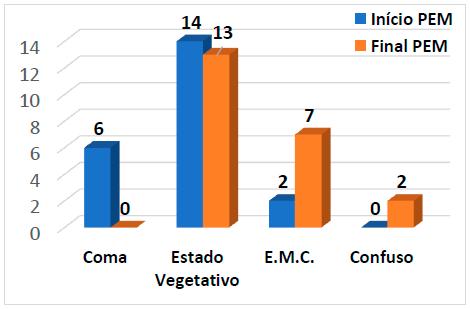
A maioria iniciou o PEM em Estado Vegetativo (63,64%), seguiram-se os doentes em coma (27,27%) e finalmente uma minoria em EMC (9,09%). Na última sessão realizada do PEM nenhum doente permaneceu em coma, 31,82% apresentavam-se em EMC, 59,09% em EV e 9,09% avançaram para o estado de confusão (Gráfico 1).
Ao analisarmos a evolução de cada doente, verificámos que dos 6 em coma todos evoluíram, quatro deles ao fim de apenas 1 a 4 sessões e os restantes em 8 a 11 sessões. Cinco evoluíram para o EV e um ultrapassou o EMC (passou para o estado de confusão). Dos 14 que iniciaram o PEM em EV, cinco evoluíram para EMC em 2 a 8 sessões, um para estado de confusão, sendo que 8 mantiveram o EV. Os 2 doentes que iniciaram em EMC mantiveram esse estado.
Score de Glasgow no início e final do PEM
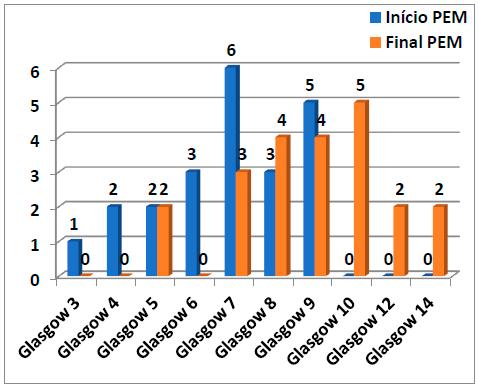
O nível de consciência na Escala de Coma de Glasgow no início do PEM, variou entre score 3 e 9, com uma média de 7. Ao passo que no final do PEM variou entre score 5 e 14, sendo a média de 9. A maioria dos doentes iniciou o PEM com Score 7 ou inferior (63,64%). No final do PEM a maioria tinha score igual ou superior a 8 (77,27%) (Gráfico 2).
Em relação a cada doente, oito deles não evoluíram e nos restantes 14 (63,64%) a evolução foi de 1 a 8 valores com uma média de 2,32.
Nível da LCFS no início e final do PEM
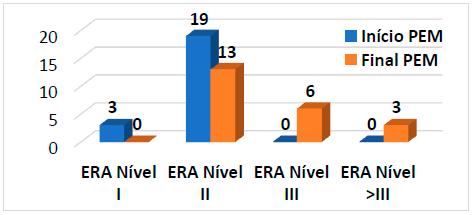
A grande maioria dos doentes (86,36%) iniciou o PEM no nível II da LCFS e os restantes (13,64%) iniciaram no nível I. No final do PEM nenhum permaneceu no nível I, pouco mais de metade (59,09%) ficou no nível II, 27,27% ficaram no nível III e 13,63% foram além do nível III e saíram do programa (Gráfico 3).
Na evolução de cada doente, os três doentes que iniciaram o PEM no nível I da LCFS, dois evoluíram para o nível II e um para o III. Dos 19 que iniciaram no nível II, 10 mantiveram-se nesse nível, 6 evoluíram para o nível III e 3 ultrapassaram este último. No total 54, 55% evoluíram.
Envolvimento da família
A família de 55% dos doentes esteve activamente envolvida no PEM. Nestes a evolução na ECG foi em média de 3,75 pontos, ao passo que nos outros a evolução foi em média de 0,6 pontos ou seja 6,25 mais.
Reações comportamentais observadas na aplicação do PEM
Registámos também diversas reacções aos estímulos aplicados. Destacamos o poder do estímulo olfativo, mesmo no doente em coma e EV, desencadeando movimentos de mastigação, das pálpebras (pestanejar, arregalar os olhos), faciais/caretas, da cabeça, dos membros e hiperventilação. Constatamos que a reatividade ao estímulo olfativo diminuiu á medida que o doente evoluiu no seu estado de consciência. Ao estímulo gustativo, 14 doentes, incluindo os em coma, desencadearam movimentos de mastigação. Ao estímulo visual as reacções observadas, incluindo a fixação visual e seguir o estímulo, ocorreram em 4 doentes em E.M.C. e num em EV. Ao estímulo auditivo verbal 4 doentes em EMC responderam com pestanejar e piscar de olhos, 2 doentes em coma reagiram com lágrima. Um dos doentes em EMC movimentava os 4 membros quando sentado (estímulo vestibular).
Ganhos posteriores em independência funcional
Como já referido, na maioria dos casos o PEM foi interrompido por transferência dos doentes. Todos necessitavam continuidade de cuidados de enfermagem de reabilitação, nomeadamente e para o caso, cognitiva. Colocou-se a questão de até onde teriam progredido. Fomos assim seguir, até onde nos foi possível, o seu percurso. Destacamos 3 casos que soubemos terem tido ganhos em independência funcional, o que nos dá alento para continuar a investir com o nosso PEM, nestes doentes com graves sequelas neurológicas, como ponto de partida para a continuidade da sua Reabilitação.
Caso 1 - MLCA, mulher, 76 anos, AVC hemorrágico por rutura de aneurisma. Iniciou o PEM na UCI, com ventilação mecânica, em coma, SG 7, nível I da LCFS. Teve 16 sessões, no final das quais apresentava SG 11 e nível III da LCFS, vindo a evoluir para estado de confusão (SG 14). As duas filhas estavam por nós orientadas e ativamente envolvidas na estimulação. Das reações observadas salientamos a movimentação do membro superior direito (lado são) ao estímulo olfactivo, quando em EV. Foi transferida para outro serviço, depois para a RNCCI e finalmente para o Centro de Medicina Física e Reabilitação (CMFR) de Alcoitão. Segundo dados da última consulta de neurocirurgia, vive com uma filha, apresenta marcha autónoma e alguma desorientação.
Caso 2 - EMLF, mulher, 46 anos, AVC hemorrágico por rutura de aneurisma. Iniciou o PEM na UCI, com ventilação mecânica, em estado vegetativo, SG 6, nível II da LCFS. Teve 9 sessões, no final das quais apresentava SG 12 (traqueostomizada). O marido estava muito presente e envolvido na estimulação sob nossa orientação. Das reações observadas salientamos movimentos de mastigação ao estímulo gustativo do café em EV. Evoluiu ainda durante o internamento para SG 15 e iniciou treino de AVDs. Foi transferida para a RNCCI. Constatámos, após a última consulta de neurocirurgia, viver com o marido, apresentar marcha autónoma, estar consciente, orientada e independente nas AVDs. Como curiosidade, a doente após questionada se se lembrava de alguma intervenção do PEM, referiu que actualmente nem podia cheirar o café (quando antes gostava) e que se lembrava dumas luzes que associava às do Natal (fibras ópticas).
Caso 3 - RMFB, homem, 21 anos, TCE grave, iniciou o PEM nos Cuidados Intermédios, em EMC, SG 9, nível II da LCFS. Teve 28 sessões, vindo a evoluir para SG 12, nível III da LCFS, mantendo o EMC. A mãe estava sempre presente e muito envolvida na estimulação sob nossa orientação. Das reações observadas destacamos por ordem cronológica: movimentos de mastigação ao estímulo olfativo, seguir com o olhar, movimentar os 4 membros quando sentado, virar a cabeça para o lado do som, resposta com piscar de olhos, emissão de sons guturais em resposta ao estímulo verbal. Foi transferido para a RNCCI e depois para o CMFR de S. Braz de Alportel. Após a última consulta de neurocirurgia verificámos que vivia com a mãe, apresentava SG 15, deambulava em cadeira de rodas (referiu conseguir marcha, embora instável, com apoio), apresentava disartria e estava a realizar treino de alimentação oral, mas ainda com PEG.
DISCUSSÃO
Quisemos com este projeto optimizar a reabilitação cognitiva dos doentes com alterações severas do estado de consciência, através da aplicação de um Programa de Estimulação Multissensorial. Torna-se então fundamental avaliar e discutir a aplicação do PEM em si, os resultados obtidos e as reacções observadas.
A maior parte dos nossos doentes teve como diagnósticos AVC hemorrágico e TCE, o que vai de acordo com as principais causas referidas pelas Guidelines do RCP 5.
Aplicação do PEM
Quanto à estruturação do nosso PEM considerámo-la adequada, desencadeando algumas reações comportamentais positivas e não observámos reacções indesejáveis, como pode ocorrer em situações de sobrecarga sensorial. Nomeadamente não constatámos alterações hemodinâmicas adversas nem disfunções autonómicas. As Guidelines do RCP 5, indo ao encontro do nosso programa, referem que nestes doentes deve ser evitada a sobrestimulação e muitos estímulos em simultâneo para não desencadear uma hiperatividade simpática. Preconizam que a estimulação deve focar-se em sensações agradáveis (música favorita, massagem suave, animais de estimação) oferecidas uma de cada vez, por curtos períodos, para minimizar a sobrecarga sensorial. E referem que apesar dos estudos ainda não serem conclusivos, devido essencialmente à sua metodologia, a estimulação controlada providencia a melhor oportunidade para observar respostas.
Quanto à nossa preocupação com a regulação sensorial, também os dados obtidos no estudo de Pinto 14, através de entrevistas a doentes com TCE que tinham estado em coma, levam-na a considerar como importante a regulação da estimulação cognitiva, de preferência com uma tonalidade emotiva.
Tayler 8, neurocientista, relata na primeira pessoa a sua recuperação de um AVC hemorrágico grave. Refere a importância de vários estímulos sensoriais aliados a um acompanhamento familiar e alerta para a regulação sensorial dos mesmos, com enfase na serenidade do ambiente e da comunicação, na necessidade de descanso merecido após a reabilitação. Todos estes aspectos estão também comtemplados no nosso PEM.
Segundo o estudo de Sun et al 15, a utilização de objectos personalizados parece ser mais efetiva em desencadear respostas nos doentes com alterações do estado de consciência, comparados com o uso de objectos não pessoais, na avaliação do item “Uso de Objectos Funcionais” da escala CRS-R, sendo a diferença estatisticamente significativa. Foi também preocupação nossa integrar objectos pessoais no PEM.
Em outro estudo, de Laureys et al 16, verificou-se que utilizar o nome do doente, em relação ao uso de outros estímulos sonoros, provoca uma activação mais alargada a nível cerebral quando se usa a Tomografia por Emissão de Positrões (PET).
Sharon 17 estudou a reação do doente em EV a caras familiares através de RMN funcional. Verificou que as regiões activadas eram as relacionadas com as actividades emocionais na área límbica. Este estudo mostrou que os estímulos familiares, como caras conhecidas, resultam num maior número de respostas.
O estudo de Heine et al 18, concluiu que a música preferida e vozes familiares têm efeitos nos processos cognitivos e comportamentais destes doentes.
Verificamos que no nosso PEM, os aspectos referidos nestes estudos, estão lá comtemplados.
Constatamos que alguns estudos, se centram mais na avaliação diagnóstica do estado de consciência, para a tomada de decisão clínica (por exemplo no caso de seguradoras) não tendo em conta que os próprios estímulos aplicados nos testes vão ajudar o doente a progredir.
Resultados das avaliações
No que respeita aos resultados obtidos reforçamos que, em mais de metade dos doentes, não pudemos dar continuidade ao programa por terem sido transferidos. Seria importante o PEM fazer parte das boas práticas noutras instituições para que houvesse continuidade de cuidados. Confiamos que, pelo menos, os familiares por nós orientados tenham dado algum seguimento, pois os resultados mostram que os doentes que tiveram a família ativamente envolvida evoluíram mais pontos em média na Escala de Coma de Glasgow. Preconizamos por isso incentivar o envolvimento da família sempre que possível. Tal como referem as Guidelines do RCP 5, este envolvimento é uma oportunidade, geralmente bem-vinda, para a família e amigos terem um papel positivo durante as visitas.
Os resultados do nosso PEM mostram que mais de metade dos doentes evoluiu no seu estado de consciência (54,55%), no Score de Glasgow (63,64%) e na LCFS (54,55%). Se tivesse havido continuidade do programa quanto e quantos mais doentes evoluiriam? No estudo de Doman et al 19, dos 200 doentes com lesões cerebrais e SG igual ou inferior a 6, sujeitos a um programa de estimulação multissensorial, 91% emergiram do coma. No entanto, Lombardi et al 20, ao fazerem uma revisão da literatura, sobre a estimulação sensorial em doentes com lesões cerebrais que estavam em coma ou estado vegetativo, constataram que os poucos estudos controlados existentes são de relativa baixa qualidade, pelo que não se pode demonstrar claramente a eficácia destes programas.
Também Cabral et al. 6, numa revisão da literatura, concluiu que não há ainda comprovativo científico da eficácia dos Programas de Estimulação Multissensorial.
Observações durante a aplicação do PEM
Foi com o estímulo olfativo que observamos mais reacções, sobretudo nos doentes em coma e EV. Sabemos pela neurofisiologia que o olfato tem acesso direto ao cérebro sem passar pelo tálamo como noutros sentidos 21.
Freiherr 22 refere que a informação olfativa não passando pelo tálamo, no seu caminho para o neocórtex, pode ser a razão para a multiplicidade de processos inconscientes, envolvidos na perceção olfativa. O sistema olfativo está fortemente conectado com o sistema límbico, resulta em respostas aos odores com uma tonalidade emocional forte e uma relação robusta com os processos de memória. Estas características do sistema olfativo formam a base da perceção do cheiro que o tornam único, entre as outras perceções sensoriais.
O facto das reações olfativas e gustativas, serem evidentes mesmo nos doentes em coma, vai de encontro ao que refere Caldas 23, sobre o olfato e o paladar, “parecem ser sentidos com funções mais desligadas da cognição e mais adaptados à informação de sistemas mais primitivos da função nervosa”.
CONCLUSÃO
Concluímos que o PEM pode contribuir para a melhoria do estado de consciência da maioria dos doentes com alterações severas do estado de consciência. A nossa experiência com este projeto leva-nos a preconizar o envolvimento da família como importante coadjuvante do PEM. Também os estímulos familiares, pela sua riqueza emocional, são cruciais para desencadear respostas comportamentais nestes doentes.
O estímulo olfativo, pelas reações observadas e sabendo que tem um circuito mais direto para o cérebro, que imprime uma tonalidade emocional forte e se relaciona com os processos de memória, poderá ser de grande importância para o despertar da consciência, requerendo mais investigação.
Existem poucos estudos, nem sempre recentes e com uma metodologia que não permite comprovar claramente a eficácia dos programas multissensoriais. No entanto, há estudos mais recentes e fidedignos 15,17,18, sobre estímulos específicos, mas mais com intuito de avaliação diagnóstica.
Ao concretizar este projeto e analisar os seus resultados, pretendemos contribuir para o desenvolvimento de boas práticas nos cuidados de enfermagem de reabilitação cognitiva a estes doentes e dar novos contributos para saber qual o impacto da aplicação de um Programa de Estimulação Multissensorial em doentes com alterações severas do estado de consciência, motivando futuros estudos.
É, pois, importante continuar a pesquisar em que medida estes programas contribuem para a reabilitação cognitiva destes doentes.











 text in
text in