Quando a traqueíte bacteriana se complica...
When Bacterial Tracheitis Complicates...
Joana TeixeiraI; Ângela PereiraI; Ângela OliveiraI; Filipa MoreiraII; Manuela Costa AlvesI; Luís DiasII; Augusta GonçalvesI; Carla MoreiraI
I Serviço de Pediatria, Hospital de Braga. 4710-243 Braga, Portugal. jiteixeira@hotmail.com; chelacbr@hotmail.com; angel.francisca@hotmail.com; manuelacostaalves@gmail.com; aug.goncalves@gmail.com; carlapaulamoreira@iol.pt
II Serviço de ORL, Hospital de Braga. 4710-243 Braga, Portugal. filipamoreira@yahoo.com.br; luisdiasorl@gmail.com
ABSTRACT
Introduction: Viral croup is the most common cause of stridor in children seen at emergency room. In the absence of response to treatment with corticosteroids and nebulized adrenaline, bacterial tracheitis should be considered.
Case Report: A six year-old child, was admitted in emergency room with stridor, respiratory distress and fever, with partial response to therapy with nebulized epinephrine. Ceftriaxone was prescribed for suspected bacterial laryngotracheobronchitis. Despite therapy, developed cervical cellulitis with progression to retropharyngeal abscess and mediastinitis. Good outcome after therapy with ceftriaxone, clindamycin and vancomycin.
Discussion/Conclusion: The authors describe an original case of a bacterial tracheitis complicated with retropharyngeal abcess and mediastinitis, emphasizing that bacterial tracheitis is potentially life threatening, requiring a high index of suspicion for early diagnosis.
Keywords: stridor, laryngotracheobronchitis, tracheitis, cellulitis, retropharyngeal abscess, mediastinitis
RESUMO
Introdução: A laryngotracheobronchitis (LTB) vírica constitui a causa mais comum de estridor nas crianças que recorrem ao Serviço de Urgência. Na ausência de resposta ao tratamento com corticóide e adrenalina nebulizada, a traqueíte bacteriana deve ser considerada.
]]> Caso Clínico: Criança de seis anos de idade observada no Serviço de Urgência por estridor, sinais de dificuldade respiratória e febre com resposta parcial à terapêutica com adrenalina nebulizada; por suspeita de LTB com sobreinfeção bacteriana iniciou terapêutica empírica com ceftriaxone. Apesar da terapêutica, desenvolveu celulite cervical com posterior evolução para abcesso retrofaríngeo e mediastinite. Boa evolução após terapêutica com ceftriaxone, clindamicina e vancomicina.Discussão/Conclusões: Os autores descrevem um caso de traqueíte bacteriana complicada de abcesso retrofaríngeo e mediastinite, até agora não descrito na literatura. Pretendem elucidar que a traqueíte bacteriana é uma doença potencialmente ameaçadora à vida e que requer alto índice de suspeição para diagnóstico célere.
Palavras-chave: estridor, laringotraqueobronquite, traqueíte, celulite, abcesso retrofaríngeo, mediastinite
INTRODUÇÃO
A causa mais comum de estridor nas crianças que recorrem ao Serviço de Urgência durante o outono e inverno é a laringotraqueobronquite (LTB) vírica. É uma doença benigna e raramente requer internamento hospitalar. No entanto, quando uma criança com estridor não apresenta boa resposta ao tratamento com corticoide e adrenalina nebulizada, a traqueíte bacteriana (TB) deve ser considerada como diagnóstico diferencial. A TB representa uma sobreinfeção bacteriana de uma LTB vírica e tem assumido uma importância crescente.
As infeções retrofaríngeas podem, embora muito raramente, complicar uma LTB vírica ou uma TB. Mais de 50% das infeções retrofaríngeas resultam de uma infeção das vias áereas superiores prévia.1 Clinicamente manifestam-se por limitação dos movimentos cervicais, disfonia, edema cervical e trismo. A extensão mediastínica, embora rara, pode manifestar-se por toracalgia, constituindo uma complicação clínica grave e potencialmente fatal.2,3
Os autores apresentam um caso clínico que traduz uma forma atípica de TB com evolução desfavorável para várias complicações raras descritas na literatura, apesar do tratamento adequado e precoce numa criança previamente saudável. Trata-se de um dos raros casos de TB complicada de mediastinite.
A propósito deste caso, os autores fazem uma revisão da epidemiologia, manifestações clínicas e opções terapêuticas em idade pediátrica desta patologia e suas complicações.
]]>CASO CLÍNICO
Criança do sexo masculino, seis anos de idade, sem antecedentes patológicos de relevo.
Apresentou início agudo de tosse rouca, disfonia e estridor associados a sinais de dificuldade respiratória com agravamento progressivo. Sem outra sintomatologia associada. Sem conviventes doentes.
Observado por pediatra assistente cerca de duas horas após o início da sintomatologia, tendo sido objetivada febre (temperatura axilar de 38ºC). Realizou aerossoloterapia com adrenalina (5ml da solução 1:1000) e corticoide endovenoso. Por noção de agravamento clínico foi encaminhado ao Serviço de Urgência.
À admissão apresentava-se polipneico, disfónico, com sinais de dificuldade respiratória grave nomeadamente estridor inspiratório, tiragem subcostal, supraesternal e adejo nasal. Sem alterações na auscultação cardio-pulmonar, sem hipoxemia. Manteve-se febril e, apesar da terapêutica com adrenalina nebulizada em intervalos regulares, manteve estridor, que se tornou bifásico. Cerca de oito horas após o início da sintomatologia,
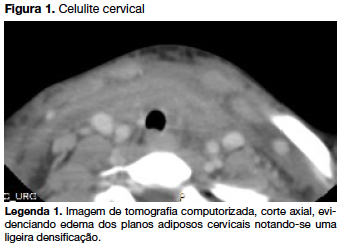
Cerca de 48 horas após iniciar a terapêutica, surgiu edema cervical doloroso à palpação e mobilização cervical, sem outros sinais inflamatórios locais, sem flutuação e sem enfisema subcutâneo. A tomografia computorizada (TC) cervical evidenciou densificação dos planos adiposos, compatível com celulite cervical (figura 1), pelo que se associou clindamicina (20mg/Kg/dia). Foi observado por Otorrinolaringologia (ORL) e realizou nasofaringolaringoscopia flexível que mostrou hiperémia e ligeiro edema difuso da mucosa da nasofaringe, orofaringe e hipofaringe com secreções mucosas espessas, cordas vocais congestivas com mobilidade preservada e inflamação da subglote, embora não comprometendo a via aérea superior.

No quinto dia de internamento, ficou apir ético, sem hipoxemia, com ligeira melhoria do edema cervical. Na hemocultura identificou-se o Streptococcus pyogenes sensível a penicilina pelo que se procedeu ao ajuste terapêutico substituindo ceftriaxone por penicilina (1200000/UI de 8/8h).
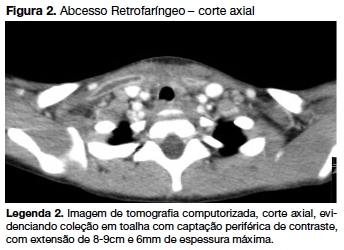
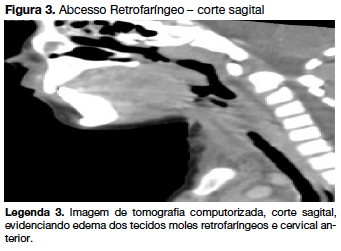
Reiniciou febre no nono dia de internamento, sem estridor, mas mantendo disfonia. Analiticamente com 9,6x109/L leucócitos (75% de neutrófilos) e PCR de 53,9mg/L. Por suspeita de abcesso retrofaríngeo, realizou TC cervical e tóracica que evidenciou uma coleção em toalha de cerca de 8-9 cm, com extensão retrofaríngea, compatível com abcesso (figura 2 e 3). Telerradiografia de tórax sem alterações de novo. Sem critérios para drenagem cirúrgica. Reintroduziu-se ceftriaxone (80mg/kg/ dia) suspendendo penicilina.
]]> Três dias após alteração da antibioterapia mantinha febre. Analiticamente com PCR de 110mg/L, pelo que se associou iniciou hipoxemia (FiO máximo de 0.28 para manter saturações vancomicina (30mg/kg/dia) tendo-se verificado melhoria clínica periféricas de oxig énio > 92%). O estudo anal ítico demonstrou 10,2x109/L leucócitos com 84,8% neutrófilos e proteína C rea tiva (PCR) 53,2mg/L; a telerradiografia de tórax evidenciava um infiltrado intersticial, sem outras alterações. Mantinha resposta apenas parcial à adrenalina e febre de difícil cedência aos antipiréticos. Por suspeita de LTB com sobreinfeção bacteriana iniciou ceftriaxone endovenoso (80mg/kg/dia) e foi internado no Servi ço de Pediatria para continuação de cuidados. progressiva. Apirexia sustentada após 48 horas de terap êutica tripla.
Realizou nasofaringolaringoscopia flexível de controlo ao décimo quarto dia de internamento com melhoria ligeira dos sinais inflamatórios. A TC cervical de controlo demonstrou regressão das formações abcedadas, embora com sinais de mediastinite. Completou dezasseis dias de antibioterapia tripla endovenosa, tendo tido alta com resolução completa do edema e sintomatologia associada, exceto a disfonia que manteve durante dois meses após a alta. A endoscopia faringolaríngea foi normal à data de alta.
Foi orientado para consulta externa, onde realizou estudo imunol ógico que não revelou alterações.
DISCUSSÃO
A traqueíte bacteriana, também conhecida como laringotraqueobronquite bacteriana ou laringite membranosa foi descrita pela primeira vez em 1945 por Chevalier Jackson e consiste numa infeção bacteriana exsudativa dos tecidos moles da laringe e traqueia.4
Desde a introdução da vacina contra o Haemophilus influenza tipo b, o número de casos de epiglotite diminuiu drasticamente na população pediátrica e desde então a TB tem ganho relevância como infeção das vias aéreas superiores potencialmente fatais.5-7 Apesar de ser uma entidade rara, está entre as emergências pediátricas da via aérea que mais frequentemente requerem admissão nos cuidados intensivos.7
Em termos epidemiológicos, verifica-se uma maior incidência até aos seis anos de idade, com um ligeiro predomínio no sexo masculino (1,3:1).8,9 Os lactentes e crianças mais pequenas têm maior probabilidade de necessitar de entubação. A maioria dos casos ocorre no inverno e outono, época sazonal de parainfluenza, vírus sincicial respiratório e influenza. O agen te etiológico mais frequentemente isolado é o Staphylococcus aureus, seguido de outros como Streptococcus pneumoniae, Streptococcus pyogenes, Streptococcus grupo alfa-hemolítico e Moraxella catarrhalis. A coinfecção vírica é comum, sobretudo com parainfluenza 1 e vírus influenza.6,9
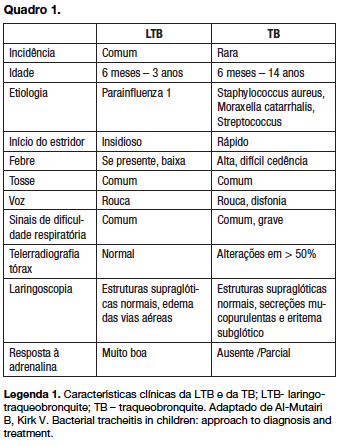
Na maioria dos casos, os sintomas prodrómicos, sugestivos de infeção das vias a éreas superiores, estão presentes cerca de tr ês dias antes, ap ós os quais se desenvolve estridor e dispneia (forma secund ária). Porém, uma minoria dos casos surge com in ício fulminante da sintomatologia, com progressão para dificuldade respiratória aguda grave em menos de 24 horas (forma prim ária), o que se verificou no caso clínico aqui ilustrado. O estridor grave com fraca resposta à terapêutica convencional ou a rápida deterioração clínica devem levantar a suspeita de traque íte bacteriana. Os sintomas mais comuns de apresentação são tosse (50-100%) e estridor (65-95%), seguido de disfonia, febre e taquipneia. A odinofagia e sialorreia est ão habitualmente ausentes.5 No quadro 1 apresentamos uma sistematização das principais características clínicas que distinguem a LTB v írica da TB.
]]>
Atualmente existem trabalhos que defendem que a resposta à adrenalina nebulizada é um fator discriminatório claro entre LTB vírica e os seus diagnósticos diferenciais.7,9 No entanto, há outras séries de casos clínicos em que foi descrita uma resposta à adrenalina em aproximadamente 50% dos doentes com TB.10,11 No caso descrito, verificou-se uma resposta, embora parcial à adrenalina nebulizada, com melhoria dos sinais de dificuldade respirat ória. Assim, a resposta positiva à adrenalina não nos permite excluir TB e um alto n ível de suspeição deve ser mantido.
Analiticamente pode haver leucocitose com neutrofilia e aumento dos marcadores agudos de inflamação, embora não sendo específicos.8 As hemoculturas raramente permitem a identificação da bactéria responsável, sendo a identificação feita mais comummente pela cultura do exsudato lar íngeo colhido por laringoscopia.6 No entanto, é a visualização direta da via aérea por broncofibroscopia que confirma o diagnóstico de forma definitiva tendo tamb ém um importante papel terap êutico e na identificação do agente etiológico na TB – remo ção das membranas e exsudato traqueal e estudo microbiol ógico da colheita. Achados típicos na broncofibroscopia incluem edema e eritema difuso, com estreitamento subglótico, erosão da mucosa e exsudato mucopurulento.3,6,8,10
Alterações na telerradiografia torácica são comuns, sendo que até 50% das crianças podem apresentar achados radiológicos sugestivos de pneumonia, o qual não se verificou no caso descrito.9
Devem ser considerados como diagnósticos diferenciais a epiglotite, a LTB, o fleimão ou abcesso periamigdalino ou retrofaríngeo.
Relativamente ao tratamento empírico de primeira linha, assenta em antibioterapia com uma cefalosporina de 3º geração associada a uma penicilina resistente às beta-lactamases (nomeadamente flucloxacilina). Na suspeita de anaeróbios, o último deve ser substituído por clindamicina ou metronidazol (no caso do doente não responder ao tratamento de primeira linha este pode ser acrescentado ao invés de ser substituído). A vancomicina deve ser considerada na suspeita de Staphylococcus aureus resistente. A duração mínima da terapêutica deve ser de 10 dias, e prolongada se houver evidência de infeção extra-traqueal. No caso descrito foi necessária a terapêutica tripla.10 A complicação mais frequentemente associada à fase aguda da doença é a pneumonia. Outras menos comuns incluem s índrome de dificuldade respiratória aguda, choque sético, choque t óxico, edema pulmonar, pneumotórax e, mais raramente, disfunção multiorgânica.9,11 Quanto ao prognóstico, habitualmente há recuperação completa sem sequelas, se o diagnóstico for precoce.
As infeções retrofaríngeas podem também complicar uma LTB ou uma TB.12 Clinicamente manifestam-se com limita ção dos movimentos cervicais por dor, disfonia, edema cervical e trismo.1 A toracalgia deve levantar a suspeita de atingimento mediastínico.3 No caso descrito, o doente evidenciou edema cervical com limitação da mobilidade cervical compat ível com abcesso cervical retrofaríngeo. Uma das complicações mais frequentes destas infe ções é a extensão até ao mediastino.2,13,14 A idade mais jovem e a localiza ção retrofaríngea do abcesso são fatores que predispõem a complicações.13 Neste caso, o doente não apresentou queixas de toracalgia apesar do envolvimento das estruturas mediastínicas. A TC cervical com contraste é o exame de eleição ao demonstrar a extensão do abcesso para espaços contíguos confirmando o diagnóstico.
Em suma, os autores pretendem elucidar com este caso que a TB é uma doen ça potencialmente ameaçadora à vida que requer alto índice de suspeição para diagnóstico precoce, para que possam ser tomadas atitudes terapêuticas adequadas que terão repercussões positivas no prognóstico. Da pesquisa bibliográfica realizada, não há nenhum caso descrito na literatura nacional ou internacional de TB complicada de abcesso retrofar íngeo e mediastinite e desta forma pretendemos partilhar a nossa experiência.
REFERÊNCIAS BIBLIOGRÁFICAS
]]>1. Chang L, Chi H, Chiu NC, Huang FY, Lee KS. Deep neck infections in different age groups of children; J Microbiol Immunol Infect. 2010 Feb;43(1):47-52. [ Links ]
2. Bakshi R, Grover G. Retropharyngeal abscess with mediastinal extension in an infant-still existing? Pediatr Emerg Care. 2009 Mar;25(3):181-3. [ Links ]
3. Graf J, Stein F. Tracheitis in pediatric patients. Semin Pediatr Infect Dis. 2006 Jan;17(1):11-3. [ Links ]
4. Hopkins A, Lahiri T, Salerno R, Heath B. Changing epidemiology of life-threatening upper airway infections: the reemergence of bacterial tracheitis. Pediatrics. 2006 Oct;118(4):1418-21. [ Links ]
5. Miranda AD, Valdez TA, Pereira KD. Bacterial tracheitis: a varied entity. Pediatr Emerg Care. 2011 Oct;27(10):950-3. [ Links ]
]]>6. Narchi H, Basak R. Bacterial tracheitis-not always primary. Turk J Pediatr. 2008 Jul-Aug;50(4):409-11. [ Links ]
7. Marcos Alonso S, Molini Menchón N, Rodríguez Núñez A, Martinón Torres F, Martinón Sánchez JM. Traqueítis Bacteriana: una causa infecciosa de obstrucción de la vía aérea que hay que considerar en la infancia. An Pediatr (Barc). 2005 Aug;63(2):164-8. [ Links ]
8. Castelo M, Zagalo A, Gama E. Traqueíte Bacteriana; Acta Pediatr Port 2009; 40(6):265-7 [ Links ]
9. Al-Mutairi B, Kirk V. Bacterial tracheitis in children: approach to diagnosis and treatment. Paediatr Child Health. 2004 Jan;9(1):25-30. [ Links ]
Shargorodsky J, Lee GS, Whittemore KR. Bacterial tracheitis: a therapeutic approach. Laryngoscope. 2010;120 Suppl 4:S227. [ Links ]
10. Bernstein T, Brilli R, Jacobs B. Is bacterial tracheitis changing? A 14-month experience in a pediatric intensive care unit. Clin Infect Dis. 1998 Sep;27(3):458-62. [ Links ]
11. Nickinson A, Minhas JS, Bhalla M, Anwuzia-Iwegbu C, Chapman J. Never trust a croup... BMJ Case Rep. 2011 Jul 20;2011. pii: bcr0320114014. [ Links ]
12. Baldassari CM, Howell R, Amorn M, Budacki R, Choi S, Pena M. Complications in pediatric deep neck space abscesses. Otolaryngol Head Neck Surg. 2011 Apr;144(4):592-5. [ Links ]
13. Dawes LC, Bova R, Carter P. Retropharyngeal abscess in children. ANZ J Surg. 2002 Jun;72(6):417-20. [ Links ]
Endereço para correspondência ]]>
Joana Teixeira:Email: jiteixeira@hotmail.com
Recebido a 18.02.2015 | Aceite a 10.08.2015
]]>