Um achado incomum no exame da fontanela anterior
An unusual finding on the anterior fontanelle exam
Catarina Marques PinhoI, Joana Vidal TeixeiraI, Antony NogueiraI, Ana Ribeiro da SilvaI, Alexandra MartinsI
I General and Family Practice, Unidade de Saúde Familiar Pevidém, Agrupamento de Centros de Saúde Alto Ave - Guimarães. 4835-320 São Jorge de Selho, Portugal. catmarpinho@gmail.com; joana_rvt@hotmail.com; tonyfafe60@hotmail.com; ana.silva.r7@gmail.com; alex.margarida.martins@gmail.com
Endereço para correspondência | Dirección para correspondencia | Correspondence
RESUMO
Introdução: A palpação da fontanela anterior permite avaliar o volume e pressão intracranianos. Uma fontanela tensa numa criança tranquila e observada em posição vertical sugere hipertensão intracraniana, que pode ter várias etiologias, nomeadamente processos neoformativos.
Caso clínico: Uma lactente do sexo feminino, de dois meses de idade, recorreu a consulta na sua Unidade de Saúde Familiar por tumefação na fontanela anterior. Objetivou-se a presença de tumefação nodular, de consistência mole, com cerca de 1 cm de maior diâmetro. A ecografia transfontanelar revelou um provável quisto epidermoide. A lactente foi referenciada para Cirurgia Pediátrica, tendo realizado ecografia de controlo após dois meses, que revelou crescimento da lesão, motivo pelo qual foi referenciada para Neurocirurgia. Efetuou ressonância magnética encefálica, que confirmou o diagnóstico ecográfico e excluiu comunicação da lesão com estruturas endocranianas. A lactente manteve seguimento por Neurocirurgia e foi decidido manter vigilância até a fontanela encerrar para realização da cirurgia de exérese. O exame histológico confirmou o diagnóstico de quisto dermoide.
]]> Discussão: A vigilância clínica e os achados dos exames imagiológicos demonstraram o carácter benigno da lesão, permitindo adiar a intervenção cirúrgica.Palavras-chave: Ecografia; Fontanelas; Quisto epidermoide; Ressonância magnética
ABSTRACT
Introduction: Palpation of the anterior fontanelle allows to investigate intracranial pressure and volume. Swelling of anterior fontanelle in a quiet baby examined in a supine position indicates high intracranial pressure, which may have distinctive causes, namely neoplasms.
Case report: A female infant, two months old, attended an emergency consultation at the Family Health Unit due to swelling in the anterior fontanelle. A soft nodular swelling with approximately one centimeter in diameter was observed at the fontanelle. Transfontanellar ultrasound revealed a potential epidermal cyst. The infant was referred to the Pediatric Surgery Department. Ultrasound was repeated two months later and revealed lesion growth. The infant was referred to the Neurosurgery Department, and a brain magnetic resonance imaging was performed. Absence of communication with endocranial structures was confirmed. Surveillance was maintained until fontanelle closure, aiming at later excision. Histological examination confirmed the diagnosis of dermoid cyst.
Discussion: Regular clinical follow-up supported by imaging studies revealed the benign nature of the lesion, allowing to postpone surgery.
Keywords: Cranial fontanelles; Epidermal cyst; Magnetic resonance imaging; Ultrasonography
Introdução
]]> O exame objetivo das fontanelas fornece ao médico informações importantes. As fontanelas são janelas acústicas extremamente relevantes pelo menos até aos oito a dez meses de idade, permitindo obter imagens das estruturas intracranianas por ultrassonografia.1,2A fontanela anterior localiza-se na interseção das suturas sagital, coronal e metópica, tendo geralmente três a seis centímetros de maior diâmetro nos primeiros seis meses de vida. A fontanela posterior encontra-se na interseção das suturas sagital e lambdoide, geralmente não ultrapassando os 1,5 cm de diâmetro.2
A palpação das fontanelas anterior e posterior deve ser efetuada na posição vertical. As fontanelas normais, claramente demarcadas dos bordos ósseos, são geralmente moles e planas. Na fontanela anterior é possível palpar ou visualizar pulsações, principalmente se o lactente estiver agitado ou a chorar. Uma fontanela deprimida ou afundada pode indicar desidratação ou malnutrição.1,2
A palpação da fontanela anterior permite tirar ilações acerca do volume e pressão intracranianos.1,3-5 Num lactente calmo, uma fontanela que abaula acima do nível do osso e cujos bordos são suficientemente tensos, causando dificuldade em determinar onde termina o osso e começa a fontanela, é anormal e sugestiva de pressão intracraniana elevada. De facto, este processo pode ser indicador de várias patologias, nomeadamente meningite, hemorragia subdural, abcesso encefálico, embriopatia por rubéola, entre outras. O abaulamento fontanelar pode ainda ser sintomático de um fenómeno de abuso, nomeadamente Síndrome do Bebé Abanado.1,3-5
Uma fontanela tensa, mas claramente distinguível do osso circundante, pode ser indicativa de outras condições para além de hipertensão intracraniana, nomeadamente choro, edema do couro cabeludo, hemorragia subgaleal ou extravasamento subcutâneo de fluidos intravenosos.1,3-5
As alterações fontanelares podem também ser tradutoras de processos neoformativos, benignos ou malignos, epicranianos ou com atingimento do tecido encefálico.
É descrito o caso de uma tumefação fontanelar que se revelou tradutora de um processo epicraniano, não tendo sido encontrada descrição de casos semelhantes na literatura até à data.
Descrição do caso
O presente caso refere-se a uma lactente do género feminino, de dois meses de idade, raça caucasiana, proveniente de uma família nuclear, no estadio II de Duvall, classe II de Graffar, sem fatores de risco familiar identificados.
Recorreu a uma consulta aberta na sua Unidade de Saúde Familiar, acompanhada pela mãe, em abril de 2015 por tumefação na área da fontanela anterior com cerca de 12 horas de evolução. A lactente tinha sido observada numa consulta de vigilância na Unidade de Saúde Familiar há quatro dias, revelando um exame objetivo normal. A mãe negava presença de outros sintomas, nomeadamente anorexia ou irritabilidade, traumatismo ou outras intercorrências. Ao exame objetivo, a lactente encontrava-se bem-disposta, calma e apirética. A fontanela anterior apresentava tumefação nodular, de consistência mole, com cerca de um centímetro de maior diâmetro. O restante exame objetivo era normal.
]]> O parto foi eutócico, com somatometria normal, tendo o período neonatal decorrido sem complicações.A lactente apresentava crescimento harmonioso e desenvolvimento psicomotor adequado à idade. Não existiam antecedentes patológicos − médicos, cirúrgicos ou traumáticos − de relevo.
Perante o quadro clínico apresentado, foi contactado o Serviço de Pediatria do hospital de referência e decidido referenciar a lactente ao Serviço de Urgência hospitalar, para realização de exames complementares de diagnóstico.
Foi solicitada ecografia transfontanelar, que revelou uma imagem nodular subcutânea de 10 x 2 mm de diâmetro, hipoecogénica, de morfologia ovalada, limites bem definidos, sem vascularização evidente no doppler. Perante este quadro, e apesar de não ser visualizado pedículo cutâneo, foi colocada a hipótese de um quisto epidermoide.
A lactente foi referenciada para o serviço de Cirurgia Pediátrica, tendo sido agendada consulta de vigilância dentro de dois meses.
Na consulta de vigilância, repetiu a ecografia transfontanelar. A formação nodular apresentava crescimento (16 X 7 mm), mantinha-se bem circunscrita e situada nas partes moles epicranianas, sendo excluída comunicação com estruturas endocranianas ou dilatação dos espaços de circulação de líquido cefalorraquidiano. Apesar disso, devido ao aumento de tamanho, optou-se pela referenciação para o serviço de Neurocirurgia.
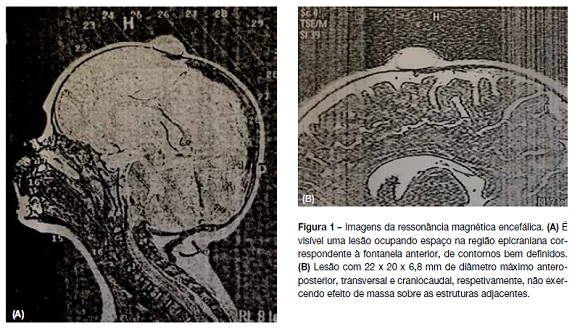
Foi realizada ressonância magnética encefálica, que confirmou a presença de lesão ocupando espaço na região epicraniana correspondente à fontanela anterior, de contornos bem definidos, configuração ovalar e sinal acompanhando o do líquor em T2, sem restrição à difusão de moléculas de água (Figura 1). A lesão media cerca de 22 x 20 x 6,8 mm de diâmetro máximo anteroposterior, transversal e craniocaudal, respetivamente, não exercendo efeito de massa sobre as estruturas adjacentes. Não foram identificados trajetos fibrosos ou vasculares com o compartimento endocraniano ou com qualquer relação com o seio longitudinal superior subjacente ou com eventuais veias corticais contíguas.
]]> Perante o resultado, e dado tratar-se de uma lesão benigna, foi decidido manter vigilância até ao encerramento da fontanela para posterior exérese, de modo a facilitar o procedimento cirúrgico.
Nas várias consultas de vigilância nos cuidados de saúde primários, a lactente apresentou-se assintomática, com crescimento estaturoponderal harmonioso, perímetro cefálico no intervalo de percentis 85−97 e desenvolvimento psicomotor adequado. A tumefação nodular, de consistência mole, centrada na região da fontanela anterior, permaneceu identificável. O encerramento fontanelar foi objetivado na consulta dos 24 meses.
O último estudo imagiológico, referente a fevereiro de 2017, evidenciou crescimento da lesão, na altura com 23 x 22 x 7 mm, que no entanto preservou as restantes características.
A cirurgia decorreu em novembro de 2017, não tendo sido registadas intercorrências. O relatório anatomopatológico descreveu, macroscopicamente, uma lesão cavitária branca acastanhada com 25 x 16 x 15 cm, com conteúdo pastoso amarelado ao corte. No exame histológico foi observado um cisto dermoide.
Discussão
Frequentemente, as alterações detetadas ao exame objetivo da fontanela refletem abaulamento ou aumento de tensão da mesma. Porém, neste caso foi observada uma tumefação bem definida, nodular, que fez suspeitar de um processo neoformativo relativo à região epicraniana.
Os exames complementares de diagnóstico, nomeadamente a ecografia transfontanelar e a ressonância magnética, foram fundamentais para a investigação etiológica e para exclusão de comunicação com estruturas endocranianas.
Dada a ausência de sintomatologia, o caráter benigno da lesão e a sua limitação ao espaço epicraniano, optou-se por manter vigilância e adiar a intervenção cirúrgica.
A lactente permaneceu assintomática até à data da cirurgia, com desenvolvimento normal para a idade. Não foram registadas intercorrências no período pós-operatório.
]]> REFERÊNCIAS BIBLIOGRÁFICAS
1. Fenichel GM. Clinical pediatric neurology: a signs and symptoms approach. 7th. Philadelphia: Saunders Elsevier; 2013. [ Links ]
2. Drutz JE. The pediatric physical examination: HEENT. Dezembro, 2015. (Acedido em 17 de outubro 2016). Disponível em: http://www.uptodate.com/pt. [ Links ]
3. David RB, Bodensteiner JB, Mandelbaum DE, Olson BJ. Clinical Pediatric Neurology. 1st. New York: DemosMedical; 2009. [ Links ]
5. Stevenson DK, Benitz WE, Sunshine P, Hintz SR, Druzin ML. Fetal and Neonatal Brain Injury. 4th. Cambridge: Cambridge University Press; 2009. [ Links ]
6. Lissauer T, Clayden G. Illustrated Textbook of Paediatrics. 3rd. London: Mosby Elsevier; 20073.
]]>Endereço para correspondência | Dirección para correspondencia | Correspondence
Catarina Marques Pinho
General and Family Practice
Unidade de Saúde Familiar Pevidém
Rua Albano Martins Coelho Lima, 307
São Jorge Selho 4835-302 Guimarães
Email: catmarpinho@gmail.com
Received for publication: 28.10.2016
]]> Accepted in revised form: 03.01.2018 ]]>