Perception of barriers to type 1 diabetes control in teenagers
Jessica Spínola1, Cláudia Mendes Silva1
1Universidade da Beira Interior, Departamento de Psicologia e Educação Covilhã, Portugal, cmsilva@ubi.pt
RESUMO
A adesão aos tratamentos e cuidados relativos à Diabetes Tipo 1 prescritos pelos profissionais de saúde, como sejam a administração da insulina, a monitorização glicémica e a adoção de hábitos de alimentação, atividade física e higiene saudáveis e adequados, é fundamental para a gestão e controlo desta doença crónica. O presente trabalho teve como objetivo explorar e compreender as dificuldades no controlo da Diabetes Tipo 1 percecionadas por adolescentes diagnosticados com a doença e pelos seus cuidadores. A amostra foi constituída por 10 adolescentes, com idades compreendidas entre os 10 e os 16 anos, bem como pelas respetivas mães, perfazendo um total de 20 participantes. O estudo realizado seguiu uma orientação essencialmente qualitativa, sendo que a recolha de dados foi realizada através de entrevistas semiestruturadas e os resultados foram lidos com base na análise de conteúdo, complementada pelo uso de instrumentos de autorregisto de avaliação da autoeficácia, comportamento familiar e obstáculos ao tratamento da Diabetes. Os resultados apontaram a falta de liberdade alimentar comparativamente aos pares, a dor e incómodo de alguns procedimentos médicos e a sensação de insaciedade persistente como maiores obstáculos percecionados pelos adolescentes na gestão da diabetes. Relativamente à perspetiva das mães, encontraram-se como principais obstáculos ao controlo da doença as restrições alimentares, a revolta e não-aceitação da doença, a elevada responsabilidade, pressão e stresse sobre o jovem e o funcionamento psicoemocional tipicamente lábil característico da adolescência.
Palavras-chave: diabetes tipo 1, adesão terapêutica, adolescentes, obstáculos ao tratamento
ABSTRACT
]]> Adherence to treatments and self-care activities in Type 1 Diabetes, such as insulin administration, glycemic monitoring, and the adoption of healthy and adequate eating habits, physical activity and hygiene, is essential for the management and good control of diabetes. The present study aimed to explore and understand the difficulties in control of Type 1 Diabetes perceived by teenagers diagnosed with the disease and its caregivers. The sample consisted of 10 teenagers, aged between 10 and 16 years, as well as their mothers, in a total of 20 participants. The study was based on a qualitative approach. Data were collected through a semi-structured interview and analyzed using content analysis, complemented by three self-assessment instruments to assess diabetes self-efficacy, family behavior and barriers to treatment of Diabetes. The results pointed to restricted food choices compared to peers, the pain and discomfort associated to some medical procedures and the feeling of insatiable hunger as greater barriers perceived by young people in diabetes management. Regarding mothers’ perspective, main obstacles to diabetes control were food restrictions, feelings of anger and non-acceptance, feelings of responsibility, pressure and stress on teenagers and emotional lability typical of adolescence.Keywords: type 1 diabetes, therapeutic adherence, teenagers, barriers to treatment
A diabetes tipo 1 pode ser definida como uma doença autoimune crónica que origina a destruição completa das células beta do pâncreas, responsáveis pela produção de insulina, dado ser o próprio sistema imunológico a atacar e destruir estas células (Arroyo-Jousse, García-Díaz & Pérez-Bravo, 2015; Lorenzo, Yzquierdo, Gort & Castells, 2015). Mais especificamente, esta doença é caracterizada por uma perturbação do metabolismo dos hidratos de carbono, gorduras e proteínas, sendo a sua principal caraterística bioquímica a denominada hiperglicemia (excesso de glicose no sangue) (American Diabetes Association, 2008). Como resultado desta incapacidade do organismo em produzir insulina, os indivíduos com diabetes tipo 1 apresentam uma dependência de insulina exógena para impedir a cetose e preservar a vida (Chiang, Kirkman, Laffel & Peters, 2014).
O diagnóstico é usualmente realizado com base na apresentação de sintomas como a polidipsia (sede excessiva), polifagia (fome excessiva), poliúria (produção excessiva de urina), hiperglicemia, perda de peso, visão turva, fadiga e cansaço (American Diabetes Association, 2008). As primeiras manifestações podem ser leves, e consistem em vómitos, poliúria e desidratação. Para além disso, podem existir casos onde há dor e rigidez abdominal, que simulam uma apendicite (Lorenzo et al., 2015).
Esta tipologia de doença surge habitualmente em idades precoces, isto é, em crianças ou adolescentes, afetando o seu crescimento e desenvolvimento (Manrique et al., 2014; Sparapani, Borges, Dantas, Pan & Nascimento, 2012), sendo que o diagnóstico é frequentemente realizado em crianças com idades compreendidas entre os 5 e os 6 anos, e também entre os 11 e os 13 anos (Patterson et al., 2009). De acordo com a Federação Internacional de Diabetes (2006, cit in International Diabetes Federation, 2011), em 2007 estimava-se que cerca de 440 mil adolescentes entre os 0 e os 14 anos em todo o mundo tinham diabetes e que o número de novos casos por ano era de 70 mil. Em Portugal, o Observatório da Diabetes (2015) apontou para uma prevalência de 3.365 indivíduos, com idades compreendidas entre os 0 e os 19 anos, com diagnóstico de Diabetes tipo 1 no ano de 2014. Tal facto segue a tendência de aumento dos casos de diabetes tipo 1 a nível mundial, e especificamente em idades cada vez mais precoces (Todd, 2010).
De modo a conseguir sobreviver a esta doença e a prevenir complicações de saúde futuras, é necessário que a criança ou adolescente adote um conjunto de tratamentos e cuidados diários, tal como prescrito pelos profissionais de saúde. Assim, no que concerne ao tratamento da diabetes, os aspetos mais importantes referem-se a uma alimentação equilibrada, à insulinoterapia, ao exercício físico regular, ao autocontrolo e à autovigilância/automonitorização dos níveis de glicose no sangue (Pérez-García, Goñi-Iriarte & García-Mouriz, 2015; Serrabulho, Matos, Nabais & Raposo, 2015; Silva, Pais-Ribeiro & Cardoso, 2006). Diversos investigadores referem que a adesão a estes cuidados só é conseguida se a pessoa participar ativamente na execução dos mesmos. Por sua vez, esta participação ativa envolve essencialmente conhecimentos e prática sobre os procedimentos a realizar, aceitação da doença, suporte social e motivação pessoal (Lubkin & Larsen, 2002, cit in Santos, Zanetti, Otero & Santos, 2005). Em virtude das alterações desenvolvimentais ocorridas na transição entre a infância e a adolescência, associadas às exigências que a diabetes tipo 1 acarreta em termos de cuidados terapêuticos e de reestruturação de hábitos e estilos de vida pessoais e familiares, o seu controlo é extremamente difícil (Fagulha, Santos & Grupo de Estudo da Diabetes Mellitus, 2004), cabendo à família, normalmente aos pais, prestar os cuidados terapêuticos necessários até que a criança/jovem os consiga realizar de forma autónoma e bem-sucedida. Neste sentido, a família atua como suporte à manutenção do tratamento e ao controlo da glicemia da criança/adolescente (Dusan et al., 2010).
A dificuldade na gestão e controlo da diabetes tipo 1 não é um problema recente, dado que diversos estudos demonstram uma fraca adesão aos cuidados e tratamentos prescritos. São vários os fatores que podem contribuir para tal, mais concretamente as características da doença e do tratamento, da criança/jovem e do meio social, e dos profissionais de saúde (Bartolo et al., 2017; Nam, Chesla, Stotts, Kroon & Janson, 2011; Seixas, Moreira & Ferreira, 2016).
Quanto às características da doença, salientam-se como eventuais obstáculos: o facto de se tratar de uma doença crónica, e não constituir um risco imediato à vida; a complexidade do tratamento; as mudanças no estilo de vida impostas pelo tratamento; o objetivo da intervenção não ser a cura, mas sim a prevenção de complicações; o medo da ocorrência de hipoglicemias e consequente evitamento da administração da quantidade de insulina recomendada, manutenção intencional de níveis elevados de glicose e ingestão exagerada ou precoce de alimentos face a eventos hipoglicémicos; e a antecipação de dor com os procedimentos de injeção de insulina e de monitorização glicémica (Aronson, 2012; McGill & Levitsky, 2016).
Relativamente às características da criança/jovem e do meio social, verifica-se uma fraca adesão terapêutica quando estão presentes: uma baixa autoeficácia, isto é, processos cognitivos como a auto-depreciação, perceção de fraco controlo interno e estilos atribucionais externos; elevados níveis de stresse; crenças de saúde erróneas ou excessivamente negativistas; a não-aceitação do diagnóstico; a não-aceitação da doença pelo grupo de pares; a perceção de excessivas implicações e exigências para a vida diária, os regimes de tratamento e eventuais estigmas comunicacionais; e conflitos familiares, nomeadamente ao nível de padrões de interação familiar pautados por hostilidade, culpabilizações, criticismo, rigidez e perfecionismo (Almeida, Pereira & Fontoura, 2012; Hagger, Hendrieckx, Sturt, Skinner & Speight, 2016; Lambert & Keogh, 2015; Naranjo et al., 2014). Tais factos levam a criança/jovem a sentir-se diferente dos outros, tentando muitas vezes ser “normal” através de comportamentos de risco, como sejam a alimentação inadequada e a não administração de insulina (Lambert & Keogh, 2015).
]]> Por fim, no que respeita às características dos profissionais de saúde, algumas das dificuldades remetem para: a falta de comunicação paciente-profissional de saúde, como por exemplo a ausência de empatia por parte do profissional, e consequente incapacidade da criança/adolescente em expor as suas dúvidas, problemas, preferências, entre outros; e a falta de clareza e especificidade das informações e recomendações dadas (Ciechanowski, Katon, Russo & Walker, 2001).Em Portugal são ainda escassos os estudos que contemplem outras variáveis para além dos comportamentos de adesão terapêutica e controlo glicémico, como sejam as variáveis psicológicas e familiares (Almeida, Pereira & Fontoura, 2012). Neste sentido, o presente estudo teve como objetivo principal explorar e compreender as perceções dos adolescentes e das mães sobre o controlo da diabetes tipo 1 e os obstáculos/dificuldades percecionados na gestão da doença. Mais especificamente, pretendeu-se perceber junto dos adolescentes o conhecimento que detêm sobre a sua doença, o nível de autoeficácia percecionado, os cuidados diários realizados, o grau de cumprimento das recomendações e objetivos terapêuticos e os obstáculos ao tratamento percecionados. No caso das mães, objetivou-se igualmente a abordagem do seu conhecimento sobre a doença e os obstáculos percecionados face ao tratamento, acrescentando a exploração da sua perceção sobre a relação utente-serviços de saúde e respetivo nível de satisfação. Enquanto objetivo secundário, pretendeu-se avaliar o grau de autoeficácia, o comportamento familiar e as barreiras ao tratamento percecionados.
Método
De modo a cumprir os objetivos mencionados anteriormente, o presente estudo seguiu essencialmente uma abordagem qualitativa, de tipo exploratório-descritivo, complementada por uma abordagem quantitativa caracterizada pelo uso de três questionários de autorresposta para avaliação do nível de autoeficácia do jovem, do comportamento familiar e das barreiras ao tratamento da Diabetes.
Participantes
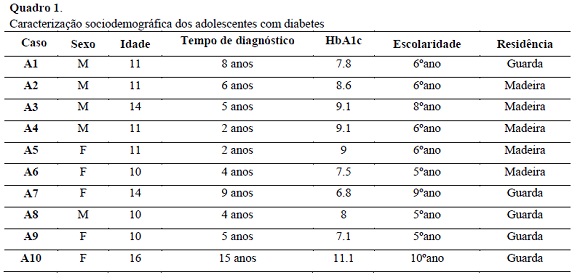
A seleção dos participantes foi efetuada mediante três critérios de inclusão, mais concretamente, a idade compreendida entre os 10 e os 16 anos, o tempo de diagnóstico igual ou superior a 2 anos e a residência no distrito da Guarda ou na Região Autónoma da Madeira. A amostra foi formada por conveniência e contemplou 20 participantes, nomeadamente 10 adolescentes e as suas mães, os quais foram contactados através de profissionais de saúde (psicólogos e enfermeiros) e esclarecidos quanto à natureza, objetivos, metodologia do estudo e garantia de anonimato. Após os esclarecimentos e o interesse e concordância em participar no estudo, os participantes assinaram o termo de consentimento informado. As tabelas seguintes apresentam a caracterização da amostra (Tabela 1e 2):
]]>
Material
Foi construído um guião de entrevista semiestruturada, composto por um total de 20 questões, baseado nos objetivos previstos e numa entrevista previamente utilizada em contextos de investigação semelhantes, nomeadamente a Family Asthma Management System Scale (FAMSS- McQuaid, Walders, Kopel, Fritz & Klinnert, 2005, versão portuguesa traduzida e adaptada por Silva e Barros, 2014), a qual se centra na análise de um conjunto de comportamentos familiares relativos aos vários aspetos da gestão da asma pediátrica. Para além da realização das entrevistas e de modo complementar, foram aplicados 3 questionários aos adolescentes:
- Escala de Auto-Eficácia na Diabetes (SEDS- Grossman, Brink & Hauser, 1987, versão portuguesa adaptada por Pereira & Almeida, 2004): é composta por 30 itens relativos a 3 componentes, nomeadamente autoeficácia sobre o tratamento, sobre situações sociais e autoconfiança, sendo que resultados mais elevados correspondem a uma maior perceção de autoeficácia.
- Escala de Comportamento Familiar na Diabetes (DFBS- McKelvey et al., 1993, versão portuguesa adaptada por Almeida e Pereira, 2011): apresenta 38 itens relativos a 4 componentes, sendo eles o suporte emocional, o suporte social direto, o suporte informativo e as atividades de não-suporte, sendo que resultados mais elevados correspondem a menor suporte social.
-Escala de Barreiras ao Tratamento da Diabetes (BSCS- Pereira & Almeida, 2004): composta por 32 itens relativos a 4 componentes, mais concretamente barreiras cognitivas, barreiras à identidade, controlo social e bem-estar físico, sendo que resultados mais elevados correspondem a maior número de obstáculos percecionados ao controlo da doença.
Procedimento
A realização das entrevistas e aplicação dos questionários decorreram em Agosto e Setembro de 2017 num único momento temporal para cada família e em locais acordados entre a investigadora e as famílias, de acordo com a disponibilidade destas. As entrevistas, cuja duração foi de aproximadamente 20 minutos para cada entrevistado, foram gravadas em áudio e posteriormente transcritas integralmente, tendo sido atribuído um código de identificação individual (A1 a A10 para os adolescentes e M1 a M10 para as mães). Por fim, foi realizada a análise de conteúdo das entrevistas e os questionários foram analisados estatisticamente com recurso ao IBM-SPSS, tendo sido calculados os valores médios e respetivos desvios-padrão. Na análise das entrevistas tiveram-se em conta as categorias pré-definidas com base na pesquisa bibliográfica sobre as áreas fundamentais na autogestão da doença crónica (conhecimento sobre a doença, autoeficácia percebida, adesão aos autocuidados e obstáculos face ao tratamento) (Silva & Barros, 2014).
Resultados
Análise de conteúdo das entrevistas aos adolescentes
]]> Conhecimento da doença. Todos os adolescentes referem que a diabetes é uma doença ou problema de saúde que implica um conjunto de cuidados terapêuticos diários, nomeadamente a administração de insulina, a monitorização glicémica, a adoção de uma alimentação saudável e exercício físico regular (e.g., “É uma doença que precisa de muitos cuidados” - A2; “…obriga a dar insulina, picar o dedo, beber muita água, comer coisas saudáveis…e fazer muitas atividades” - A6). Salienta-se, de um modo mais específico, que entre os dez adolescentes, quatro reportam o carácter crónico da diabetes, mencionando que esta permanece até ao fim da vida (e.g., “Que é uma doença crónica” - A3; “…esta doença é para sempre” - A2), três apontam a ausência de uma cura na atualidade (e.g., “…não tem cura por enquanto” - A1), evidenciando a esperança de que algum dia possam deixar de ter esta doença, um alude para a sua etiologia desconhecida (“…por enquanto ainda não conseguiram perceber porque é que aparece” - A3), um para a necessidade de acompanhamento médico regular (“…temos de ir várias vezes ao médico” - A5), um para a necessidade de controlar e prevenir eventuais consequências/complicações (“…tratar para evitar problemas mais graves” - A3), um para a incidência crescente na população infantojuvenil (“…atualmente com cada vez mais adolescentes com diabetes” - A7) e um para a tipificação em duas categorias com níveis de gravidade diferentes (“Existem dois tipos de diabetes, a tipo 1 e a tipo 2, uma mais grave que a outra.” - A10).Autoeficácia percebida. Em termos de autoeficácia, a maioria dos adolescentes (n=6) perceciona ter os conhecimentos e as competências para, de forma autónoma, proceder à manutenção dos cuidados médicos recomendados pelos profissionais de saúde, como sejam a administração da insulina, a seleção dos alimentos a ingerir e o controlo glicémico, assumindo-se como totalmente responsáveis pelos mesmos. Os restantes partilham a responsabilidade pela manutenção dos cuidados com a mãe, sendo que dois apresentam baixa perceção de autoeficácia (A5, 11 anos; A9, 10 anos) e dois apresentam uma elevada perceção de autoeficácia (A3, 14 anos; A8, 10 anos).
Adesão aos auto-cuidados diários. A grande maioria dos adolescentes (n=8) menciona realizar todos os cuidados diários básicos prescritos pelos profissionais de saúde, nomeadamente a administração de insulina de ação lenta e rápida conforme os esquemas de dosagem predefinidos (e.g., “…Tem um esquema da quantidade de insulina que temos de dar, que a médica deu para fazer assim e fazemos igual” - A5), a monitorização glicémica pelo menos às refeições (e.g., “tem de se picar todos os dias várias vezes…sempre que se vai comer” - A4), a adoção de uma alimentação saudável e regrada em termos de horários, número de refeições e quantidades (e.g., “…só posso comer coisas saudáveis e nas horas das refeições” - A4; “…tenho de pesar a comida para ter a quantidade certa para comer” - A1), e a realização de atividade física regular (e.g., “…faço natação, volley e educação física quase todos os dias”, A7; “…andar a pé, andar na bicicleta, brincar na praia…acho que nunca estou parada” - A6). Contrariamente, um dos adolescentes assume não ter cuidados ao nível da alimentação por não conseguir resistir aos “alimentos proibidos” (A8, 10 anos) e um revela não realizar exercício físico por não gostar de nenhuma atividade que envolva esforço corporal (A10, 16 anos).
. Quando questionados sobre o nível de adesão terapêutica, apenas um dos adolescentes (A8, 10 anos) referiu abertamente um fraco cumprimento das recomendações e objetivos, sendo que os restantes relataram um médio a elevado cumprimento. Quanto ao indicador de controlo glicémico fornecido pela última análise da hemoglobina glicada (HbA1c) realizada, constatou-se que os valores apresentados pelos adolescentes oscilam entre os 6.8% e os 11.1%, pelo que apenas uma minoria dos adolescentes (n=3) aparenta deter um controlo atual adequado/dentro dos objetivos terapêuticos (inferior ou igual a 7.5%) e os restantes apresentam valores indicadores de um mau controlo glicémico (superior a 7.5%).
Obstáculos ao tratamento percecionados. Quanto às dificuldades mais comuns entre os adolescentes aponta-se: o não ter a mesma liberdade para comer que os outros adolescentes (e.g., “Ver o meu mano a comer batatas fritas porque depois também quero comer e não posso” - A6); a dor e incómodo associados aos procedimentos de administração da insulina e monitorização glicémica (e.g., “já estou cansado de picar a barriga há tantos anos, e às vezes dói quando acerta num caroço ou assim” - A1); e a sensação de insaciedade constante (e.g., “estou sempre com fome” - A8). No caso das dificuldades particulares de cada jovem surgem: o ter de pesar todos os alimentos antes de os ingerir, o que implica ter sempre uma balança consigo (A1, 11 anos); a inconformidade e não-aceitação da doença (A10, 16 anos); os sentimentos de tristeza e revolta, com consequentes comportamentos alimentares desadequados, mantidos muitas vezes às “escondidas” (A2, 11 anos); a ausência de uma etiologia conhecida, isto é, a não compreensão do motivo pelo qual a doença os afeta (A5, 11 anos); a falta de proximidade frequente com pessoas com a mesma doença ou com o mesmo estilo alimentar (A2, 11 anos); as preocupações e stresse constantes com o risco de coma hipoglicémico, preferindo dar menos insulina e comer mais do que o recomendado (A3, 14 anos); o acesso fácil a alimentos não saudáveis na escola (A4, 11 anos); a pressão sentida para o controlo total dos comportamentos (A4, 11 anos); a incompreensão das consequências dos comportamentos desadequados a longo prazo (A5, 11 anos); e a escassez de opções alimentares adequadas fora de casa (A3, 14 anos). Por outro lado, um jovem (A9, 10 anos) referiu não sentir qualquer dificuldade relativa ao controlo da diabetes.
Análise de conteúdo das entrevistas às mães
Conhecimento da doença. Todas as mães encaram a diabetes como uma doença/problema de saúde para toda a vida, ou seja, de carácter crónico, e como tal sabem que os seus filhos vão ter de viver para sempre com esta doença ou, pelo menos, até que se consiga encontrar uma cura, algo que no momento atual não existe. Metade das mães (n=5) relata que se trata de uma incapacidade do organismo em produzir insulina devido ao não-funcionamento do pâncreas (e.g., “…sabe-se que tem a ver com o pâncreas que deixa de funcionar, ou seja, deixa de produzir insulina natural” - M3; “…provocada pela falta de um bom funcionamento do pâncreas” - M10), quase todas (n=8) referiram o conjunto de cuidados diários fundamentais à sobrevivência e manutenção de um controlo glicémico equilibrado (e.g., “…é preciso dar insulina todos os dias para sobreviver” - M1; “…temos de picar o dedo para medir a glicemia todas as vezes que comemos” - M7), e uma mãe aludiu para as complicações de saúde provocadas pelo enfraquecimento do sistema imunológico, como sejam a dificuldade em combater eventuais infeções (“…estar atento aos dentes, aos olhos e aos pés por causa de ver se não apanha infeções ou outros problemas que acontecem muito nos diabéticos porque não têm as defesas do corpo a funcionar” - M2).
Obstáculos ao tratamento percecionados. Entre as dificuldades comummente apontadas pelas mães destacam-se: o ter restrições alimentares que os pares não têm (e.g., “…ter certas regras que as outras crianças não têm, especialmente na comida” - M6) (n=3); a falta de suporte do médico, com postura e atitudes desapropriadas por parte dos profissionais de saúde (e.g., “…é a maneira de ser da médica, como ela fala para a gente…só faz é barulho quando a gente lá vai” - M4) (n=2); a elevada responsabilidade, pressão e stresse constantes relativos à doença, contrariamente aos pares que não requerem cuidados “especiais” (e.g., “Parece-me que é o facto de ter responsabilidades que os colegas não têm, ter o cuidado de fazer tudo direito, de ter o que precisa, de saber controlar-se…não sei até que ponto ele aguenta esta pressão” - M3) (n=2); as características de personalidade e funcionamento emocional dos adolescentes, pautadas por uma tendência depressivo-ansiosa e dificuldades de gestão da contrariedade (e.g., “…quando está mais ansiosa e nervosa os valores sobem bastante…a parte emocional conta muito e não se consegue muitas vezes controlar bem essa parte” - M9) (n=2); e a inconformidade, revolta e não-aceitação da doença (e.g., “…anda rebelde, recusa a doença, não se preocupa com isto…tem determinadas atitudes muito más” - M10) (n=2).
Por outro lado, encontraram-se dificuldades específicas de cada caso, em conformidade com as características e preocupações familiares, nomeadamente: o elevado preço dos produtos saudáveis (M1); a comorbilidade com doença celíaca (M1); a situação de divórcio parental e subsequente dificuldade de concordância e manutenção dos cuidados diários entre os dois contextos familiares com os quais o jovem priva (M1); a impossibilidade de o jovem ter determinadas experiências positivas habituais na adolescência por causa da doença (M3); a impossibilidade de mudar de profissional de saúde e obter melhores serviços médicos (M4); o comportamento alimentar excessivo associado ao medo de coma hipoglicémico (M5); a falta de resultados positivos do cumprimento terapêutico a curto prazo (M5); a necessidade de controlo do peso da comida a ingerir (M7); a incapacidade da mãe em negar o consumo alimentar excessivo (M8); os episódios inevitáveis de doença aguda ou infeções (e.g. gripe ou constipação) (M9); a recusa do jovem em receber apoio e partilhar as responsabilidades terapêuticas com a mãe (M10); a despreocupação com complicações de saúde futuras (M10); e a estadia numa fase do desenvolvimento, mais concretamente a adolescência, com elevada propensão para comportamentos de risco agravantes à doença (e.g. consumo de álcool e tabaco) (M10).
Relação utente-serviços de saúde. Em termos da satisfação para com os serviços de saúde prestados surgem posições diversas entre as mães, sendo que menos de metade das mães (n=4) referem sentir-se completamente satisfeitas com o apoio e acompanhamento médico de que dispõem, não apresentando aspetos a melhorar (M7, M8, M9 e M10). De entre as restantes, quatro encontram-se completamente insatisfeitas com a relação médico-utente (M2, M3, M4 e M5), uma com as burocracias associadas aos procedimentos de atribuição da bomba de insulina (M1) e outra com a escassez de informação sobre futuras complicações fornecidas aos adolescentes pelos profissionais de saúde (M6). Todas as mães que partilham da insatisfação com a relação médico-utente mencionam que gostariam que a consulta fosse mais humanizada e sensível às características e necessidades dos adolescentes, e que o médico assistente fosse mais compreensivo, calmo e afável.
]]> Análise estatísticaNo que concerne aos questionários, começando pela SEDS, os resultados apontaram para uma perceção de autoeficácia moderada a elevada entre os adolescentes participantes (M = 3,59; DP = 0,46). Quanto à DFBS, os resultados indicaram uma perceção de suporte social familiar moderada (M = 3,11; DP = 0,26). Relativamente aos resultados obtidos com a BSCS, estes apontaram para uma perceção de obstáculos baixa entre os adolescentes participantes (M = 1,82; DP = 0,52).
Em termos dos níveis de adesão evidenciados pelos adolescentes verificou-se que mais de metade relatou níveis de adesão elevados, cinco no nível 4 e dois no nível 5, dois mencionaram um nível moderado (nível 3) e um indicou um nível baixo (nível 2) (Mdn = 4). Em relação aos níveis de conhecimento reportados constatou-se que quatro mencionaram um nível moderado, três um nível elevado e dois um nível muito elevado, enquanto apenas um mencionou um nível baixo de conhecimento (Mdn = 3.5).
Discussão
A aceitação da prática clínica baseada em evidências tem fomentado a proliferação de diversas orientações que informam sobre os melhores cuidados a providenciar em função do tipo de doença crónica em questão. Porém, ainda que sejam muito úteis e benéficas, não são suficientes para garantir a implementação e manutenção dos cuidados (Lavoie, Rash & Campbell, 2017). Neste sentido, este estudo pretendeu analisar os obstáculos percecionados pelos adolescentes e as suas mães na gestão e controlo da diabetes tipo 1.
Com base nos resultados obtidos concluiu-se que os adolescentes apresentam um nível satisfatório de conhecimento sobre a sua doença e sobre as suas implicações em termos de cuidados terapêuticos quotidianos. Apresentam igualmente um nível de autoeficácia satisfatório, sentindo-se em geral capazes de realizar os cuidados recomendados pelos profissionais de saúde de forma autónoma, aparentando realizar os mesmos com vista à gestão e controlo da sua diabetes. Revelam também dispor de um suporte social aparentemente adequado, o qual, em conjunto com os elementos supramencionados, deveria apontar para um controlo satisfatório da doença. Este resultado coincide com um estudo realizado junto de 51 adolescentes, no qual Flora e Gameiro (2016) verificaram que a maioria dos adolescentes detém conhecimento e responsabilidade autónoma no controlo da diabetes tipo 1, dispondo simultaneamente de apoio familiar adequado.
Todavia, a grande maioria dos adolescentes não apresentava valores HbA1c dentro dos parâmetros objetivados pelos profissionais de saúde como aconselháveis, revelando um mau controlo da diabetes. Tal facto não se coaduna com a sua perceção de adesão ao tratamento, uma vez que consideram ter um cumprimento médio a elevado das recomendações médicas e objetivos terapêuticos. Estes resultados assemelham-se aos de um estudo levado a cabo por Serrabulho, Matos e Raposo (2012) junto de 91 adolescentes, a partir do qual se constatou que apesar destes apresentarem uma boa adesão terapêutica, realizando os cuidados diários recomendados pelos profissionais de saúde, o seu controlo glicémico não era satisfatório, dado que a maioria detinha valores HbA1c superiores ao recomendado. Este resultado poderá estar associado com a sobrestimação da adesão às recomendações terapêuticas por parte dos adolescentes, por desconhecimento dessas recomendações ou pelo efeito da desejabilidade social, bem como pode estar relacionado com a influência de outras variáveis ou fatores externos ao estrito cumprimento dos cuidados prescritos sobre o controlo da doença, consideração essa que vai ao encontro dos pressupostos da WHO (2003) sobre a adesão terapêutica. No presente estudo, seguindo esta linha de pensamento, a ausência ou escassez de controlo glicémico poderá derivar fundamentalmente das características pessoais dos adolescentes (em especial as características de personalidade e o nível de desenvolvimento psicossocial) e do rigor e exigências do tratamento (em especial as restrições alimentares e os procedimentos médicos dolorosos).
Em termos de obstáculos/dificuldades reportados encontram-se essencialmente a falta de liberdade alimentar comparativamente com os pares, a dor e incómodo de alguns procedimentos médicos fundamentais para a monitorização e administração da insulina e a sensação de insaciedade persistente, à semelhança das conclusões do estudo de Pires e colaboradores (2016) e do estudo de Moreira e colaboradores (2016).
Na perspetiva das mães, não só se assumem como obstáculos as evidentes restrições alimentares, mas também a inconformidade, revolta e não-aceitação da doença, a aposição de uma elevada responsabilidade, pressão e stresse sobre o jovem, as características de funcionamento psicoemocional lábil associadas à adolescência, e a perceção de falta de apoio médico adequado. Hagger e colaboradores (2016) verificaram na sua revisão de literatura que existe um elevado nível de distresse relativo às exigências da diabetes e dificuldades no seu controlo, o qual pode levar a um desinvestimento nos comportamentos de adesão. Resultados semelhantes foram encontrados por Hanghoj e Boisen (2014), tendo sido identificadas como principais barreiras à adesão as características da relação dos adolescentes com os pares e com os pais, bem como as características próprias do seu desenvolvimento, pressão e stresse devido às exigências da doença.
A propósito do funcionamento psicoemocional, Almeida e Matos (2003) constataram num estudo com 43 adolescentes que algumas características psicossociais, nomeadamente a perceção de stresse, coping e apoio social, apresentavam valor preditivo sobre a adesão terapêutica e o controlo glicémico, e como tal, devem ser contempladas nas intervenções dos profissionais de saúde junto dos adolescentes de modo a conseguir uma melhor gestão e controlo da doença. Quanto à falta de suporte pelo médico, Ciechanowski, Katon, Russo e Walker (2001) verificaram num estudo sobre a diabetes que existe uma associação positiva entre a relação médico-utente e a adesão terapêutica, sendo que quanto pior for percecionada a relação e respetiva comunicação médico-utente, pior a adesão terapêutica.
]]> Adicionalmente, verificaram-se dificuldades muito específicas da experiência de cada jovem e de cada mãe, às quais os grandes estudos e as escalas de avaliação quantitativa não parecem ser sensíveis, tendo neste caso a BSCS apresentado resultados que não aparentam corresponder verdadeiramente às preocupações de cada família. Nesse seguimento, algumas mães sugerem alterações ao nível da relação médico-utente e do funcionamento dos serviços de saúde prestados que poderiam ajudar a aumentar a adesão terapêutica e a melhorar o controlo da doença, nomeadamente uma maior humanização dos cuidados e compreensão por parte dos profissionais de saúde. Neste sentido, a insatisfação para com os serviços de saúde prestados aparenta relacionar-se com uma perceção de falta de empatia e de apoio médico.Mais do que a apreensão das dificuldades comuns entre os adolescentes, considera-se que a captação das especificidades das dificuldades individuais neste estudo revela um grande benefício para o conhecimento científico, na medida em que reforça a necessidade de intervir de forma mais ajustada às características e necessidades de cada jovem. Como já referido anteriormente, são diversos os fatores que poderão interferir (ou não), em maior ou menor grau, com a adesão terapêutica e com o controlo da diabetes tipo 1 em cada jovem, e por tal, as intervenções terapêuticas padronizadas são limitadas nos seus efeitos. Além da importância de uma intervenção multidisciplinar e holística, defendida por António (2010), surge a importância de um maior envolvimento dos profissionais de saúde com os adolescentes e cuidadores, a fim de compreenderem em que áreas devem centrar a sua atenção e proporcionar-lhes ferramentas para a resolução das dificuldades percecionadas, adaptando a abordagem terapêutica tantas vezes quantas forem necessárias (Chiang et al., 2014; Silva, Pais-Ribeiro & Cardoso, 2006). Para além disso, é fundamental que, por um lado, os adolescentes ganhem progressivamente mais autonomia na gestão da doença, e por outro, se mantenha o envolvimento parental e se fomente a interdependência na manutenção dos cuidados (Schilling, Knafl & Grey, 2006), garantindo uma responsabilidade partilhada sobre o controlo, o que nem sempre se verificou neste estudo.
Todavia, dada a natureza e características do estudo, principalmente o número reduzido de participantes, aponta-se como aspeto menos positivo a impossibilidade de generalizar os resultados obtidos para a população de adolescentes com diabetes tipo 1. Além disso, ressalva-se a tipologia maioritariamente subjetiva de recolha dos dados (exploração e descrição de perceções individuais) acerca do nível de adesão, por exemplo, a qual poderá ter levado a respostas tendenciosas por desejabilidade social, fraca consciencialização/insight sobre a execução e adequação do próprio comportamento, entre outros. Deste modo, sugere-se a realização de investigações futuras sobre os obstáculos ao controlo da diabetes tipo 1 que contemplem de forma complementar dados quantitativos e qualitativos para uma melhor compreensão desta problemática. Para além disso, apurou-se uma área muito importante e simultaneamente muito pouco estudada em Portugal, à qual dever-se-á prestar maior atenção, mais concretamente a relação entre as características de personalidade e do humor, de um ponto de vista clínico e neurológico, e o controlo glicémico.
REFERÊNCIAS
Almeida, J., Pereira, M., & Fontoura, M. (2012). Variáveis individuais e familiares na adesão ao tratamento, controle metabólico e qualidade de vida em adolescentes com diabetes tipo 1. Sociedade Brasileira de Psicologia Hospitalar, 15(1), 59-82. Retirado de http://pepsic.bvsalud.org/scielo.php?script=sci_arttext&pid=S1516-08582012000100005 [ Links ]
Almeida, V., & Matos, A. (2003). A diabetes na adolescência. Um estudo biopsicossocial. International Journal of Clinical and Health Psychology, 3(1), 61-76. Retirado de http://www.redalyc.org/html/337/33730104/ [ Links ]
American Diabetes Association (2008). Diagnosis and Classification of Diabetes Mellitus. Diabetes Care, 31, 555-560. doi: 10.2337/dc14-S081 [ Links ]
António, P. (2010). A Psicologia e a doença crónica: Intervenção em grupo na diabetes Mellitus. Psicologia, Saúde & Doenças, 11(1), 15-27. Retirado de http://www.scielo.mec.pt/scielo.php?script=sci_arttext&pid=S1645-00862010000100002 [ Links ]
Aronson, R. (2012). The role of comfort and discomfort in insulin therapy. Diabetes Technology & Therapeutics, 14(8), 741-747. doi: 10.1089/dia.2012.0038 [ Links ]
Arroyo-Jousse, V., García-Díaz, D., & Pérez-Bravo, F. (2015). La metilación global del ADN y los niveles de homocisteína en pacientes con diabetes mellitus tipo 1. Revista Médica do Chile, 143(5), 562-568. doi: 10.4067/S0034-98872015000500002 [ Links ]
Bartolo, P., Nicolucci, A., Cherubini, V., Iafusco, D., Scardapane, M., & Rossi, M. (2017). Young patients with type 1 diabetes poorly controlled and poorly compliant with self-monitoring of blood glucose: can technology help? Results of the i-NewTrend randomized clinical trial. Acta Diabetologica, 54(4), 393-402. doi: 10.1007/s00592-017-0963-4 [ Links ]
Chiang, J., Kirkman, M., Laffel, L., & Peters, A. (2014). Type 1 diabetes through the life span: a position statement of the american diabetes association. Diabetes Care, 37, 2034-2054. doi: 10.2337/dc14-1140. [ Links ]
Ciechanowski, P., Katon, W., Russo, J., & Walker, E. (2001). The patient-provider relationship: attachment theory and adherence to treatment in diabetes. American Journal of Psychiatry, 158(1), 29-35. doi: 10.1176/appi.ajp.158.1.29 [ Links ]
Direção-Geral da Saúde (2012). Programa nacional para a diabetes e programa nacional de saúde escolar. Lisboa: Ministério da Saúde. [ Links ]
Dusan, V., Jovan, V., Nada, K., Dragan, K., Georgios, K., & Biroo, M. (2010). Psychological aspects of adolescents with diabetes mellitus. Procedia Social and Behavioral Sciences, 5, 1788-1793. doi: 10.1016/j.sbspro.2010.07.365 [ Links ]
Fagulha, A., Santos, I., & Grupo de Estudo da Diabetes Mellitus. (2004). Controlo glicémico e tratamento da diabetes tipo 1 da criança e adolescente em Portugal. Acta Médica Portuguesa, 17, 173-179. Retirado de http://rihuc.huc.min-saude.pt/handle/10400.4/31 [ Links ]
Flora, M., & Gameiro, M. (2016). Autocuidado dos adolescentes com diabetes mellitus tipo 1: responsabilidade no controlo da doença. Revista de Enfermagem Referência, 4(9), 9-19. doi: 10.12707/RIV16010 [ Links ]
Hagger, V., Hendrieckx, C., Sturt, J., Skinner, T., & Speight, J. (2016). Diabetes distress among adolescents with type 1 diabetes: a systematic review. Current Diabetes Reports, 16(9), 1-14. doi: 10.1007/s11892-015-0694-2 [ Links ]
Hanghoj, S., & Boisen, K. (2014). Self-reported barriers to medication adherence among chronically ill adolescents: a systematic review. Journal of Adolescent Health, 54, 121-138. doi: 10.1016/j.jadohealth.2013.08.009 [ Links ]
International Diabetes Federation (2011). Global IDF/ISPAD guideline for diabetes in childhood and adolescence. Belgium: IDF. [ Links ]
Lambert, V., & Keogh, D. (2015). Striving to live a normal life: a review of children and young peoples experience of feeling different when living with a long term condition. Journal of Pediatric Nursing, 30, 63-77. doi: 10.1016/j.pedn.2014.09.016 [ Links ]
Lavoie, K., Rash, J., & Campbell, T. (2017). Changing provider behavior in the context of chronic disease management: focus on clinical inertia. Annual Review of Pharmacology and Toxicology, 57, 263-283. doi: 10.1146/annurev-pharmtox-010716-104952. [ Links ]
Lorenzo, A., Yzquierdo, G., Gort, N., & Castells, A. (2015). Repercusión y tratamiento de los aspectos psicosociales de la diabetes mellitus tipo 1 en adolescentes. Revista Cubana de Pediatría, 87(1), 92-101. Retirado de http://scielo.sld.cu/scielo.php?pid=S0034-75312015000100011&script=sci_arttext&tlng=pt [ Links ]
Manrique, M., Gómes-Cabello, A., González-Aguero, A., Rigual, M., Moreno, L., Rodríguez, G., & Lozano, G. (2014). Adiposidad en niños y adolescentes con diabetes tipo 1: situación actual y controversias. Nutrición Hospitalaria, 30(6), 1211-1217. doi: 10.3305/nh.2014.30.6.7878. [ Links ]
]]>McGill, D., & Levitsky, L. (2016). Management of hypoglycemia in children and adolescents with type 1 diabetes mellitus. Current Diabetes Report, 16(88), 1-6. doi: 10.1007/s11892-016-0771-1. [ Links ]
Moreira, T., Bandeira, S., Lopes, S., Carvalho, S., Negreiros, F., & Neves, C. (2016). Dificuldades de crianças e adolescentes com Diabetes Mellitus tipo 1 acerca da doença. Revista da Rede de Enfermagem do Nordeste, 17(5), 651-658 [ Links ]
Nam, S., Chesla, C., Stotts, N., Kroon, L., & Janson, S. (2011). Barriers to diabetes management: Patient and provider factors. Diabetes Research and Clinical Practice, 93, 1-9. doi: 10.1016/j.diabres.2011.02.002 [ Links ]
Naranjo, D., Mulvaney, S., McGrath, M., Garnero, T., & Hood, K. (2014). Predictors of self-management in pediatric type 1 diabetes: individual, family, systemic, and technologic influences. Current Diabetes Report, 14(544), 1-8. doi: 10.1007/s11892-014-0544-7 [ Links ]
Observatório da Diabetes (2015). Diabetes: Factos e Números. Sociedade Portuguesa de Diabetologia: Lisboa
Patterson, C., Dahlquist, G., Gyürüs, E., Green, A., Soltész, G., & EURODIAB Study Group (2009). Incidence trends for childhood type 1 diabetes in Europe during 1989-2003 and predicted new cases 2005-20: a multicentre prospective registration study. The Lancet, 373, 2027-2033. doi: 10.1016/S0140-6736(09)60568-7. [ Links ]
Pérez-García, L., Goñi-Iriarte, M., & García-Mouriz, M. (2015). Comparison of treatment with continuous subcutaneous insulin infusion versus multiple daily insulin injections with bolus calculator in type 1 diabetes. Endocrinología y Nutrición, 62(7), 331-337. doi: 10.1016/j.endoen.2015.09.001. [ Links ]
]]> Pires, M. et al. (2016). Análise das dificuldades relacionadas ao seguimento de condutas terapêuticas do adolescente com diabetes mellitus tipo 1. Journal of Human Growth and Development, 26(1), 21-28. doi: 10.7322/jhgd.110023Santos, E., Zanetti, M., Otero, L., & Santos, M. (2005). O cuidado sob a ótica do paciente diabético e de seu principal cuidador. Revista Latino-americana de Enfermagem, 13(3), 397-406. doi: 10.1590/S0104-11692005000300015 [ Links ]
Sarafino, E. (2006). Health Psychology: Biopsychological Interactions (5th Ed). New Jersey: John Wiley & Sons, Inc [ Links ]
Schilling, L., Knafl, K., & Grey, M. (2006). Changing patterns of self-management in youth with type 1 diabetes. Journal of Pediatric Nursing, 21(6), 412-424. doi: 10.1016/j.pedn.2006.01.034. [ Links ]
Seixas, A., Moreira, A. & Ferreira, E. (2016). Adesão ao tratamento em crianças com diabetes Tipo 1: insulinoterapia e apoio familiar. Sociedade Brasileira de Psicologia Hospitalar, 19(2), 62-80. Retirado de http://pepsic.bvsalud.org/scielo.php?script=sci_arttext&pid=S1516-08582016000200005 [ Links ]
Serrabulho, M., Matos, M., Nabais, J. & Raposo, J. (2015). A Educação para a saúde nos jovens com diabetes tipo1. Psicologia, Saúde & Doença, 16(1), 70-85. Retirado de http://www.redalyc.org/html/362/36237156008/ [ Links ]
Serrabulho, M., Matos, M., & Raposo, J. (2012). The health and lifestyles of adolescentes with type 1 diabetes in Portugal. European Diabetes Nursing, 9(1), 12-16. doi: 10.1002/edn.197. [ Links ]
Silva, C., & Barros, L. (2014). Pediatric Asthma Management: Study of the Family Asthma Management System Scale with a Portuguese Sample. Childrens Health Care, 43(3), 203-220. doi: 10.1080/02739615.2013.837822 [ Links ]
Silva, I., Pais-Ribeiro, J., & Cardoso, H. (2006). Adesão ao tratamento da diabetes mellitus: a importância das características demográficas e clínicas. Revista Referência, 2(2), 33-41. Retirado de http://www.redalyc.org/pdf/3882/388242124002.pdf [ Links ]
Sparapani, V., Borges, A., Dantas, I., Pan, R., & Nascimento, L. (2012). Children with type 1 diabetes mellitus and their friends: the influence of this interaction in the management of the disease. Revista Latino-Americana de Enfermagem, 20(1), 117-125. doi: 10.1590/S0104-11692012000100016. [ Links ]
Todd, J. (2010). Etiology of Type 1 Diabetes. Immunity, 32, 457- 467. doi: 10.1016/j.immuni.2010.04.001. [ Links ]
Vaz-Velho, C. (2008). Sobre os campos de formação para jovens diabéticos: como a experiência e os dados da investigação se iluminam mutuamente. International Journal of Developmental and Educational Psychology, 1(4), 355-362. Retirado de http://infad.eu/RevistaINFAD/2008/n1/volumen4/INFAD_010420_355-362.pdf [ Links ]
WHO (2003). Adherence to long-term therapies: Evidence for action (pp. 107-114). [ Links ]
Recebido em 25 de Novembro de 2017/ Aceite em 23 de Outubro de 2018
]]>