Luxação glenoumeral posterior bilateral complicada de fractura cefálica na sequência de choque eléctrico
Diogo Silva GomesI; Joana OvídioI; João VideI; Tânia FreitasI; Acácio RamosI; João Santos PalmaI
I. Serviço de Ortopedia 1. Hospital de Faro. Centro Hospitalar do Algarve. Portugal.
RESUMO
]]> Objectivo: apresentamos um caso de luxação glenoumeral posterior bilateral complicada de fractura cefálica, na sequência de choque eléctrico, de particular interesse pela raridade da lesão e pela opção tomada no tratamento desta.Caso clínico: paciente do sexo masculino de 34 anos de idade, com luxação glenoumeral posterior bilateral, à esquerda com pequena fratura cefálica e área de impacção totalizando 30% da superfície articular e, à direita, com fratura cefálica e impacção envolvendo no total cerca de 45% da superfície articular. Submetido a tratamento cirúrgico de urgência: à esquerda, com remoção do fragmento osteocondral e transposição do troquino para o defeito cefálico anterior (fixação com 2 parafusos); à direita, com redução e fixação do fragmento osteocondral e reconstrução cefálica com enxerto osteocondral da cabeça umeral contralateral fixado com parafuso. Ao último follow-up aos 3 anos e 8 meses, apresentava um Score de Constant absoluto de 92 à esquerda e 80 à direita, arcos de mobilidade ativos amplos (esquerda: abdução 125º, flexão 140º, rotação externa 45º e rotação interna L2; direita: abdução 90º, flexão 110º, rotação externa 10º e rotação interna L1) e testes de instabilidade negativos bilateralmente. Estudo imagiológico com centragem cefálica, consolidação óssea da fractura e enxertos, sem sinais de necrose avascular ou alterações degenerativas.
Discussão: as luxações posteriores do ombro são lesões raras, associadas a lesão por convulsão ou choque eléctrico. A área de impacção da superfície articular, lesões associadas, em conjunto com a idade e atividade do doente, devem orientar o tratamento. No caso apresentado esta opção de tratamento foi possível pela abordagem cirúrgica bilateral no mesmo tempo operatório, o que permitiu restabelecer uma função satisfatória, com bons resultados 6 meses após a cirurgia e que se mantêm ao final de 4 anos.
Palavras chave: Luxação posterior gleno-umeral, bilateral, choque eléctrico, lesão Hill-Sachs inversa.
ABSTRACT
Objective: we present a case of bilateral glenumeral posterior dislocation complicated with humeral head fracture, after electrical shock. It is particularly relevant because of the infrequency of the lesion and the option taken in its treatment.
Case report: male patient, of 34 years of age, with bilateral glenoumeral posterior dislocation, in the left with a small cephalic fracture and impaction area of 30% of the articular surface, and, in the right, with cephalic fracture and impaction of 45% of the articular surface. Submitted to urgent surgical treatment: in the left, removal of the osteochondral fragment and translation of lesser tuberosity to the anterior cephalic defect (fixation with 2 screws); in the right, reduction and fixation of the osteochondral fragment and cephalic reconstruction with osteochondral graft from the contralateral humeral head, fixed with screw. To the latest follow-up, at 3 year and 8 months, the patient presented an absolute Constant Score of 92 in the left and 80 in the right, wide active range of movement (left: abduction 125º, flexion 140º, external rotation 45º and internal rotation L2; right: abduction 90º, flexion 110º, external rotation 10º and internal rotation L1) and negative instability tests bilaterally. Image study showed concentric head, bony union of the fracture and grafts, and no signs of avascular necrosis or degenerative changes.
Discussion: posterior glenoumeral dislocations are rare lesions, associated with trauma by seizures or electric shocks. The area of impaction of the articular surface, associated lesions, together with age and function of the patient, should guide the treatment decision. In the presented case, the treatment option was possible due to the bilateral surgical approach in the same surgical time. This allowed to obtain a satisfactory function, with good results at 6 months post-op, that are stable even 4 years after surgery.
Key words: Posterior glenoumeral dislocation, bilateral, electric shock, reverse Hill-Sachs lesion.
]]>INTRODUÇÃO
As luxações posteriores da articulação glenoumeral são raras, correspondendo a 4 % das luxações do ombro, sendo que apenas 1 % dos casos são complicados com fractura1. Os casos bilaterais representam menos de 5 % de todas as luxações posteriores, sendo que cerca de metade apresentam uma fractura-impacção da região antero-interna da cabeça umeral, denominada de lesão de Hill-Sachs inversa ou de McLaughlin2, e menos frequentemente com fractura cefálica sem impacção óssea.
As causas mais frequentes de luxação posterior são as crises convulsivas, o trauma de alta energia ou o choque eléctrico1. Cerca de 50 % dos casos de luxação bilateral devem-se a episódio convulsivo, enquanto o choque eléctrico é responsável por menos de 5 % dos casos1.
São várias as técnicas descritas para o tratamento destas lesões: reconstruções não-anatómicas, como a transferência do tendão subescapular/troquino para o defeito da cabeça, ou a osteotomia desrotatória da cabeça umeral. Outras opções são a aposição de enxerto ósseo autólogo ou heterólogo e a artroplastia. O aloenxerto osteocondral também é uma opção viável para a reconstrução da cabeça, apresentando-se como alternativa à artroplastia, com vantagem da preservação anatómica2,3.
Apresentamos um caso de luxação glenoumeral posterior bilateral complicada de fractura cefálica, na sequência de choque eléctrico. Este caso reveste-se de particular interesse pela raridade da lesão e pela opção tomada no tratamento desta.
CASO CLÍNICO
Foi observado no serviço de urgência um paciente do sexo masculino de 34 anos de idade, técnico de telecomunicações. Referia omalgia bilateral intensa após choque eléctrico de 360 volts (60 amperes), sem perda de consciência. Previamente saudável. Ao exame físico apresentava incapacidade funcional de ambos os membros superiores e a tentativa de mobilização passiva era muito dolorosa, condicionando o exame objectivo. Não apresentava défices de perfusão nem alterações da sensibilidade.
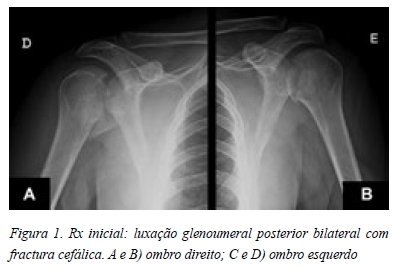
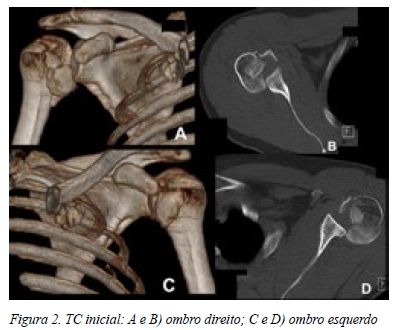
O estudo imagiológico inicial incluiu radiografias antero-posterior e perfil em Y da omoplata (Figura 1). Para caracterizar a complexidade das lesões realizou uma Tomografia Computorizada (Figura 2). Assim confirmamos a luxação glenoumeral posterior bilateral: à esquerda com pequena fractura cefálica e área de impacção importando no total cerca de 30% da superfície articular umeral antero-interna; à direita apresentava fractura cefálica com fractura-impacção articular associada, correspondendo no total a cerca de 45% da superfície articular umeral antero-interna.
]]>

Foi submetido a tratamento cirúrgico de urgência: posicionamos em cadeira-de-praia abordando primeiro o lado esquerdo e depois o direito. A via utilizada foi a deltopeitoral bilateralmente. À esquerda, após osteotomia do troquino, confirmou-se a existência de pequeno fragmento osteocondral da cabeça (2,5 cm2) associado a lesão de Hill-Sachs inversa, sem viabilidade da cartilagem, correspondendo no total a 30% da área articular da cabeça umeral. Após remoção do fragmento, procedemos à transposição do troquino para o defeito cefálico anterior, fixando-o com 2 parafusos. À direita, após osteotomia do troquino, verificamos um fragmento osteocondral da cabeça descoaptado (8 cm2) sem lesão cartilagínea, associado a área de impacção da cabeça, com cartilagem sem viabilidade, correspondendo no total a cerca de 45% da área articular da cabeça umeral. Procedemos à redução e fixação do fragmento osteocondral da cabeça umeral com 1 parafuso e reconstrução da restante cabeça umeral com enxerto osteocondral da cabeça umeral contralateral fixado com parafuso. A reinserção do troquino foi realizada com sutura trans-óssea com fio sintético não absorvível (Ethibond®). Por rotura parcial do tendão da longa porção do bicípete braquial à direita, realizamos a tenodese. Não verificamos lesões da coifa dos rotadores ou da glenoide. Verificamos a estabilidade em todo o arco de mobilidade intraoperatóriamente. Sem intercorrências peri-operatórias.
Os membros ficaram imobilizados com ortótese em abdução, extensão e rotação externa bilateral durante 6 semanas, após o que iniciou mobilização passiva com artromotor. Às 10 semanas iniciou mobilização ativa assistida e às 14 semanas mobilização ativa com reforço muscular.
Com um follow-up de 3 anos e 8 meses, apresenta um Score de Constant absoluto de 92 à esquerda e 80 à direita. O arco de mobilidade ativo é sobreponível ao passivo (Figura 3) e os testes para instabilidade são negativos bilateralmente. O doente encontra-se assintomático, satisfeito com o resultado funcional, tendo retomado a atividade profissional prévia.
]]>
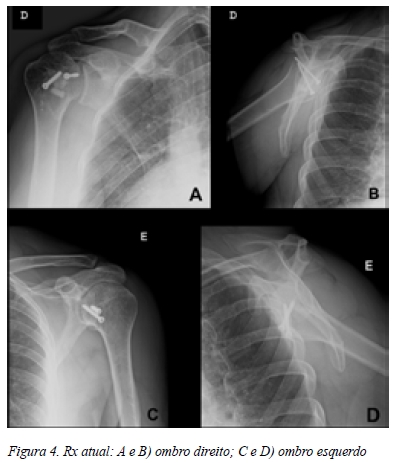
As radiografias mostraram a centragem das cabeças umerais, com a fractura e os enxertos consolidados, sem sinais de necrose avascular ou alterações degenerativas. (Figura 4).
]]> DISCUSSÃO
A luxação glenoumeral posterior bilateral complicada de fractura é uma lesão rara, passando desapercebida em até 50 % dos casos, conduzindo ao atraso do tratamento adequado, tornando-o mais complexo e com resultados clínicos e funcionais inferiores4.
A convulsão é uma causa bem descrita destas lesões, secundária ao espasmo muscular que, com o ombro em posição de adução, rotação interna e flexão, força a epífise umeral em direção superior e posterior sobre a glenoide5. Após a convulsão a epífise umeral mantém-se bloqueada no bordo posterior da glenóide, frequentemente com uma lesão de Hill-Sachs inversa. Em espasmos prolongados, pode ocorrer uma fractura de complexidade crescente do úmero proximal.
Encontram-se documentados na literatura (PUBMED) apenas 8 casos de luxação ou fractura-luxação gleno-umeral posterior bilateral na sequência de choque eléctrico, pensando-se que o mecanismo responsável pela lesão seja semelhante ao descrito para o episódio convulsivo6,7.
São vários os aspectos a considerar na decisão terapêutica: dimensão do defeito da cabeça, período temporal decorrido desde o episódio traumático, idade, ocupação e nível de atividade do doente8. Um dos factores mais importantes na decisão é o tamanho da lesão de Hill-Sachs inversa.
Para lesões até 25% da superfície articular, a redução fechada pode ser suficiente em lesões agudas ou com menos de 6 semanas de evolução e sem fracturas associadas8. As lesões instáveis após a redução devem ser tratadas cirurgicamente.
Para lesões envolvendo até 40% da superfície articular, diversas são as opções cirúrgicas descritas.
Em 1952, McLaughlin foi o primeiro a reportar o tratamento da lesão mediante a transferência do tendão do sub-escapular para o defeito osteocondral9. Mais tarde, Hughes e Neer modificaram esta técnica preconizando a transferência do troquino com a inserção do tendão subescapular para a área do defeito10. Em 1984, Weber defende a osteotomia subcapital umeral desrotatória11. Todas estas técnicas não-anatómicas alteram a anatomia original podendo levar a limitação da rotação interna e a dificultar uma reconstrução protética futura.
As lesões agudas com cartilagem viável são passiveis de reconstrução anatómica com desimpacção do osso subcondral e aposição de cimento12 ou auto ou aloenxerto2,3. Para lesões envolvendo mais de 40% da superfície articular da cabeça umeral a artroplastia é o tratamento de eleição. Quando está associada uma fratura proximal do úmero deve ser realizada a osteossíntese da fractura ou a artroplastia, dependendo do tipo de fractura.
No caso apresentado, à esquerda, tendo em conta a superfície articular total atingida (30%), a inviabilidade da cartilagem articular na área de impacção e constatando que o fragmento osteo-condral era insuficiente para cobertura completa da lesão, optou-se pela sua remoção (viria a ser utilizado como enxerto para o ombro contralateral). Procedemos então à transposição do troquino para o defeito cefálico anterior, fixando-o com 2 parafusos. Optamos pela transferência do troquino, por proporcionar melhor cobertura da lesão e uma inserção mais segura do tendão13, permitindo uma mobilização articular ativa mais precoce14. Finkelstein et al14 reporta o ganho de flexão, abdução e rotação externa completas 3 meses após este procedimento, em 7 doentes com lesões entre 20 a 45% da superfície articular umeral. Checchia et al8 descreve resultados similares mas realça a importância do intervalo de tempo entre a lesão e o seu tratamento. Aparicio et al15 encontrou alterações radiográficas degenerativas em 6 de 7 casos, que atribuiu à alteração da biomecânica articular com a transposição do troquino para uma posição não anatómica. No caso apresentado verificámos um arco de movimento com boa amplitude aos 6 meses após a cirurgia e que permanece sobreponível no último follow-up, não apresentando ainda alterações degenerativas radiológicas.
]]> À direita, o defeito de 45% da superfície articular, colocou em discussão a preservação versus a substituição articular. Devido à idade do paciente, optámos por preservar a cabeça umeral, com osteossíntese do fragmento cefálico com 1 parafuso e reparação da lesão com enxerto osteocondral autólogo da cabeça umeral contra-lateral, fixado com 1 parafuso. Ao nosso conhecimento este é o primeiro caso descrito com utilização de um enxerto osteocondral da cabeça umeral contralateral. Esta foi uma opção viável por ser uma lesão bilateral, tratada cirurgicamente no mesmo tempo operatório, permitindo a estratégia conjunta para os 2 ombros. Diklic et al2 reporta um conjunto de 13 doentes com follow-up de 54 meses, com Score de Constant médio de 86,8 em defeito da cabeça de 30 a 50% da superfície articular e tratados com aloenxerto osteocondral femoral. Apesar das diferenças para a técnica preconizada no nosso caso, consideramos que os bons resultados apresentados nestes estudos encorajam à reconstrução da cabeça com enxerto em alternativa à artroplastia em lesões mais extensas e sem viabilidade da cartilagem, particularmente em doentes jovens. Contudo, é desconhecido os resultados a médio e longo prazo, quer a nível funcional, quer na incidência de alterações degenerativas da articulação. No caso apresentado a abdução e a rotação externa apresentam alguma limitação, contudo o doente está assintomático e satisfeito em termos funcionais com o resultado, o que se reflete no bom Score de Constant absoluto obtido.Apesar de raras, as luxações posteriores do ombro devem ser meticulosamente investigadas em mecanismos de lesões pós-convulsão, politraumatismos de alta energia ou choque eléctrico, pois o atraso no diagnóstico agrava o prognóstico da lesão. O estudo com Tomografia Computorizada é fundamental para determinar a área de impacção da superfície articular cefálica, bem como lesões associadas. Estas informações, em conjunto com a idade e atividade do doente, orientam-nos na planificação terapêutica. A opção tomada neste caso foi possível pela abordagem cirúrgica bilateral no mesmo tempo operatório, que permitiu restabelecer uma função satisfatória, com bons resultados 6 meses após a cirurgia e que se mantêm ao final de quase 4 anos.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Brackstone M, Patterson SD, Kertesz A. Triple "E" syndrome: Bilateral locked posterior fracture dislocation of the shoulders. Neurology. 2001; 56: 1403-1404 [ Links ]
2. Diklic ID, Ganic ZD, Blagojevic ZD, Nho SJ, Romeo AA. Treatment of locked chronic posterior dislocation of the shoulder by reconstruction of the defect in the humeral head with an allograft. J Bone Joint Surg (BR). 2010; 92 (1): 71-76 [ Links ]
3. Bock P, Kluger R, Hintermann B. Anatomical reconstruction for Reverse Hill-Sachs lesions after posterior locked shoulder dislocation fracture: a case series of six patients. Arch Orthop Trauma Surg. 2007; 127 (7): 543-548 [ Links ]
4. Wadlington VR, Hendrix RW, Rogers LF. Computed tomography of posterior fracture-dislocations of the shoulder: Case reports. J Trauma. 1992; 32: 113-115 [ Links ]
5. Shaw JL. Bilateral posterior fracture-dislocation of the shoulder and other trauma caused by convulsive seizures. J Bone Joint Surg (AM). 1971; 53: 1437-1440 [ Links ]
6. Rodia F, Ventura A, Touloupakis G, Theodorakis E, Ceretti M. Missed posterior shoulder dislocation and McLaughlin lesion after an electrocution accident. Chin J Traumatol. 2012; 15 (6): 376-378 [ Links ]
7. Rezazadeh S, Vosoughi AR. Closed reduction of bilateral posterior shoulder dislocation with medium impression defect of the humeral head: a case report and review of its treatment. Case Rep Med. 2011; 12: 45-47 [ Links ]
8. Checchia SL, Santos PD, Miyazaki AN. Surgical treatment of acute and chronic posterior fracture-dislocation of the shoulder. J Shoulder Elbow Surg. 1998; 7 (1): 53-65 [ Links ]
9. McLaughlin HL. Posterior dislocation of the shoulder. J Bone Joint Surg (AM). 1952; 34: 584-590 [ Links ]
10. Hughes M, Neer CS. Glenohumeral joint replacement and postoperative rehabilitation. Phys Ther. 1975; 55 (8): 850-858 [ Links ]
11. Keppler P, Holz U, Thielemann FW, Meinig R. Locked posterior dislocation of the shoulder: treatment using rotational osteotomy of the humerus. J Orthop Trauma. 1994; 8: 286-292 [ Links ]
12. Engel T, Lill H, Korner J, Josten C. Bilateral posterior fracture-dislocation of the shoulder caused by an epileptic seizure - diagnostic, treatment and result. Unfallchirurg. 1999; 102 (11): 897-901 [ Links ]
13. Delcogliano A, Caporaso A, Chiossi S, Menghi A, Cillo M, Delcogliano M. Surgical management of chronic, unreduced posterior dislocation of the shoulder. Knee Surg Sports Traumatol Arthrosc. 2005; 13 (2): 151-155 [ Links ]
14. Finkelstein JA, Waddell JP, O'Driscoll SW, Vincent G. Acute posterior fracture dislocations of the shoulder treated with the Neer modification of the McLaughlin procedure. J Orthop Trauma. 1995; 9 (3): 190-193 [ Links ]
15. Aparicio G, Calvo E, Bonilla L, Espejo L, Box R. Neglected traumatic posterior dislocations of the shoulder: controversies on indications for treatment and new CT scan findings. J Orthop Sci. 2000; 5 (1): 37-42 [ Links ]
]]> Conflito de interesse:
Nada a declarar.
Diogo Silva Gomes
Rua Engº Aboim Sande Lemos Lote 2 ? 3º dto
8000-543 Faro
Portugal
diogomescp@gmail.com
]]> Data de Submissão: 2013-11-20
Data de Revisão: 2014-03-03
Data de Aceitação: 2014-03-03
]]>