Luxação posterior crónica do ombro
Raquel CarvalhoI; Filipe SousaI; Paulo SilvaI; Miguel VicenteI
I. Serviço de Ortopedia. Centro Hospitalar do Algarve .Unidade de Portimão. Portimão. Portugal.
RESUMO
]]> Ao contrário da luxação anterior, a luxação posterior é uma entidade nosológica rara, muitas vezes com mau prognóstico. Apesar dos poucos dados epidemiológicos, estas lesões ocorrem maioritariamente na sequência de um quadro de convulsões, eletrocussão, traumatismo de alta energia ou ainda, na sequência de terapia eletroconvulsiva. Apesar dos avanços na área da imagiologia, esta é uma lesão muitas vezes diagnosticada tardiamente. Para um diagnóstico correto e atempado é fundamental um exame fisico completo e, uma elevada suspeita clínica da lesão em indivíduos de alto risco, juntamente com uma investigação radiográfica adequada.Uma multiplicidade de técnicas cirúrgicas, desde a simples redução incruenta até a procedimentos de estabilização do osso e partes moles e, ainda a artroplastia estão disponíveis para o tratamentos destas lesões. A seleção da opção de tratamento mais apropriada é complexa e multifactorial. Dada a raridade destas lesões, protocolos de tratamento baseados em evidências são difíceis de conceber.
Os autores pretendem demonstrar com este caso clinico a importância de um correto diagnóstico, pois são lesões que facilmente são subdiagnosticadas, e os bons resultados que se conseguiram obter com este tipo de tratamento cirúrgico. Doente de 34 anos de idade, género masculino, com dor e limitação funcional do ombro direito com 2 semanas de evolução após queda com traumatismo local. Radiografia na incidência axilar e TC revelou uma luxação posterior do ombro com uma lesão de Hill-Sachs reversa. Foi efetuada redução e preenchimento do defeito ósseo com fragmento do troquino e tendão subescapular. Aos 6 meses de follow-up, o doente tem ótimos resultados ao DASH e Constant score.
Palavras chave: Luxação posterior ombro, luxação gleno-umeral, lesão Hill-Sachs reversa, McLaughlin, McLaughlin modificada.
ABSTRACT
Unlike the anterior dislocation, the posterior dislocation is a rare entity, often with poor prognosis. Despite the few epidemiological data, these lesions occur mainly as a result of convulsions, electrocution, high-energy trauma or following electroconvulsive therapy. Despite advances in the field of diagnostic imaging, this injury is often misdiagnosed. For a correct and timely diagnosis it’s essential to have a complete physical examination and a high clinical suspicion of injury in high-risk individuals, along with appropriate radiographic investigation.
Since the closed reduction, until bone and soft tissues stability procedures and arthroplasties, there are numerous surgical procedures available for the treatment of these lesions. Selecting one of them is complex and multifactorial. Given the rarity of these lesions, treatment protocols based on evidence is difficult to develop.
The authors aimed to demonstrate with this clinical case, the importance of a correct diagnosis, because these lesions are usually misdiagnosed, and the good results that can be achieved with surgical treatment. Male, 34 years of age with pain and functional limitation of the right shoulder with 2 weeks of evolution after fall with local trauma. Axillary radiograph and CT scan revealed a posterior dislocation of the shoulder with a reverse Hill-Sachs injury. A reduction and filling the bony defect with the subscapularis tendon and troquino fragment was performed. At 6-month follow-up, the patient has great outcomes in DASH and Constant score.
Key words: Posterior shoulder dislocation, glenohumeral dislocation, reverse Hill-Sachs lesion, McLaughlin, modified McLaughlin.
]]>INTRODUÇÃO
Ao contrário da luxação anterior, a luxação posterior é uma entidade nosológica rara e, pouco se sabe acerca dos seus resultados. Apesar da luxação posterior traumática do ombro representar <3% de todas as luxações do ombro, é difícil de contabilizar com precisão a sua prevalência pois muitos casos são subdiagnosticados1,2,3.
Com uma incidência de 0,6 em 100,000 habitantes/ano, a luxação posterior do ombro tem um pico de incidência por volta dos 53 anos (25-55 anos), 15% com envolvimento bilateral e, de predominio no género masculino numa proporção de 2:12,3. A razão de uma maior prevalência no género masculino permanece ainda indeterminada, contudo estes são mais predispostos a acidentes de motociclo e acidentes desportivos. Além disso, o facto de serem mais musculados pode também aumentar o risco de lesão do ombro durante uma crise convulsiva, por força de contração ao nível do musculo rotador interno1,2,4.
Tradicionalmente, a maioria das luxações posteriores têm sido associadas a ataques epiléticos, traumatismos de alta energia, eletrocussão e terapia electroconvulsiva. Na ausência de traumatismo prévio, a fratura-luxação posterior é patognomónico de convulsão1,4.
Mais de 50% destas lesões sao subdiagnosticadas na primeira avaliação médica1,2. Causas frequentes para este atraso do diagnóstico vão desde uma apresentação tardia do doente, falta de suspeita clinica do diagnóstico aquando da observação e exame fisico e, avaliação imagiológica insuficiente e inadequada1,2,9. Contudo, estas lesões são mais frequentemente subdiagnosticadas nos idosos, doentes com fraturas concomitantes, e em casos de politrauma com múltiplas lesões ou outras lesões no mesmo membro. A chave do diagnóstico consiste num elevado índice de suspeição aliado a um estudo radiográfico adequado1,7.
Ao exame físico uma luxação posterior é dolorosa, e por vezes afeta doentes cuja nocicepção pode estar reduzida após uma crise convulsiva. Tipicamente apresenta-se com o membro em rotação interna e bloqueio mecânico em rotação externa, causado pelo impacto do defeito anterior da cabeça umeral na parte posterior da glenoide. A ausência de dor nos movimentos rotacionais do ombro é sugestivo de uma luxação crónica, contudo a idade exata da luxação é difícil de definir, particularmente se o doente com epilepsia instável já tinha dor no ombro noutra altura. As roturas concomitantes da coifa e lesão neurovascular apesar de raras devem ser excluídas1.
Na luxação posterior são inúmeros os sinais que podem ser identificados ao exame radiográfico anteroposterior. Contudo, estes sinais são muitas vezes insuficientes, sendo necessário complementar com uma incidência axilar para confirmar o diagnóstico, incidência esta que por vezes é dificil executar por dor na abdução do braço. A incidência apical obliqua, Velpeau e axial modificada são preferíveis, pois podem ser efetuadas com o braço num suporte de braço1,2. Um estudo imagiológico completo é importante não só para um correto planeamento préoperatório, como também, para uma boa caracterização das lesões ósseas, identificação de lesões ocultas e avaliar as condições das partes moles1,6.
A instabilidade posterior do ombro compromete um amplo expectro de patologias que inclui desde luxações traumáticas isoladas agudas, instabilidade recorrente até à luxação complicada de fratura proximal do úmero. Dada a sua raridade, o tratamento é também mais complexo comparativamente com os seus homólogos anteriores, não só pelos poucos casos clinicos documentados, como também pela necessidade de uma abordagem e avaliação exaustiva, juntamente com a gestão das novas evidências dos beneficios dos métodos de tratamento mais recentes1,6,7.
]]> CASO CLÍNICO
Doente do género masculino, 34 anos de idade, que recorre ao serviço de urgência (SU) por traumatismo do ombro direito após queda, com défice funcional e quadro álgico. Sem sinais de compromisso neurovascular. Ao exame radiográfico standard anteroposterior e perfil sem evidência de lesões osteo-articulares traumáticas agudas, pelo que teve alta com indicação para suporte de braço e analgesia por contusão do ombro.
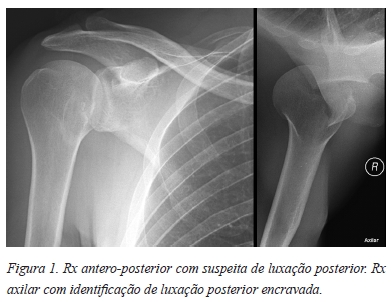
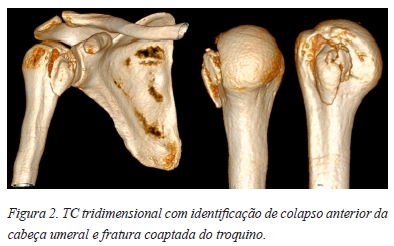
Por persistência do quadro álgico, limitação funcional e deformidade recorre duas semanas depois ao SU. O exame radiográfico standard antero-posterior revelou uma suspeita de luxação posterior, confirmada na incidência axilar (Figura 1). Posteriormente, realizou uma tomografia computadorizada (TC) para melhor identificação e caracterização da lesão, com a evidência de lesão de Bankart posterior, uma fratura do troquino e um Hill-Sachs reverso do ombro direito de cerca de 30% da cabeça umeral condicionando instabilidade articular (Figura 2).

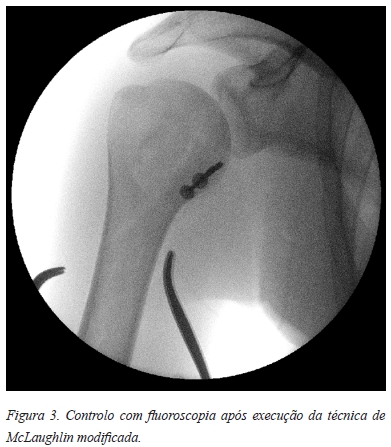
]]> Sob sedação procedeu-se á desimpactação da cabeça umeral da glenóide seguido de uma manipulação cuidada para a redução da luxação sob controlo fluoroscópico. Dada a instabilidade articular colocou-se o membro num suporte de braco em rotação externa. Em tempo eletivo, procedeu-se ao preenchimento do defeito ósseo na porção antero-superior da cabeça umeral, com fragmento de troquino e tendão subescapular, segundo a técnica de McLaughlin modificada por Neer (Figura 3). Dada a estabilidade articular conseguida não houve necessidade de atuar e reparar a lesão capsulolabral posterior.
O doente foi imobilizado por três semanas, período após o qual iniciou tratamentos de reabilitação, com boa evolução tanto clinica como cicatricial. Boa amplitude articular, sem dor ou sinais de apreensão no follow-up final (Figura 4). Os resultados foram clinica e funcionalmente medidos, sem complicações a registar. O doente foi avaliado aos 1,6,12,24 semanas após a lesão. DASH score e Constant score de 3,3 e 93/100, respetivamente num follow-up de 6 meses.
]]>
DISCUSSÃO
A lesão Hill-Sachs reversa, é uma lesão rara e pouco documentada na literatura mundial, que ocorre em menos de 2% das luxações do ombro1,3,4. Tratam-se frequentemente de lesões ocultas, em 50% dos casos não diagnosticadas na avaliação inicial, daí que muitas vezes o seu diagnóstico seja tardio4. Um exame fisico exaustivo complementado com exames imagiológicos especificos são cruciais para o diagnóstico destas lesões4.
Apesar da multiplicidade de opções de tratamento, a abordagem destas lesões depende do tipo de lesão, do intervalo entre o traumatismo e o tratamento, a idade do doente, expetativas e nivel de atividade, tendo como objetivo uma melhoria funcional e das queixas álgicas4. Um diagnóstico e tratamento precoce são cruciais para um bom resultado funcional, assim como, as luxações posteriores isoladas e/ou com um pequeno defeito ósseo e estáveis após redução. Por outro lado, um colapso ósseo anterior de grandes dimensões, deformidade ou artrose da cabeça umeral estão associados a um pior prognóstico1.
O tratamento destas lesões consiste na redução incruenta seguido da avaliação da estabilidade articular, no caso de uma redução instável são necessárias técnicas auxiliares de estabilização. A estabilização cirúrgica tem vindo a ser cada vez mais recomendada, mesmo em lesões estáveis, não só pelas complicações inerentes a uma imobilização prolongada, como também, pelas dificuldades de imobilização mantendo o braço em rotação externa1,6.
A reconstrução com enxerto ósseo é recomendada no caso de luxações com menos de 2 semanas, cujo defeito ósseo nao ultrapasse os 25% da cabeça umeral, sem alterações degenerativas e boa qualidade óssea da cabeça umeral1,3,4. McLaughlin recomenda a transferência do tendão subescapular para o defeito umeral nos casos de depressões entre 20-40% da cabeça umeral por forma a aumentar a estabilidade do ombro e prevenir novos episodios de luxaçao. Hughes e Neer modificaram a técnica descrita por McLaughlin e sugeriram a transferência do tendão do subescapular e osteotomia do troquino para a porção anteromedial do defeito da cabeça umeral, condionando ambas as técnicas uma disfunção do tendão subescapular, com contratura e défice na rotação interna5. Lesões de grandes dimensões ocupando 40 a 50% da superfície articular, são preenchidas com aloenxerto independentemente da duração da luxação8. Apesar de raro, a osteotomia desrotativa da parte proximal do úmero também tem sido descrita mas não muito utilizada, não só pela sua dificuldade técnica como, pelos riscos que uma desvascularização da cabeça umeral acarreta1,4.
Neste caso, apesar de se ter conseguido desimpactar a cabeça umeral do glenóide seguido da redução incruenta da luxação, verificou-se uma grande instabilidade articular determinada sobretudo pelo grande defeito ao nível da cabeça umeral. Dado tratar-se de uma luxação com cerca de duas semanas complicada de um Hill-Sachs reverso de cerca de 30% optou-se por efectuar a técnica de McLaughlin modificada por Neer, tendo-se obtido um ótimo resultado clinico e funcional sem evidência de complicações, tais como défice da rotação interna ou contratura. Com esta técnica conseguiu-se corrigir o defeito ósseo da cabeça umeral, restabelecer a estabilidade com boa amplitude articular, sem necessidade de reparação do complexo capsulolabral posterior.
A estabilidade articular deve ser reavaliada após o procedimento cirúrgico, pois uma reparação insuficiente pode dever-se a uma disrupção capsulolabral posterior ou, a uma fratura da parte posterior da glenoide descoaptada que requer estabilização1,7. A instabilidade recorrente é uma complicação frequente na fase incial após a lesão, ocorrendo em 17,7% no primeiro ano após a luxação2,7. Este risco aumenta em doentes com idades inferiores a 40 anos e proporcionalmete ao tamanho do defeito anteriosuperior da cabeça umeral2. Por vezes complicada de fraturas proximais do úmero, assim como, rotura ou avulsão do complexo capsulolabral posterior, fratura do rebordo glenoideu ou ainda rotura da coifa dos rotadores1,3,4.
Dada a raridade de luxações posteriores, muitos dos estudo publicados são nível de evidência IV e V , muitas vezes estudos retrospectivo de vários anos, cujos resultados são imprevisíveis1.
Na generalidade os resultados funcionais são menos favoráveis e estão dependentes de inúmeros fatores. O facto de se ter conseguido uma correção cirúrgica atempada aliada a uma boa estabilidade articular após a correção do defeito ósseo foi crucial para os bons resultados funcionais conseguidos.
]]>REFERÊNCIAS BIBLIOGRÁFICAS
1. Robinson M. Posterior Shoulder Dislocations and Fractures-Dislocations, Current Concepts Review. JBJS. 2005; 87-A (3): 639-650 [ Links ]
2. Robinson M. The epidemiology, risk of recurrence, and functional outcome after an acute traumatic posterior dislocation of the shoulder. JBJS. 2011; 93-A (17): 1605-1613 [ Links ]
3. Robinson M. Complex Posterior Fracture-Dislocation of the Shoulder. JBJS. 2007; 89-A (7): 1454-1466 [ Links ]
4. Toker G. Treatment of reverse Hill-Sachs lesion by autograft reconstruction. Acta Orthop Traumatol Turc. 2012; 46 (5): 398-402 [ Links ]
5. Millett PJ. Modified arthroscopic McLaughlin procedure for treatment of posterior instability of the shoulder with an associated reverse Hill-Sachs lesion. Knee Surg Sports Traumatol Arthrosc. 2013 Jul; 21 (7): 1642-1646
6. Banerjee S. Anatomical reconstruction of reverse Hill-Sachs lesions using the underpinning technique. Orthopaedics. 2012 May; 35 (5): 752-757
7. Provencher MT. The Hill-Sachs lesion: diagnosis, classification, and management. J Am Acad Orthop Surg. 2012 Apr; 20 (4): 242-252
8. Khayal T. Reconstruction of the articular surface of the humeral head after locked posterior shoulder dislocation: a case report. Arch Orthop trauma Surg. 2009 Apr; 129 (4): 515-519
]]> 9. Cartucho A. O Ombro. Lidel; 2009 Oct. p. 235-240.
Conflito de interesse:
Nada a declarar.
Centro Hospitalar do Algarve
Unidade de Portimão
Serviço de Ortopedia
Sitio do Poço Seco ]]>
8500 Portimão
Portugal
raquel.c.carvalho.med@gmail.com
Data de Submissão: 2014-07-19
Data de Revisão: 2014-09-03
Data de Aceitação: 2014-10-21
]]>