Hemiartroplastia do ombro no tratamento de fraturas proximais do úmero
João AntunesI; Herculano NascimentoI; António MirandaI
I. Serviço de Ortopedia. Centro Hospitalar de Entre o Douro e Vouga.
RESUMO
]]> Objetivo: A maioria das fraturas proximais do úmero pode ser tratada conservadoramente; no entanto as fraturas mais complexas exigem geralmente tratamento cirúrgico. A hemiartroplastia (HA) é utilizada nos casos em que não é possível a redução anatómica da fratura através da osteossíntese ou quando a vascularização da cabeça umeral foi comprometida. O objetivo deste trabalho é apresentar a casuística do Serviço e a avaliação clínica dos doentes submetidos a HA por fratura do úmero proximal, com um seguimento mínimo de 2 anos.Material e Métodos: Entre 2001 e 2011, foram realizadas 59 HA por fratura proximal do úmero, tendo sido incluídos 45 doentes. Realizada análise retrospetiva dos processos e avaliação clínica dos doentes. Análise estatística das variáveis através do software SPSSv20.
Resultados: Foram revistos os casos de 45 doentes submetidos a HA, com um seguimento médio de 77 meses. A antepulsão média foi de 88,6º e a abdução média de 64,4º. Os valores médios do score Constant e ASES foram, respetivamente, 47,0 e 49,3 pontos. Ocorreu pelo menos uma complicação em 62% dos doentes. Nestes, o valor do Constant foi inferior, com significância estatística (p=0,024). 80% dos doentes referem estar satisfeitos ou muito satisfeitos com os resultados da cirurgia.
Conclusões: A HA é uma opção válida no tratamento de fraturas complexas do úmero proximal, sendo expectável um alívio da dor na maioria dos pacientes. No entanto, a obtenção de bons resultados funcionais está dependente da correta reconstrução das tuberosidades. É essencial uma avaliação pré-operatória do paciente e características da fratura, para uma melhor escolha da opção terapêutica.
Palavras chave: Hemiartroplastia, ombro, fratura proximal úmero.
ABSTRACT
Objective: A large proportion of proximal humeral fractures can be treated conservatively; however more complex fractures often require surgical treatment. The hemiarthroplasty (HA) is used in cases where the anatomical reduction of the fracture by internal fixation is not possible or when the vasculature of the humeral head has been compromised. The objective of this work is to present the casuistic of our Department and the clinical evaluation of patients undergoing HA fracture of the proximal humerus, with a minimum follow-up of 2 years.
Methods: Between 2001 and 2011, were performed 59 HA for proximal humerus fracture, of which 45 patients were included. Retrospective analysis of clinical notes and clinical assessment of patients were performed. Statistical analysis of the variables through SPSSv20 software.
Results: The 45 cases of patients receiving HA were reviewed, with an average follow up of 77 months. The average antepulsion was 88,6º and the average abduction 64,4º. The average values of the Constant score and ASES were, respectively, 47.0 and 49.3 points. There was at least one complication in 62% of patients. In these, the value of Constant was lower, with statistical significance (p = 0.024). 80% of patients report being satisfied or very satisfied with the results of surgery.
]]> Conclusions: HA is a valid option in the treatment of complex fractures of the proximal humerus, and pain relief is expected in most patients. However, obtaining good functional results is dependent on the correct reconstruction of the tuberosities. It is essential to perform a preoperative evaluation of the patient and of the characteristics of the fracture, to assist in choosing the best treatment option.Key words: Hemiarthroplasty, shoulder, proximal humeral fracture.
INTRODUÇÃO
As fraturas proximais do úmero representam cerca de 4 a 5% de todas as fraturas, ocorrendo numa distribuição bimodal, no idoso após trauma de baixa energia e no adulto jovem como consequência de traumatismo de alta energia. A incidência deste tipo de fraturas tem aumentado nos últimos anos, em parte devido ao envelhecimento da população.
Existem variados sistemas de classificação das fraturas proximais do úmero. A classificação de Neer , criada a partir da classificação anteriormente proposta por Codman , é a mais utilizada em todo o mundo. Estes autores dividiram o úmero em 4 partes: superfície articular da cabeça umeral, grande tuberosidade, pequena tuberosidade e colo cirúrgico.
Neer definiu cada parte da fratura como sendo um fragmento com um desvio superior a 1 cm ou com angulação superior a 45º.
As fraturas impactadas em valgus merecem uma consideração especial. Este tipo de fratura tipicamente preserva os tecidos moles mediais, deixando por isso intacta a vascularização que nutre a cabeça umeral.
É importante avaliar as características do doente e da fratura no momento de optar pelo melhor método de tratamento. A maioria das fraturas proximais do úmero, com desvio mínimo, pode ser tratada com sucesso de forma conservadora. No entanto, a opção ideal nas fraturas desviadas e/ou de padrão mais complexo permanece controversa.
O ortopedista tem ao seu dispor várias opções cirúrgicas: osteossíntese, preferencialmente com placas bloqueadas, hemiartroplastia ou artroplastia total invertida.
]]> A prótese de Neer4 foi a primeira a ser utilizada no tratamento de uma fratura umeral. Ao longo dos anos, o design das próteses foi evoluindo: inicialmente implantes monobloco, foram depois desenvolvidas as próteses modulares, que ofereceram a possibilidade de escolha do offset, retroversão ou altura da cabeça umeral, promovendo uma melhor função. Nos últimos anos, surgiram implantes desenhados especificamente para o tratamento de fraturas, facilitando a recolocação e consolidação das tuberosidades na sua posição anatómica.A hemiartroplastia é tipicamente utilizada nos casos em que não é possível a redução anatómica da fratura através da osteossíntese, seja devido à cominução da fratura ou à má qualidade óssea, ou quando existe evidência que o aporte vascular para a cabeça umeral foi significativamente comprometido.
As indicações clássicas da hemiartroplastia são fraturas em 4 partes, fraturas-luxação e fraturas envolvendo mais de 40% da superfície articular umeral. Fraturas em 3 partes em doentes idosos ou com algum grau de osteoporose são também indicações comuns7.
O resultado da hemiartroplastia está muito dependente da consolidação das tuberosidades em posição anatómica, o que permite o restauro da função dos músculos da coifa dos rotadores. Para a obtenção dos melhores resultados funcionais, o cirurgião deve ter em mente três princípios fundamentais durante a cirurgia: restaurar a altura umeral; restaurar a retroversão, e assegurar a consolidação eficaz das tuberosidades em posição anatómica.
A hemiartroplastia do ombro não é um procedimento isento de complicações. Estas podem dividir-se de acordo com o momento em que ocorrem. As complicações intraoperatórias são o mau posicionamento das tuberosidades ou dos componentes da prótese, fratura iatrogénica e lesão neurológica (sendo mais comum a lesão do nervo axilar). As complicações pós-operatórias precoces são o arrancamento das tuberosidades, infeção, instabilidade ou rigidez. As complicações pós-operatórias tardias descritas são a pseudartrose ou a reabsorção das tuberosidades, rutura da coifa dos rotadores, migração superior da cabeça umeral, ossificação heterotópica, erosão da glenoide/omartrose, fratura periprotésica ou descolamento asséptico de componente da prótese.
O papel da hemiartroplastia no tratamento das fraturas proximais do úmero permanece atualmente em discussão, sendo inúmeros os trabalhos científicos que comparam os resultados funcionais resultantes das várias opções terapêuticas, com resultados por vezes contraditórios. Devido à dificuldade técnica do procedimento cirúrgico e aos resultados muitas vezes insatisfatórios, muitos ortopedistas optam pelo tratamento conservador ou por outra técnica cirúrgica em detrimento da hemiartroplastia.
O objetivo deste trabalho é apresentar a casuística do Serviço e a avaliação clínica dos doentes submetidos a hemiartroplastia do ombro por fratura do úmero proximal, com um seguimento mínimo de 2 anos.
MÉTODOS
Entre 2001 e 2011, foram realizadas 74 hemiartroplastia do ombro no nosso serviço, 59 das quais por fratura proximal do úmero. Foram incluídos neste trabalho 45 doentes; 12 doentes foram excluídos por terem já falecido e 2 doentes por não comparecerem na consulta de reavaliação clínica. Todos os doentes incluídos têm um seguimento mínimo de 2 anos.
]]> Foi realizada uma análise retrospetiva dos processos clínicos e dos exames imagiológicos efetuados, permitindo a caracterização dos doentes e do procedimento cirúrgico realizado. Todas as fraturas foram classificadas de acordo com a classificação de Neer.Foi realizada uma avaliação clínica dos doentes em consulta externa. Foram medidas as amplitudes de abdução e antepulsão do ombro operado. Foram calculados os scores Constant do ombro operado e do ombro contralateral, bem como o score ASES do ombro operado. A dor no momento da avaliação clínica foi quantificada de acordo com a escala VAS. O doente indicou o grau de satisfação com a cirurgia realizada, atribuindo uma das seguintes classificações: “Insatisfeito”, “Satisfeito” ou “Muito Satisfeito”.
Todas as cirurgias foram realizadas pelo mesmo cirurgião; a abordagem cirúrgica foi realizada através da via deltopeitoral e de acordo com a técnica protocolada. Foram utilizados implantes de diferentes casas comerciais ao longo dos anos. O implante mais utilizado foi o da Tornier em 32 doentes (71,1%), seguido da Depuy em 6 doentes (13,3%), da Sulzer em 4 doentes (8,9%) e da Biomet em 3 doentes (6,7%).
Foi efetuada a análise estatística das variáveis recolhidas com realização do teste t, teste Qui-quadrado ou teste Mann-Whitney, conforme apropriado. O coeficiente de Pearson foi calculado para verificar a correlação entre variáveis contínuas. Todos os cálculos foram efetuados através da utilização do software SPSS versão 20.0. Os valores de p inferiores a 0,05 foram considerados estatisticamente significativos.
RESULTADOS
Foram revistos os casos de 45 doentes submetidos a hemiartroplastia do ombro por fratura proximal do úmero. O tempo médio de seguimento foi de 77 meses (mínimo 25; máximo 141). 78% dos doentes operados eram do sexo feminino; verificou-se atingimento do lado direito em 58% dos casos e do lado dominante em 62%. A idade média dos pacientes à data da fratura foi de 66 anos (mín. 44- máx. 84).
O tipo de fratura mais comum nos doentes submetidos a hemiartroplastia foi a fratura em 4 partes (Tabela 1).
]]>
A duração média do internamento foi de 5,1 dias (DP 1,9; mín. 3 – máx. 12); o tempo médio entre a fratura e a cirurgia foi de 32,4 dias (DP 46,7; mín. 1 – máx. 240). Em 73% dos casos (33 doentes), este intervalo foi inferior a 30 dias; em 29% dos casos (13 doentes) foi inferior a 7 dias. Apenas em dois doentes não se utilizou cimento; nestes doentes, o intervalo entre a fratura e o procedimento cirúrgico foi superior a 180 dias.
Em termos de mobilidade, a antepulsão média foi de 88,6° (DP 28,7°; mín. 30° – máx. 150°) e a abdução média de 64,4° (DP 27,6°; mín. 30° – máx. 130°). Apenas 24% dos doentes (11 doentes) tinham abdução igual ou superior a 90°; 56% dos doentes (25 doentes) tinham antepulsão igual ou superior a 90°.
Em termos funcionais, o score Constant médio foi de 47,0 pontos (DP 16,0; mín. 21 – máx. 70), com um uma diferença média em relação ao lado contralateral de 36,7 pontos (DP 13,3; mín. 5 – máx. 58). O score ASES foi em média de 49,3 pontos (DP 15,8; mín. 23 – máx. 87).
Verificou-se a existência de correlação forte e positiva entre os valores do Constant e do ASES (r=0,824; p=0,000). Verificou-se também uma correlação positiva entre a diferença de score Constant entre o lado afetado e o lado saudável, e o nível de dor avaliado pela escala VAS (r=0,523;p=0,007).
Verificou-se uma correlação negativa entre os scores Constant e o nível medido na escala VAS (r=-0,680;p=0,000), e entre o score ASES e o nível medido na escala VAS (r=-0,851;p=0,000).
Foi analisada a influência da idade, sexo e intervalo entre fratura e cirurgia, nas amplitudes de mobilidade e na pontuação dos scores funcionais (Tabela 2). O estudo mostrou uma diferença estatisticamente significativa entre os pacientes com menos de 60 anos e os pacientes com 60 ou mais anos, no que diz respeito à mobilidade (abdução e antepulsão) e aos scores funcionais (Constant e ASES). Em relação ao sexo, o estudo mostrou diferença estatisticamente significativa entre os pacientes do sexo masculino e feminino no valor do score Constant. O intervalo de tempo entre a fratura e o procedimento cirúrgico não alterou com significância estatística os valores da mobilidade ou dos scores funcionais, (independentemente da definição do ponto de corte em 7 dias, 15 dias ou 30 dias). Da mesma forma, a classificação da fratura não alterou de forma significativa a distribuição dos valores da mobilidade ou dos scores funcionais.
]]>
Tabela 2
80% dos doentes (36 doentes) afirmaram estar satisfeitos ou muito satisfeitos com os resultados decorrentes da cirurgia. Estes têm amplitudes de movimento e scores funcionais superiores, com significância estatística, em comparação com os doentes não satisfeitos (Tabela 2). Quanto ao nível da dor, avaliado no momento da consulta de reavaliação clínica, foi em média de 3,8 (DP 2,1; mín. 1 – máx. 9). 58% dos doentes (26 doentes) apresentaram um nível de dor igual ou inferior a 3.
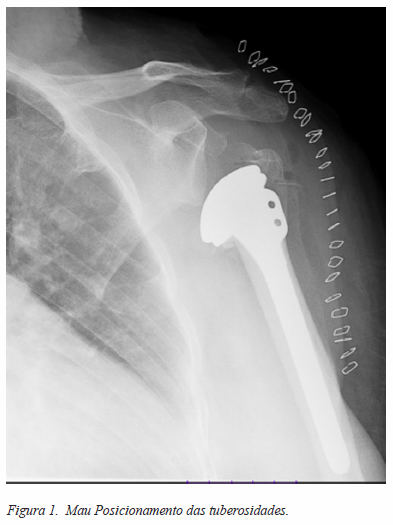
Ocorreu pelo menos uma complicação em 62% dos doentes (28 doentes). Nestes doentes, o valor do Constant foi inferior, com significância estatística. (Tabela 2). A complicação precoce mais comum foi o mau posicionamento das tuberosidades (14 doentes) (Figura 1), seguida do mau posicionamento dos componentes (2 doentes). Ocorreu ainda um caso de infeção, cerca de um mês após a cirurgia.

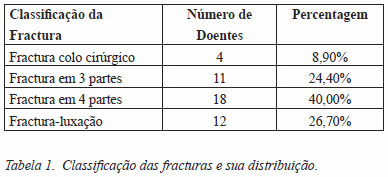
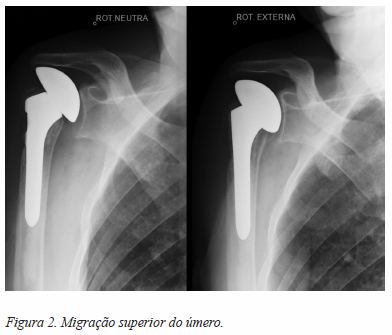
A complicação tardia mais comum foi a migração superior da cabeça (16 doentes) (Figura 2), seguida da pseudartrose das tuberosidades (5 doentes) (Figura 3), reabsorção das tuberosidades (5 doentes), ossificação heterotópica (5 doentes) e erosão da glenoide (4 doentes. Não ocorreu nenhum caso de descolamento asséptico, lesão nervosa, fratura iatrogénica ou instabilidade.
]]>
DISCUSSÃO
A idade à data da fratura foi um fator muito importante no desempenho funcional dos doentes operados.
Nos doentes com idade superior a 60 anos, ocorreu uma diminuição estatisticamente significativa das mobilidades e da pontuação nos scores funcionais.
]]> De facto, são vários os trabalhos, que demonstram que os melhores resultados são obtidos nos doentes mais jovens.Estudos anteriores, como os realizados por Tanner ou por Mighell , apontaram o intervalo de tempo entre a fratura e o procedimento cirúrgico como um fator importante no resultado final, sendo que o primeiro definiu como ponto de corte as duas semanas, e o segundo as três semanas. Pelo contrário, outros estudos , não encontraram qualquer diferença, tanto no que diz respeito às mobilidades como aos scores funcionais. No nosso trabalho, as diferenças verificadas nas mobilidades e scores funcionais entre os doentes operados precocemente ou numa fase mais tardia não foram estatisticamente significativas, independentemente do ponto de corte definido.
Constatamos que os resultados obtidos na valorização da dor e nível de satisfação do doente superam largamente os scores funcionais e as mobilidades obtidas. Os fatores avaliados subjetivamente superam aqueles que são medidos objetivamente.
Num estudo retrospetivo multicêntrico. 79% dos doentes estavam assintomáticos ou referiam apenas sintomas minor um ano após a cirurgia; no entanto, apenas 35% era capaz de fazer abdução de 90°. De facto, existe na literatura evidência que a hemiartroplastia é um procedimento eficaz no alívio da dor após uma fratura proximal do úmero, ainda que os resultados funcionais sejam pouco previsíveis. Os resultados obtidos na nossa amostra são equivalentes a outros publicados. Uma revisão sistemática de 810 doentes, realizada por Kontakis15, apresenta um score Constant médio de 56,7 pontos, com um seguimento médio de 3,7 anos. Outra revisão sistemática verificou que o valor médio do score Constant variou entre 41 e 54 pontos.
No ano de 2006, foi realizada no nosso Serviço uma avaliação funcional dos doentes submetidos a hemiartroplastia após fratura umeral, similar à avaliação agora realizada. Nessa ocasião, foram incluídos 42 doentes com um seguimento médio de apenas 3 anos. O valor médio do score Constant foi de 72 pontos; a abdução média de 80º e a antepulsão média de 90º. Em comparação com o trabalho de 2006, os doentes do estudo atual apresentam menor abdução do ombro e uma pontuação inferior no score Constant. Esta diminuição da mobilidade e da função estará certamente associada ao surgimento das complicações tardias, nomeadamente a patologia da coifa dos rotadores e consequente migração superior da cabeça umeral.
Importa referir que muitas destas cirurgias decorreram num período em que a artroplastia total invertida não era ainda realizada no nosso serviço; assim, quando per-operatoriamente era detetada a ausência de músculos da coifa dos rotadores funcionantes, a hemiartroplastia continuava a ser o procedimento cirúrgico realizado, sendo que nestes casos o objetivo principal da cirurgia era a diminuição da dor e não o restauro completo da função; atualmente tal já não acontece, o cirurgião tem sempre ao seu dispor todas as opções terapêuticas (hemiartroplastia, artroplastia total invertida ou osteossíntese) quando avança para o tratamento cirúrgico deste tipo de fraturas.
Na literatura, as complicações descritas mais frequentes são as relacionadas com a fixação e consolidação das tuberosidades (12%), seguidas da ossificação heterotópica (9%) e migração superior da cabeça (7%).15
As razões para o elevado número de complicações relacionadas com as tuberosidades prendem-se tanto com erros técnicos na sua recolocação, como com insuficiências do implante, nomeadamente a utilização de implantes volumosos desenhados para o tratamento da osteoartrose gleno-umeral. A utilização de implantes específicos para fraturas poderá levar à diminuição das complicações relacionadas com as tuberosidades, levando a resultados funcionais mais previsíveis. Além disso, a modularidade é também um fator potenciador do correto restauro da relação cabeça umeral-tuberosidade, permitindo ajustar a altura umeral, o offset e a retroversão. A consolidação das tuberosidades é dificultada se o componente umeral não está colocado na altura e retroversão corretas. Boileau mostrou que um alongamento umeral superior a 10mm, um encurtamento superior a 15mm ou uma retroversão superior a 40° têm um impacto negativo no score Constant. O topo da cabeça umeral deverá estar cerca de 10mm acima do topo da grande tuberosidade.
Outra razão apontada para o elevado número de complicações é o baixo número de hemiartroplastias realizadas por cada cirurgião; no seu trabalho, Kontakis demostrou que cada cirurgião realizou em média 4 hemiartroplastias por ano, sendo por isso mais difícil a aquisição de experiência e das competências técnicas necessárias para a realização deste procedimento complexo.
A maioria das complicações tardias, nomeadamente a migração superior da cabeça umeral, está relacionada com a disfunção dos músculos da coifa dos rotadores. O design da prótese do ombro invertida, através da medialização do centro de rotação da cabeça, aumenta a capacidade do músculo deltoide em abduzir o membro superior.
]]> Esta capacidade revela-se importante no tratamento de doentes com patologia prévia da coifa dos rotadores, ou como procedimento de resgate em caso de falência da hemiartroplastia. No entanto, a utilização da artroplastia total invertida como tratamento primário de fratura proximal do úmero, embora apoiada pelos resultados promissores de alguns estudos, permanece controversa e carece atualmente de validação científica em estudos randomizados e controlados21.A presença de osso osteoporótico constitui quase a regra nestas fraturas, sendo mandatória a utilização de hastes umerais cimentadas, excepto em doentes mais jovens ou em casos selecionados.
O papel da hemiartroplastia no tratamento das fraturas proximais do úmero permanece em debate, sendo atualmente a primeira escolha nos casos em que não é possível a redução anatómica da fratura através da osteossíntese ou quando existe evidência que o aporte vascular para a cabeça umeral foi significativamente comprometido. Nos doentes mais jovens, todos os esforços devem ser encetados na tentativa de obter uma redução anatómica, optando pela osteossíntese, preferencialmente com placas bloqueadas. Nos doentes em que é improvável obter uma boa consolidação das tuberosidades, ou em que a função dos músculos da coifa é comprovadamente insatisfatória, deve-se considerar a artroplastia total invertida. Uma história clínica completa fornece importantes informações sobre a atividade funcional do doente antes da fratura, bem como da sua capacidade em cumprir um programa de reabilitação.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Green A, Norris T. Proximal humerus fractures and fracture dislocations. In Browner B, Jupiter J, Levine A, Trafton P, editors. Skeletal trauma: basic science, management and reconstruction. Philadelphia: 3rd; 2003. p. 1532-1624.
2. Court-Brown CM, Garg A, Mc-Queen MM. The epidemiology of proximal humeral fractures. Acta Orthop Scand. 2001; 72 (4): 365-371 [ Links ]
3. Chambers L, Dines JS, Lorich DG, Dines DM. Hemiarthroplasty for proximal humerus fractures. Curr Rev Musculoskelet Med. 2013 Mar; 6 (1): 57-62
4. Neer CS II: Displaced proximal humeral fractures: I. Classification and evaluation. J Bone Joint Surg Am. 1970; 52 (6): 1077-1089 [ Links ]
5. Codman E. The Shoulder: Rupture of the Supraspinatus Tendon and Other Lesions In or About the Subacromial Bursa. Boston: MA, privately printed; 1934. [ Links ]
6. Jakob RP, Miniaci A, Anson PS, Jaberg H, Osterwalder A, Ganz R. Four-part valgus impacted fractures of the proximal humerus. J Bone Joint Surg Br. 1991; 73 (2): 295-298 [ Links ]
7. Jordan RW, Modi CS. A review of management options for proximal humeral fractures. Open Orthop J. 2014 Jun; 8: 148-156
8. Burkhead WZ. History and development of shoulder arthroplasty. In Friedman RJ, editors. Arthroplasty of the shoulder. New York: Thieme Medical Publishers; 1994. p. 1-26.
9. Sperling JW, Cuomo F, Hill JD. The difficult proximal humerus fracture: tips and techniques to avoid complications and improve results.. Instr Course Lect. 2007; 56: 45-57 [ Links ]
10. Sosna A, Pokorny D, Hromádka R. A new technique for reconstruction of the proximal humerus after three- and four-part fractures.. J Bone Joint Surg Br. 2008; 90-B: 194-199 [ Links ]
11. Jones RB. Hemiarthroplasty for proximal humeral fractures. Indications, pitfalls, and technique. Bull Hosp Jt Dis. 2013; 71 (2): 251-261 [ Links ]
12. Maier D, Jaeger M, Izadpanah K, Strohm PC, Suedkamp NP. Proximal humeral fracture treatment in adults. J Bone Joint Surg Am. 2014 Fev 5; 96 (3): 251-261
13. Cadet ER, Ahmad CS. Hemiarthroplasty for three and four part proximal humerus fractures. J Am Acad Orthop Surg. 2012; 20: 17-27 [ Links ]
14. Boileau P, Krishnan SG, Tinsi L. Tuberosity malposition and migration: reasons for poor outcomes after hemiarthroplasty for displaced fractures of the proximal humerus. J Shoulder Elbow Surg. 2002; 11: 401-412 [ Links ]
15. Kontakis G, Koutras C, Tosounidis T, Giannoudis P. Early management of proximal humeral fractures with hemiarthroplasty: a systematic review. J Bone Joint Surg Br. 2008; 90-B: 1407-1413 [ Links ]
16. Tanner MW, Cofield RH. Prosthetic arthroplasty for fractures and fractures-dislocations of the proximal humerus. Clin Orthop. 1983; 179: 116-128 [ Links ]
17. Mighell MA, Kolm GP, Collinge CA, Frankle MA. Outcomes of hemiarthroplasty for fractures of the proximal humerus. J Shoulder Elbow Surg. 2003; 12: 569-577 [ Links ]
18. Goldman RT, Koval KJ, Cuomo F, Gallagher MA, Zuckerman JD. Functional outcome after humeral head replacement for acute three- and four-part proximal humeral fractures. J Shoulder Elbow Surg. 1995; 4: 81-86 [ Links ]
19. Prakash U, McGurty DW, Dent JA. Hemiarthroplasty for severe fractures of the proximal humerus. J Shoulder Elbow Surg. 2002; 11: 428-430 [ Links ]
20. Kralinger F, Schwaiger R, Wambacher M, Farrell E, Menth-Chiari W, Lajtai G, et al. Outcome after primary hemiarthroplasty for fracture of the head of the humerus. A retrospective multicentre study of 167 patients. J Bone Joint Surg Br. 2004 Mar; 86 (2): 217-219
21. Boileau P, Winter M, Cikes A, Han Y, Carles M, Walch G, et al. Can surgeons predict what makes a good hemiarthroplasty for fracture?. J Shoulder Elbow Surg. 2013 Nov; 22 (11): 1495-1506
22. Gallinet D, Clappaz P, Garbuio P, Tropet Y, Obert L. Three or four parts complex proximal humerus fractures: hemiarthroplasty versus reverse prosthesis: a comparative study of 40 cases. Orthop Traumatol Surg Res. 2009; 95: 48-55 [ Links ]
23. Boyle MJ, Youn SM, Frampton CM, Ball CM. Functional outcomes of reverse shoulder arthroplasty compared with hemiarthroplasty for acute proximal humeral fractures. J Shoulder Elbow Surg. 2013; 22: 32-37 [ Links ]
]]> Conflito de interesse:
Nada a declarar
Eunice Carvalho
Serviço de Ortopedia e Traumatologia
Unidade Local de Saúde da Guarda
Av.Rainha D.Amélia
Guarda
Portugal ]]>
eunice.tavares@gmail.com
Data de Submissão: 2014-12-15
Data de Revisão: 2015-02-02
Data de Aceitação: 2015-02-02
]]>