Artroplastia total no tratamento de fraturas complexas da articulação interfalângica proximal da mão: A propósito de um caso clínico
Carla MarquesI; Sandra AlvesII; Cláudia SantosII; Nuno EstevesII
I. Serviço de Ortopedia e Traumatologia do Centro Hospitalar Cova da Beira (CHCB) - Hospital Pêro da Covilhã.
II. Faculdade de Ciências da Saúde da Universidade da Beira Interior (FCS-UBI).
RESUMO
]]> Introdução: Apesar de comuns, as fraturas das articulações interfalângicas proximais (IFP) são frequentemente subdiagnosticadas. Além do atraso na apresentação e do diagnóstico complexo, o tratamento constitui um verdadeiro desafio, particularmente no que se refere a graus de cominuição e instabilidade mais acentuados. Nestes casos, o risco de complicações a longo prazo pode exigir o recurso a técnicas de reconstrução avançadas. A maioria dos relatos de reconstrução da IFP presentes na literatura, porém, limita-se ao tratamento de lesões artríticas crónicas.Caso clínico: Neste artigo é relatado o caso de um jovem de 25 anos que sofreu queda com fratura complexa da IFP do 4º dedo da mão direita (dominante), documentada clínica e radiologicamente. Descrevem-se as etapas do tratamento - inicialmente com recurso a técnicas de tração, e, por fim, a artroplastia total com implante metaloplástico modular -, bem como a evolução pós-operatória durante um período de 6 meses de follow-up.
Objetivo / Discussão: Este estudo pretende estabelecer uma visão comparativa entre a artroplastia e a artrodese, distinguindo as indicações, vantagens e desvantagens de ambas as técnicas.
Conclusão: A artroplastia da IFP tem vindo, progressivamente, a destacar-se como uma boa alternativa à artrodese, principalmente devido ao seu papel na preservação da mobilidade articular. A necessidade de definir protocolos de tratamento e de otimizar os resultados associados a esta técnica justificam o desenho de estudos prospetivos, com uma amostra e um período de follow-up mais alargados.
Palavras chave: Fraturas intra-articulares, articulação interfalângica proximal, mão, artroplastia.
ABSTRACT
Introduction: Although common, fractures of the proximal interphalangeal joints (PIPJ) are often underdiagnosed. In addition to the delay in presentation and the complex diagnosis, treatment turns out to be truly challenging, particularly when dealing with higher degrees of comminution and instability. In these cases, the risk of long term complications may demand the use of advanced reconstructive techniques. Most reports concerning PIPJ reconstruction, however, are restricted to the treatment of chronic arthritic lesions.
Case Report: This article describes the clinical case of a 25 year-old male who, following a fall, presented with complex 4th finger’s PIPJ fracture of the right (dominant) hand, documented clinically and radiologically. Treatment steps are described - initially using traction techniques, and, at last, total arthroplasty using a modular metal-plastic implant - as well as postoperative evolution during a 6 month follow-up.
Aim / Discussion: This study has the purpose of establishing a comparative view between arthroplasty and arthrodesis, accounting for the indications, advantages and disadvantages of both techniques.
]]> Conclusion: Arthroplasty of the PIPJ has been standing out as a good alternative to arthrodesis, mainly due to its role in the preservation of joint mobility. The need of developing treatment protocols and optimizing the results of the described technique justifies the design of prospective studies, with broader sample sizes and follow-up periods.Key words: Intra-articular fractures, proximal interphalangeal joint, hand, arthroplasty.
INTRODUÇÃO
A biomecânica e anatomia próprias das articulações interfalângicas proximais (IFP) fazem destas as articulações da mão mais vulneráveis a lesões que podem ir desde simples distensão ligamentar até àfratura, com ou sem desvio1. A multiplicidade de sistemas de classificação descritos para categorizar os diferentes padrões de fratura reflete a variedade de fatores, intrínsecos e extrínsecos, envolvidos no mecanismo de lesão desta articulação2. Seno et al apontam variáveis como a intensidade e direção das forças lesivas, a posição da articulação no momento do trauma e a tensão exercida por ligamentos intrínsecos e músculos extrínsecos como preponderantes no mecanismo lesivo3.
Apesar de relativamente comuns, as fraturas das articulações IFP são muitas vezes subdiagnosticadas1. Uma avaliação inicial rigorosa é determinante para o sucesso do plano terapêutico delineado2. Esta deverá incluir a história clínica completa do doente, com foco em detalhes de particular relevância - idade, atividade laboral, mão dominante, características do dedo lesionado, hobbies, deformidade prévia, descrição do mecanismo lesivo atual -, e o exame físico atento à presença de edema, à mobilização ativa e passiva, à estabilidade articular e ao status neurovascular. A avaliação radiográfica requer incidências anteroposterior, de perfil e oblíqua do dedo completo; esta deverá ser repetida para o dedo da mão contralateral ou após qualquer tentativa de redução fechada. A tomografia axial computorizada, quando disponível, facilita a deteção de fragmentos articulares mais pequenos e de difícil visualização por radiografia simples4.
Além do atraso na apresentação e do diagnóstico complexo, a abordagem das fraturas intra-articulares da IFP assume-se como um verdadeiro desafio terapêutico, particularmente no que se refere a graus de cominuição e instabilidade mais acentuados. Estratégias terapêuticas subótimas determinam sequelas funcionais amplamente descritas: alterações degenerativas, dor crónica, rigidez e instabilidade articulares. Dada a sua natureza e implicações a longo prazo, o tratamento deste tipo de fraturas exige uma abordagem multidisciplinar, traduzindo-se, nestes casos, num gasto de recursos hospitalares avultado5,6.
Embora as fraturas estáveis geralmente resolvam, sem sequelas, apenas com recurso a métodos conservadores, a programas de reabilitação individualizados e boa compliance por parte do doente, o mesmo não se aplica a fraturas instáveis, irredutíveis ou abertas com lesão de tecidos moles. Nestes casos, a complexidade da fratura, a taxa de insucesso expectável e as complicações são de tal ordem que determinam a necessidade de intervenção cirúrgica7,8. As opções recaem, primariamente, em técnicas de tração (redução fechada e fixação percutânea/transarticular com fios metálicos de Kirschner; fixação externa dinâmica; redução aberta e osteossíntese com parafusos ou placa e parafusos) ou, esgotadas todas as alternativas de tratamento viáveis, em procedimentos de reconstrução mais invasivos (artrodese convencional; artroplastia)4. A vasta maioria dos casos de reconstrução da IFP descritos na literatura limita-se a condições severas de osteoartrose, artrose pós-traumática e artrites inflamatórias, havendo poucos relatos da sua aplicação em casos de fraturas complexas articulares9,10.
Neste artigo é descrito o caso incomum de um doente jovem que sofreu fratura da IFP do 4º dedo da mão direita tratada com recurso a artroplastia total, usando uma via de abordagem dorsal.
]]> CASO CLÍNICO
Homem de 25 anos de idade, estudante universitário, destro, admitido no Serviço de Urgência (SU) após ter sofrido queda com traumatismo do 4º dedo da mão direita. Ao exame objetivo, o dedo apresentava-se visivelmente deformado e edemaciado, com limitação do arco de movimento articular e sem quaisquer sinais sugestivos de compromisso neurológico ou vascular.
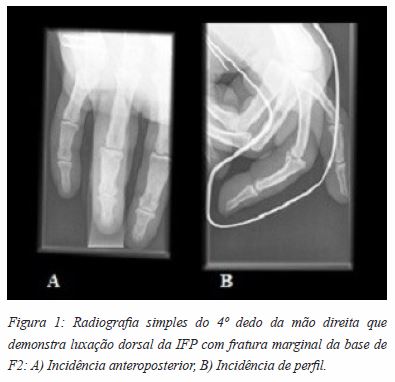
A avaliação radiográfica inicial evidenciou luxação dorsal da IFP com fratura marginal da base da falange média (F2) e acometimento articular (Figura 1 A-B).

No SU, perante tais achados, foi feita tentativa de redução fechada, sem sucesso, resolvendo transferir-se o doente para o hospital da área de residência, de imediato, a fim de realizar tratamento cirúrgico. Neste hospital, o doente foi intervencionado, sob anestesia geral, tendo sido efetuada tentativa de redução fechada e fixação percutânea com fios de Kirschner, sem êxito. Após falência do procedimento primário, foi feita abordagem volar da articulação IFP para redução aberta e fixação com parafuso de mini-fragmentos. Contudo, veio a constatar-se, intraoperatoriamente, a impossibilidade de osteossíntese, devido ao elevado grau de cominuição da fratura. Alternativamente, optou-se por proceder ao desbridamento dos fragmentos ósseos, encerramento provisório e imobilização gessada da IFP instável.
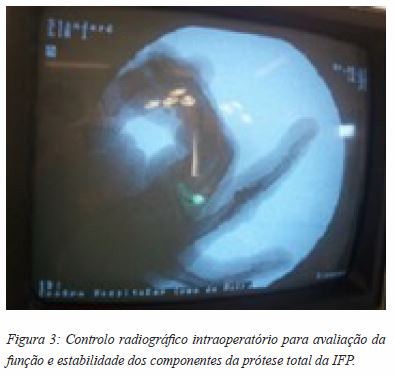
Após discussão do caso clínico com o Serviço e com o doente foi decidido programar novo tratamento cirúrgico, recorrendo a artroplastia da IFP com prótese metaloplástica modular SR ® da MBA ® , 4 dias depois; estes implantes são constituídos por Cobalto e Crómio (CoCr) no componente da falange proximal, e por Titânio (Ti) e Polietileno de peso molecular ultra-alto (UHMWPe) no componente da falange distal. A técnica cirúrgica foi realizada submetendo o doente a anestesia geral e à colocação de garrote braquial. Foi feita exposição dorsal da articulação, constatando-se existir rotura do tendão extensor. Seguiu-se osteotomia das bases das falanges proximal e intermédia, rimagem dos respetivos canais medulares e inserção dos componentes de prova (tamanho 2). Após verificação da estabilidade dos mesmos, colocaram-se os componentes definitivos não cimentados (Figura 2 e 3). A cirurgia foi finalizada mediante tenorrafia do tendão extensor com fio de sutura de polidioxanona (PDS ® ) 4-0 e encerramento da pele com prolene.
]]>
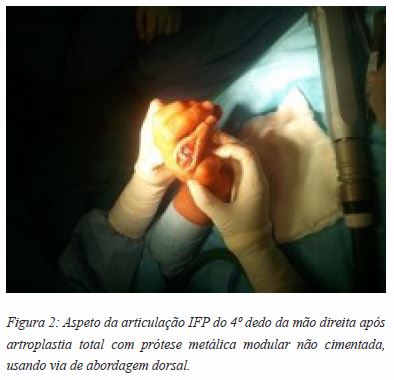
O plano pós-operatório delineado incluiu 3 semanas de imobilização com tala de Zimmer, analgesia em regime SOS e revisão periódica, em consulta externa, com cuidados de penso e controlo radiológico (Figura 4 A-B).
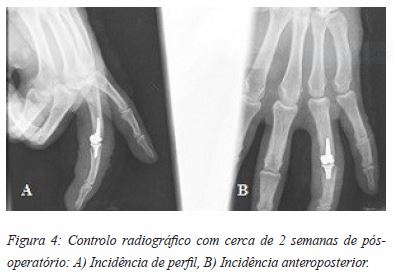
Como se constatou durante a intervenção cirúrgica, o doente também apresentava rotura do aparelho extensor. Por esse motivo, a mobilização ativa sem restrições só foi retomada à 5ª semana de pós-operatório, após nova reavaliação clínica. Nessa consulta, a IFP apresentava arco de mobilidade com extensão completa e flexão a 20º, identificando-se, ainda, sinais de rigidez da articulação interfalângica distal (IFD) e aproximadamente 5º de desvio angular cubital do dedo, o que motivou início do programa de reabilitação.
Aos 6 meses de follow-up, o doente foi alvo de novo controlo clínico e imagiológico (Figura 5 A-B). Encontrava-se assintomático e satisfeito com os resultados, negando qualquer grau de disfunção nas atividades de vida diárias. Apresentava, contudo, cerca de 10º de défice de extensão com flexão de 70º. Foi dada alta, admitindo-se revisão em SOS.
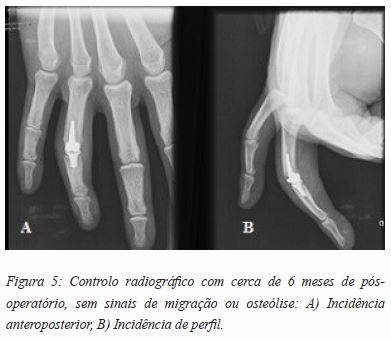
DISCUSSÃO
As fraturas intra-articulares da IFP são lesões de gravidade importante que implicam níveis elevados de incapacidade, associando-se a sequelas muitas vezes irreversíveis. Estas incluem artrose, atrofia e aderências dos tecidos moles com consequente rigidez e limitação funcional, atribuindo-se, frequentemente, a períodos de imobilização demasiado alargados.
]]> No caso clínico descrito, à semelhança de outras fraturas articulares da mão, os objetivos primordiais do tratamento, seja este conservador ou cirúrgico, passam por corrigir o alinhamento, assegurar a redução da fratura e possibilitar a mobilização normal, não dolorosa, da IFP o mais precocemente possível, sem comprometer a estabilidade da mesma. De acordo com vários autores, garantir a estabilidade e a mobilização precoce é mais importante do que restabelecer a congruência absoluta da superfície articular4,11.A literatura descreve uma variedade ampla de técnicas cirúrgicas, mais ou menos invasivas e tecnicamente exigentes. No entanto, até à data, não existem estudos comparativos com resultados consistentes o suficiente para poder considerar algum método superior ou ideal2,7. Na ausência de um sistema de classificação, diagnóstico e tratamento universalmente aceite, a decisão cirúrgica recai sobretudo na gravidade da fratura e motivações do doente, bem como na experiência e preferência individuais do cirurgião2,5,9,12. Quanto maior o grau de destruição da cartilagem articular, menos elegíveis se tornam as técnicas de reparo e é dada preferência a métodos de reconstrução de última linha.
Tanto em fraturas complicadas da IFP como em situações de artrite severa, a artrodese continua a ser considerada uma opção segura e efetiva no alívio da dor e na otimização da estabilidade articular. O presente caso preenche alguns dos critérios que fariam deste doente um forte candidato a artrodese: fratura intra-articular muito instável, com múltiplos fragmentos, dano de grande parte da superfície articular e falência das modalidades de tratamento conservador alternativas. No entanto, o facto de estarmos perante um doente particularmente jovem e ativo, com fratura do 4º dedo da mão dominante, determinou a preferência pela artroplastia total. Este é um procedimento igualmente competente, com a grande vantagem de não implicar sacrifício da mobilidade articular12. Segundo Sweets e Stern, a cirurgia de substituição da IFP por implante pode não ser tão estável na preservação da força de pinçamento; assim, estes autores recomendam artroplastia para os dedos cuja função dependa, sobretudo, da mobilidade articular e da força de preensão manual (3º, 4º e 5º dedos), reservando a artrodese para os que beneficiem mais de ganhos em estabilidade lateral e força de pinçamento (indicador)10,13.
Flatt et al, em artigo de revisão que se debruça sobre os achados reunidos ao longo de 14 anos de experiência com a técnica, concluem que a artroplastia é uma “alternativa razoável à fusão”14. Porém, as complicações descritas na literatura são diversas, justificando avaliações clínicas e imagiológicas recorrentes para excluir fratura ou migração do implante, ossificação heterotópica, osteólise, infeção, instabilidade lateral, rigidez e contraturas em flexão12. Wagner et al analisaram os resultados e complicações pós-operatórias de 75 casos de cirurgia de substituição de prótese total da IFP, citando diversos estudos onde se estima que as taxas de revisão estejam compreendidas entre 8% e 20%15. Não obstante, a maioria dos doentes em idade ativa aceita submeter-se a esse risco, desde que lhe seja concedido algum grau de destreza manual.
O nível de satisfação reportado pelos que optam pela artroplastia da IFP tem atingido patamares consistentemente elevados12. O caso descrito neste artigo não foi exceção: o doente apresentou uma boa evolução pós-operatória, com alívio total das queixas álgicas e regresso às atividades quotidianas, sem limitações. Aos 6 meses de follow-up, alcançava amplitudes de arco de movimento articular compreendidas entre 70º de flexão e 10º de défice de extensão, semelhantes a outros resultados descritos na literatura. Após programa de reabilitação intensiva, a rigidez articular remanescente e o desvio cubital do dedo foram corrigidos, não havendo indícios de outras complicações clínicas ou radiográficas.
O défice de extensão verificado pode ter sido consequência da disrupção do aparelho extensor. A abordagem volar usada na primeira cirurgia, por seu turno, pode ser responsável pelo desenvolvimento de contraturas em flexão, que também podem ter contribuído para o défice de extensão apresentado.
CONCLUSÃO
A artroplastia da IFP tem vindo, progressivamente, a destacar-se como uma boa alternativa à artrodese no tratamento de fraturas articulares complexas da IFP dos dedos da mão, tendo como principal vantagem a preservação da mobilidade articular. No entanto, independentemente da técnica cirúrgica adotada, é habitual alguma perda de mobilidade. O doente deve ser prevenido desta possibilidade, bem como da eventual necessidade de revisão cirúrgica do dedo intervencionado. Ainda assim, nestes casos particulares, a obtenção de uma articulação IFP funcional e não dolorosa constitui um objetivo terapêutico realista, como se pode demonstrar a partir do caso clínico apresentado.
Apesar dos bons resultados descritos, persiste a necessidade de definir protocolos de tratamento com níveis de recomendação adequados e de otimizar os resultados associados à técnica descrita, justificando-se o desenho de estudos prospetivos com uma amostra e um período de follow-up mais alargados.
]]>REFERÊNCIAS BIBLIOGRÁFICAS
1. Bergadà AL, Bulló XM. Luxaciones y traumatismos articulares de la mano. In SECOT, editors. Manual de Cirugía Ortopédica y Traumatologia. Madrid: 2ª edición Ed Médica Panamericana; 2010. p. 913-920.
2. Freiberg A. Management of proximal interphalangeal joint injuries. Can J Plast Surg. 2007; 15 (4): 199-203 [ Links ]
3. Seno N, Hashizume H, Inoue H, Imatani J, Morito Y. Fractures of the base of the middle phalanx of the finger. Classification, management and long-term results. J Bone Joint Surg. 1997; 79 (5): 758-763 [ Links ]
4. Elfar J, Mann T. Fracture-dislocations of the Proximal Interphalangeal Joint. J Am Acad Orthop Surg. 2013; 21 (2): 88-98 [ Links ]
5. Liodaki E, Xing SG, Mailaender P, Stang F. Management of difficult intra-articular fractures or fracture dislocations of the proximal interphalangeal joint. J Hand Surg Eur Vol. 2014; 40 (1): 16-23 [ Links ]
6. Joyce KM, Joyce CW, Conroy F, Chan J, Buckley E, Carroll SM. Proximal interphalangeal joint dislocations and treatment: an evolutionary process. Arch Plast Surg. 2014; 41 (4): 394-397 [ Links ]
7. Haase SC, Chung KC. Invited Hand Article: Current Concepts in Treatment of Fracture - Dislocations of the Proximal Interphalangeal Joint. Plast Reconstr Surg. 2014; 134 (6): 1246-1257 [ Links ]
8. Jehan S, Chandraprakasam T, Thambiraj S. Management of proximal phalangeal fractures of the hand using finger nail traction and a digital splint: a prospective study of 43 cases. Clin Orthop Surg. 2012; 4 (2): 156-162 [ Links ]
9. Vitale MA, Fruth KM, Rizzo M, Moran SL, Kakar S. Prosthetic Arthroplasty Versus Arthrodesis for Osteoarthritis and Posttraumatic Arthritis of the Index Finger Proximal Interphalangeal Joint. J Hand Surg Am. 2015; 40 (10): 1937-1948 [ Links ]
10. Stoecklein HH, Garg R, Wolfe SW. Surface replacement arthroplasty of the proximal interphalangeal joint using a volar approach: case series. J Hand Surg Am. 2011; 36 (6): 1015-1021 [ Links ]
11. Kiefhaber TR, Stern PJ. Fracture dislocations of the proximal interphalangeal joint. J Hand Surg Am. 1998; 23 (3): 368-380 [ Links ]
12. Ellis PR, Tsai TM. Management of the traumatized joint of the finger. Clin Plast Surg. 1989; 16 (3): 457-473 [ Links ]
13. Sweets TM, Stern PJ. Proximal interphalangeal joint prosthetic arthroplasty. J Hand Surg Am. 2010; 35 (7): 1190-1193 [ Links ]
14. Flatt AE, Ellison MR. Restoration of rheumatoid finger joint function. A follow-up note after fourteen years of experience with a metallic hinged prosthesis. J Bone Joint Surg. 1972; 54: 1317-1322 [ Links ]
15. Wagner ER, Luo TD, Houdek MT, Kor DJ, Moran SL, Rizzo M. Revision Proximal Interphalangeal Arthroplasty: An Outcome Analysis of 75 Consecutive Cases. Journal of Hand Surgery. 2015; 40 (10): 1949-1955 [ Links ]
Conflito de interesse:
Nada a declarar.
]]>Carla Marques
Serviço de Ortopedia e Traumatologia
Centro Hospitalar Cova da Beira (CHCB) - Hospital Pêro da Covilhã
Quinta do Alvito
6200-251 Covilhã
cfts.marques@gmail.com
Data de Submissão: 2016-03-24
]]> Data de Revisão: 2017-07-20Data de Aceitação: 2017-07-24
]]>