Ruptura Apresentação invulgar de aneurisma popliteu
Rupture Unusual presentation of popliteal aneurysm
Pedro Martinsa,*, Ruy Fernandesa, Tiago Ferreiraa, Viviana Manuela, José Tiagoa, Augusto Ministroa, José Silva Nunesa e José Fernandes e Fernandesa,b
a Clínica Universitária de Cirurgia Vascular, Hospital de Santa Maria, Centro Hospitalar Lisboa Norte (CHLN), Lisboa, Portugal
b Faculdade de Medicina, Universidade de Lisboa, Lisboa, Portugal
]]>
Resumo
O aneurisma popliteu é o aneurisma periférico mais frequente. A ruptura é uma complicação extremamente rara com risco de perda de membro e mortalidade.
Os autores apresentam o caso clínico de um doente de 66 anos, com quadro súbito de dor e hematoma no terço distal da coxa e escavado popliteu, anemia, pé pendente e edema do membro inferior esquerdo por ruptura de volumoso aneurisma popliteu (7 cm).
O estudo por ecoDoppler permitiu o diagnóstico e o planeamento cirúrgico urgente que consistiu em bypass femoro-popliteu infra-genicular com veia safena interna após exclusão aneurismática. Aos três meses de follow-up o doente encontra-se assintomático e com a revascularização permeável sem complicações.
A intervenção vascular é mandatória para controlo da hemorragia, revascularização e descompressão compartimental.
Palavras-chave: Ruptura; Aneurisma; Artéria popliteia
Abstract
Popliteal aneurysms are the most common peripheral aneurysms, but its rupture is a rare complication with a risk of limb loss and mortality. The authors present a case report of a 66-year-old patient with a sudden onset of pain and hematoma on the distal thigh and popliteal fossa, anemia, foot drop and limb edema from rupture of a large popliteal aneurysm (7 cm).
]]> Ecodoppler evaluation was the only preoperative imaging investigation, which provided suitable information for diagnosis and urgent surgical planning. The operation consisted on a below-knee femoropopliteal bypass with great saphenous vein graft following aneurysm exclusion. At 3-month follow-up the patient is asymptomatic and the reconstruction is patent without complications.Vascular intervention is mandatory for bleeding control, revascularization and compartment decompression.
Keywords: Rupture; Aneurysm; Popliteal artery
Introdução
O aneurisma popliteu surge particularmente em homens, de idade superior a 60 anos1, com múltiplos factores de risco ateroscleróticos, nomeadamente, a hipertensão arterial e o tabagismo. É o aneurisma periférico mais frequente e pode surgir em associação com aneurismas em outra localização, nomeadamente na artéria poplíteia contra-lateral (64%)2.
Apesar de 40% serem assintomáticos, a isquémia aguda ou crónica do membro inferior por trombose ou embolização distal e a clínica de compressão de estruturas nobres do escavado popliteu, são as formas de apresentação mais comuns3. A ruptura é extremamente rara (cerca de 2%) e pode associar-se a perda de membro (em média 27% revisão de séries)3,4.
Caso clínico
Homem de 66 anos, fumador, hipertenso, com insuficiência renal crónica (estadio 4), cardiopatia isquémica e disrítmia, sob anti-coagulação em ambulatório com varfarina. Foi admitido num Hospital Distrital por quadro de instalação súbita de dor, edema e extensa equimose da coxa esquerda.
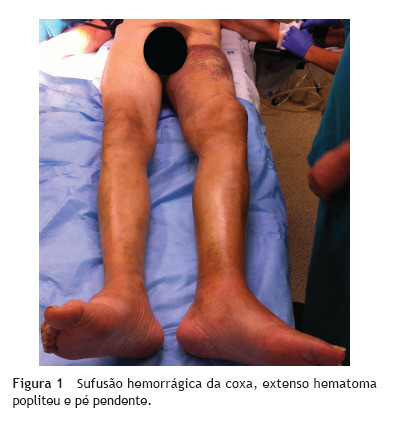
]]> Apesar de hemodinamicamente estável apresentava anemia grave (Hb 6,5 g/dL), creatinémia de 7,6 mg/dL e INR de 2,8. Permaneceu internado com o diagnóstico de hematoma espontâneo da coxa (no contexto de anti-coagulação) e agudização da função renal, sob terapêutica médica e suporte transfusional. Por agravamento sintomático do membro foi transferido ao 5º dia para o Serviço de Urgência do Centro Hospitalar Lisboa Norte para avaliação por Cirurgia Vascular.Objectivamente apresentava extensa sufusão hemorrágica, associada a volumosa massa pulsátil dolorosa no terço distal da coxa e escavado popliteu esquerdos, com parésia do pé (fig. 1). Apesar da ausência de pulsos distais, não apresentava clínica de isquémia aguda do membro, atribuindo-se o deficit neurológico do pé ao efeito compressivo do hematoma sobre o nervo ciático popliteu externo.
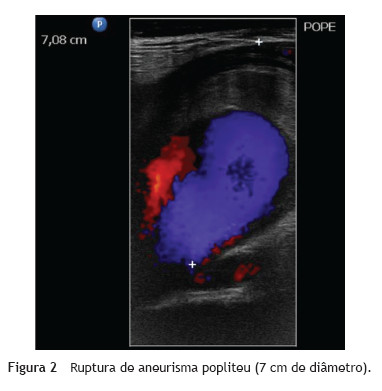
A avaliação por ecoDoppler mostrou ruptura de aneurisma popliteu supra-genicular esquerdo com 7 cm de diâmetro (fig. 2), permeabilidade da artéria popliteia distal, trifurcação e segmentos proximais das artérias tibiais. A necessidade de cirurgia urgente, a insuficiência renal crónica em estadio avançado e a possibilidade de planear a revascularização com o estudo por ecoDoppler descrito, suportaram a decisão de intervir sem outros exames complementares, nomeadamente, com contraste endovenoso, como a angioTC.
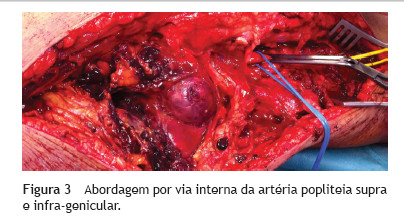
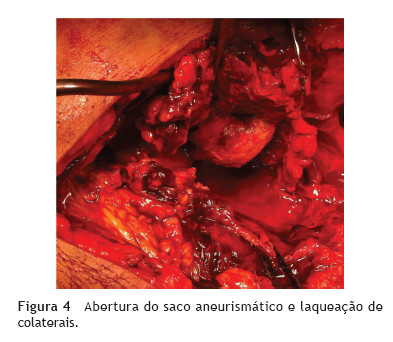
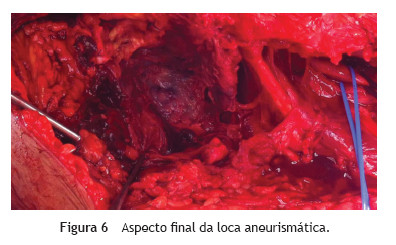
Abordou-se por via interna a artéria popliteia desde o canal de Hunter até à sua trifurcação, com secção dos músculos e tendões da face interna do joelho. Após clampagem proximal e distal, respectivamente, das artérias femoral superficial e popliteia infra-genicular (fig. 3), procedeu-se a drenagem do extenso hematoma, abertura do saco aneurismático, endoaneurismorrafia proximal (artéria femoral superficial) e distal (artéria poplíteia supra-genicular) com identificação e laqueação complementar dos ramos colaterais (figs. 4, fig. 5 e 6).
]]>
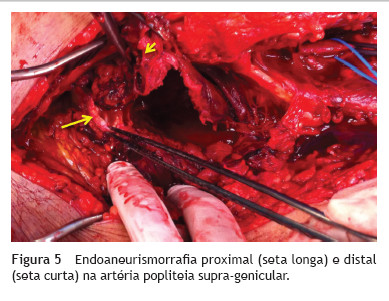
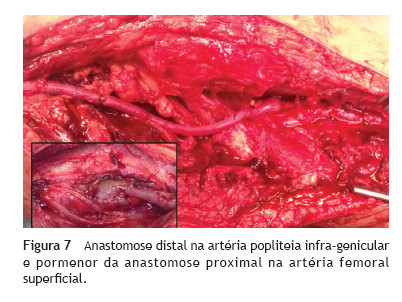
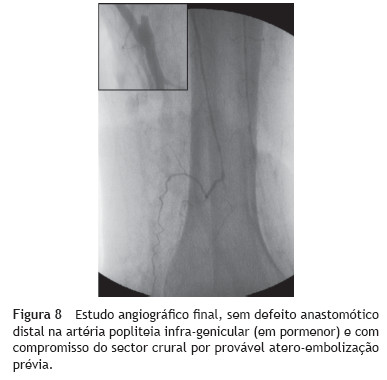
Realizou-se reconstrução vascular por bypass femoral superficial-popliteia infra-genicular com veia safena interna contra-lateral invertida com laqueação complementar da artéria popliteia infra-genicular justa-anastomótica (fig. 7). A angiografia de controlo intra-operatória mostrou exclusão aneurismática, ausência de defeitos anastomóticos e compromisso do sector crural por provável embolização distal assintomática prévia (fig. 8).
 ]]>
]]>
Durante o pós-operatório o estudo complementar mostrou aneurisma popliteu supra-genicular contra-lateral e aneurisma da aorta abdominal, respectivamente, de 1,7 e 4 cm de diâmetro.
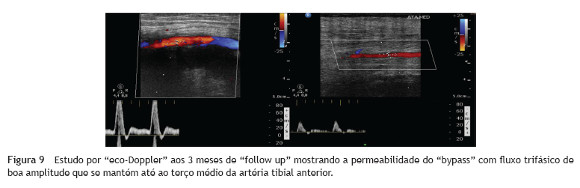
Aos três meses de follow-up o doente deambula autonomamente, apesar de deficit neurológico residual do pé esquerdo, mostrando o estudo por ecoDoppler a revascularização permeável e sem complicações (fig. 9).
Discussão
O aneurisma popliteu é o aneurisma periférico mais frequente, manifestando-se classicamente por sintomas de isquémia (aguda ou crónica) ou decorrentes do efeito compressivo de estruturas do escavado popliteu (nervosas ou venosas)2,3.
A embolização distal de conteúdo trombótico do saco aneurismático ou a sua trombose são as complicações mais conhecidas. A presença destas pode acarretar risco de perda de membro e comprometer o resultado dos procedimentos de revascularização, pelo que alguns autores defendem uma atitude de intervenção precoce electiva nos aneurismas assintomáticos2,5.
Ilig concluiu, após análise de 16 séries com 1910 aneurismas, que a ruptura é uma manifestação muito invulgar, com uma incidência estimada de 2,1% (40/1910). Apesar da incidência das complicações previamente descritas manterem-se constantes nas últimas séries, a ruptura tem tendencialmente diminuído (11% antes de 1970 e 1% depois de 1980)4. O declínio observado deve-se provavelmente ao aumento do diagnóstico e tratamento de aneurismas assintomáticos associado à generalização do estudo arterial por ecoDoppler.
O quadro clínico de ruptura depende da sua localização e dimensão. A apresentação mais comum é a de tumefacção dolorosa no escavado popliteu, associada a sufusão hemorrágica ou hematoma. O efeito compressivo do hematoma sobre a veia popliteia pode causar edema do membro e trombose venosa profunda4. A neuropatia compressiva do nervo ciático ou dos seus ramos pode resultar em parésia do pé, como apresentava o doente deste caso clínico (fig. 1)6. A formação de fístula arterio-venosa por ruptura aneurismática para a veia poplíteia está também descrita7.
]]> A ruptura pode exigir tratamento emergente, quando associada a isquémia aguda grave do membro ou a choque hipovolémico causado pela hemorragia grave. Este último é minimizado pela capacidade de contenção da hemorragia pelo compartimento músculo-tendinoso popliteu.O diagnóstico pode ser confirmado por ecoDoppler, TC, Ressonância Magnética ou angiografia convencional/ subtracção. O ecoDoppler contribui para o diagnóstico diferencial de forma célere e não invasiva. O exame de eleição provavelmente será a angioTC4, detectando a presença do aneurisma/hematoma, suas relações com as estruturas vizinhas e possibilitando, através do estudo arterial proximal ao aneurisma e do run off, o planeamento da estratégia cirúrgica. Actualmente a angiografia convencional/subtracção tem um papel mais limitado e pode contribuir para os casos em que é necessário óptima apreciação do run off para selecionar um target distal para bypass no sector crural ou nas artérias do pé, além da sua utilização intra-operatória no controlo após revascularização.
O tratamento cirúrgico mais comum é a abordagem por via interna da artéria poplíteia, laqueação proximal e distal do aneurisma e revascularização através de bypass com veia safena interna. O controlo proximal pode ser efectuado por clampagem directa ou utilização de técnica de torniquete3. O saco aneurismático deve ser aberto, permitindo a laqueação selectiva de colaterais prevenindo o back flow bleeding.
Com a utilização crescente de técnicas endovasculares no tratamento dos aneurismas popliteus electivos, têm sido descritos casos de sucesso, em doentes selecionados com ruptura e alto risco operatório, através de implantação de stents cobertos (Hemobahn/Viabahn® W. L. Gore and Associates, Flagstaff, AZ, USA)7,8.
Os resultados precoces e tardios da revascularização convencional em contexto de ruptura são pouco conhecidos, mercê da raridade desta entidade clínica, mas provavelmente serão inferiores aos obtidos no tratamento de aneurismas popliteus assintomáticos4,5.
Conclusão
A ruptura de aneurisma popliteu é uma forma de apresentação extremamente rara e pouco descrita na literatura.
Ao mimetizar diagnósticos alternativos (trombose venosa profunda, hemartrose, entre outros), é necessário um elevado índice de suspeição clínica, assumindo o ecoDoppler um papel importante na confirmação diagnóstica.
A intervenção vascular é mandatória para controlo da hemorragia, revascularização e descompressão compartimental.
]]>
Bibliografia
1. Ravn H, Bergqvist D, Bjorck M. Nationwide study of the outcome of popliteal artery aneurysms treated surgically. Br J Surg. 2007;94:970-7. [ Links ]
2. Aulivola B, Hamdan AD, Hile CN, et al. Popliteal aneurysm: a comparison outcomes in elective versus emergent repair. J Vasc Surg. 2004;39:1171-7. [ Links ]
3. Sie RB, Dawson I, van Baalen JM, et al. Ruptured popliteal artery aneurysm. An insidious complication. Eur J Vasc Endovasc Surg. 1997;13:432-8. [ Links ]
4. Illig KA, Eagleton MJ, Shortell CK, et al. Ruptured popliteal aneurysm. J Vasc Surg. 1998;27:783-7. [ Links ]
5. Kropman RH, De Vries JP, Moll FL. Surgical and endovascular treatment of atherosclerotic popliteal artery aneurysms. J Cardiovasc Surg (Torino). 2007;48:281-8. [ Links ]
6. Selvam A, Shetty K, Nirmal J, et al. Giant popliteal aneuryms presenting with foot drop. J Vasc Surg. 2006;44:882-3. [ Links ]
7. Pratesi G, Marek J, Fargion A, et al. Endovascular repair of a ruptured popliteal artery aneurysm associated with popliteal arteriovenous fistula. Eur J Vasc Endovasc Surg. 2010;40:645-8. [ Links ]
8. Bani-Hani M, Elnahas L, Graham P, et al. Endovascular management of ruptured infected popliteal aneurysm. J Vasc Surg. 2012;55:532-4. [ Links ]
]]> *Autor para correspondência:
Correio eletrónico: pmalvesmartins@hotmail.com (P. Martins).
Responsabilidades éticas
Proteção de pessoas e animais. Os autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dados. Os autores declaram ter seguido os protocolos do seu centro de trabalho acerca da publicação dos dados de pacientes.
Direito à privacidade e consentimento escrito. Os autores declaram que não aparecem dados de pacientes neste artigo.
Conflito de interesses
]]> Os autores declaram não haver conflito de interesses.
Recebido a 24 de fevereiro de 2014; Aceite a 4 de maio de 2014
]]>