Revascularização aórtica complexa
Complex aortic revascularization
Viviana Manuel*, Tony Soares, José Tiago, Pedro Martins, José Silva Nunes, Carlos Martins e José Fernandes e Fernandes
*Hospital de Santa Maria, Centro Hospitalar Lisboa, Clínica Universitária de Cirugia Vascular, Lisboa, Portugal
RESUMO
Introdução: Nos casos de doença oclusiva do sector aorto-ilíaco em que a revascularização a partir da aorta infrarrenal se encontra contraindicada, o bypass axilofemoral constitui a opção cirúrgica mais frequente, mas apresenta taxas de permeabilidade francamente inferiores. Material e métodos: É apresentada uma análise retrospetiva dos casos clínicos de 6 doentes operados, entre 2003-2014, pela mesma equipa cirúrgica. Resultados: Os 6 doentes eram do sexo masculino, a sua idade média era de 60,7 anos (57-64 anos) e apresentavam múltiplos fatores de risco para doença cardiovascular, nomeadamente HTA, tabagismo e dislipidemia.
Na altura do tratamento, 4 dos doentes manifestavam claudicação gemelar intermitente incapacitante e 2 deles apresentavam isquemia crítica. Todos os doentes apresentavam contraindicação para realização de um procedimento de revascularização a partir da aorta infrarrenal, nomeadamente abdómen hostil, infeção protésica e calcificação extensa.
]]> O tratamento cirúrgico realizado consistiu em bypass aorta-supracelíaca-bifemoral em 2 doentes e interposição aorta supracelíaca-bifemoral num doente; nos outros 3 casos, o influxo foi obtido a partir da aorta torácica descendente.O follow-up médio é de 6 anos (9-1 anos) e os enxertos encontram-se a funcionar em excelente condição em 4 dos doentes. Um dos doentes perdeu-se para o follow-up e o outro faleceu um ano após a cirurgia. Conclusão: Os procedimentos de revascularização a partir da aorta supracelíaca ou da aorta torácica descendente são uma alternativa nos casos em que a revascularização por via anatómica está contraindicada, apresentando taxas de comorbilidade e de permeabilidade a longo prazo favoráveis.
Palavras-chave: Isquemia crónica dos membros inferiores; Cirurgia convencional; Aorta supra-celíaca; Aorta torácica descendente
ABSTRACT
Introduction: In the event of aortoiliac occlusive disease when revascularization from the infra- renal aorta is contraindicated, the axillary-femoral bypass surgery is the most common option, but it shows substantially inferior patency rates. Material and methods: A retrospective analysis of six patients, submitted to surgery between 2003 and 2014, by the same surgical team, is presented. Results: All six patients were male, their average age was 60.7 years (57-64 years) and they had multiple cardiovascular disease risk factors: arterial hypertention, smoking and dyslipidemia.
At the time of the treatment, four patients had complaints of incapacitating intermitent claudication and two presented with critical limb ischaemia. All patients had contraindication to a revascularization procedure from the infrarenal aorta, particularly hostile abdomen, prosthetic infection and extensive calcification.
Surgical treatment consisted in supraceliac aorta -bifemoral bypass in two patients and supraceliac aortic -bifemoral interposition on another patient; on the other three cases the influx was obtained from the descending thoracic aorta.
The average follow-up is 6 years (9-1 years) and the grafts are functioning in excellent condition in 4 patients. One patient was lost to follow-up and the other died a year after surgery. Conclusion: atencyevascularization procedures from the supraceliac or the descending thoracic aorta are an alternative in cases in which direct revascularization is contraindicated, with favorable morbi-mortality and long-term patency rates.
Keywords: Chronic limb ischaemia; Conventional surgery; Supraceliac aorta; Descending thoracic aorta
]]>Introdução
Nos casos de doença oclusiva do setor aorto-ilíaco em que a revascularização a partir da aorta infrarrenal se encontra contraindicada, o bypass axilofemoral constitui a opção cirúrgica mais frequente. Apresenta, porém, taxas de permeabilidade francamente inferiores, não constituindo, assim, a melhor alternativa em doentes de bom risco e com elevada esperança média de vida.
Material e métodos
Foram sujeitos a revisão os processos hospitalares de 6 doentes submetidos a cirurgia de revascularização dos membros inferiores (fig. 1 e fig. 2), com inflow a partir da aorta supracelíaca ou da aorta torácica descendente, no Hospital de Santa Maria (Lisboa), entre novembro de 2003 e janeiro de 2014, pela mesma equipa cirúrgica.
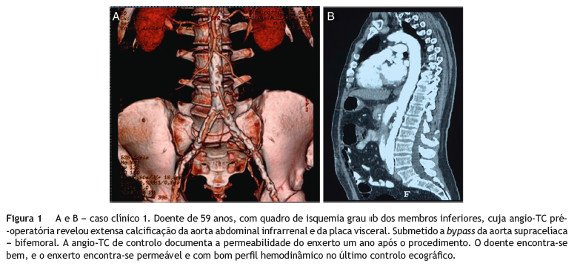
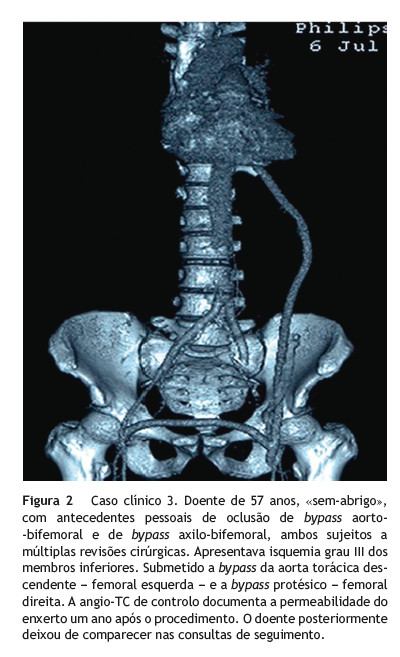
]]> Foi registada a informação referente à história clínica, evolução durante o período de internamento e seguimento em consulta externa, através da análise dos processos hospitalares e de entrevista. A idade, os fatores de risco cardiovascular, a sintomatologia apresentada previamente à cirurgia, a avaliação complementar pré-operatória, a técnica cirúrgica, a evolução intra e pós-operatória e o follow-up foram obtidos através da revisão dos processos hospitalares de internamento e de consulta. Todos os doentes foram submetidos a controlo do procedimento de revascularização efetuado, através de angiografia tomografia computadorizada (angio-TC), até um ano após a cirurgia, tendo as imagens sido também revistas.
Foi realizada uma consulta extraordinária para obter uma avaliação atualizada através da clínica e do estudo por eco-Doppler dos procedimentos de reconstrução realizados.
Resultados
Os dados demográficos, características clínicas, cirurgia de revascularização realizada e tempo de follow-up encontram-se resumidos na tabela 1.
Demografia, fatores de risco e apresentação clínica
Os 6 doentes eram do sexo masculino e, à data da cirurgia de reconstrução arterial, a média de idades dos doentes era de 60,7 anos (57-64 anos). Todos os doentes apresentavam como fatores de risco para doença cardiovascular hipertensão arterial, tabagismo e dislipidemia; nenhum dos doentes era diabético.
Na altura do tratamento, 4 dos doentes manifestavam claudicação gemelar intermitente incapacitante e 2 deles encontravam-se em isquemia crítica, apresentando um destes doentes lesão trófica infetada ao nível da perna.
Avaliação pré-operatória
Todos os doentes foram submetidos a vários exames complementares de diagnóstico, com o objetivo de avaliar de modo global o risco cirúrgico. O work-up consistiu em análises sanguíneas (hemograma com contagem de plaquetas, estudo da coagulação, creatinina, ureia, ionograma, glucose e transaminases hepáticas, bem como gasimetria arterial), eletrocardiograma (ECG), radiografia de tórax, ecocardiograma transtorácico e estudo da mecânica ventilatória. Nenhum dos doentes apresentava alterações analíticas de relevo. Os 2 doentes que apresentavam hipertensão arterial não controlada e manifestavam no ecocardiograma hipertrofia ventricular esquerda ligeira foram referenciados previamente à intervenção à cardiologia e otimizada a sua terapêutica anti-hipertensiva. Dois dos doentes que apresentavam critérios de diagnóstico de DPOC, classificação GOLD 1, foram submetidos a cinesioterapia respiratória nos 3 dias prévios à cirurgia e otimizada a terapêutica inalatória com o apoio da pneumologia.
Estudo vascular pré-operatório
]]> Todos os doentes foram sujeitos a estudo angiográfico pré-operatório, através de angio-TC ou de aortografia por punção translombar (caso clínico 2), para estudo do padrão de doença arterial e decisão do local de obtenção de inflow. O estudo pré-operatório do caso clínico 5 foi complementado por estudo angiográfico, para avaliação do padrão de circulação renal. Foi realizado estudo por eco-Doppler arterial dos vasos do pescoço, para exclusão de doença carotídea e eco-Doppler arterial dos membros inferiores em todos os casos.Técnica cirúrgica - bypass a partir da aorta torácica descendente
Após o posicionamento do doente, em decúbito dorsal e com rotação torácica de cerca de 30◦, é realizada uma incisão torácica lateral esquerda, ao nível do 7.◦ ou 8.◦ espaço intercostal, de modo a permitir o isolamento e confeção da anastomose proximal (termino-lateral) no terço distal da aorta torácica descendente, realizada sob clampagem total ou parcial da aorta. O trajeto do enxerto é retroperitoneal, atravessando o diafragma por meio de um orifício no seio costo-diafragmático posterior, estende-se no retroperitoneu, atrás do rim esquerdo, e até à região femoral esquerda. Uma incisão previamente realizada ao nível do flanco esquerdo, entre a crista ilíaca e o rebordo costal, facilita a criação do túnel retroperitoneal.
A escolha de uma prótese reta ou bifurcada depende da necessidade de revascularização de um ou de ambos os membros inferiores. O ramo direito de uma prótese bifurcada pode cruzar o espaço pré-vesical até à região femoral direita; o membro inferior direito também pode ser revascularizado por meio de um bypass femoro-femoral.
Evolução pós-operatória
Não houve intercorrências pós-operatórias de relevo em nenhum dos doentes.
Seguimento
No follow-up até abril de 2014, em média de 52,7 meses (12-108 meses), houve um caso de mortalidade, o caso clínico 4 faleceu um ano após a cirurgia, na sequência de internamento por pneumonia adquirida na comunidade. Não ocorreram casos de perda de membro ou de reintervenção cirúrgica. Um dos doentes, o caso clínico 4, perdeu-se para o follow-up um ano após a intervenção, altura em que deixou de comparecer nas consultas.
O seguimento tem sido realizado anualmente por observação clínica e controlo dos procedimentos de revascularização por eco-Doppler e tem sido efetuada angio-TC de controlo a cada 5 anos. Os 4 doentes que mantêm o seguimento em consulta encontram-se clinicamente estáveis, sem queixas de claudicação e com os enxertos permeáveis e a funcionar em excelente condição, sendo de referir oclusão, assintomática, da origem da artéria mesentérica superior e do bypass protésico-artéria mesentérica inferior detetada na angio-TC de controlo do caso clínico 6 (fig. 3).
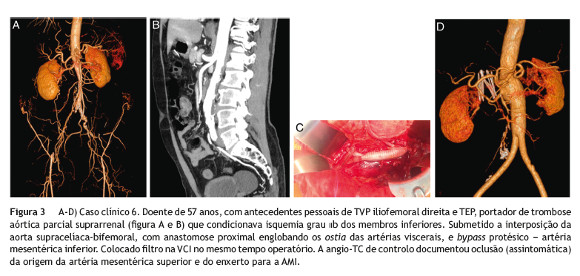 ]]>
]]>
Discussão
Uma das mais frequentes localizações de doença aterosclerótica em doentes com doença arterial obstrutiva dos membros inferiores é o setor aorto-ilíaco e o seu tratamento é mandatório para alívio dos sintomas isquémicos, mesmo em doentes com um padrão de doença multissegmentar. A cirurgia de revascularização pode ser realizada por via anatómica, por via extra-anatómica ou através de procedimentos endovasculares, ficando esta difícil decisão a cargo do cirurgião vascular, tendo em conta aspetos técnicos, o padrão de doença e o risco cirúrgico. O bypass aorto-bifemoral mantém-se como o gold standard das técnicas de revascularização deste setor, apresentando taxas de permeabilidade aos5e10 anos superiores e baixas percentagens de mortalidade (1-2% em centros com elevado volume)1.
Introduzido nos anos 1960, o bypass axilofemoral apresenta uma alternativa extra-anatómica à revascularização do setor aorto-ilíaco, com um papel amplamente reconhecido em doentes com patologia concomitante ou em casos particulares1. Esta opção apresenta uma menor mortalidade (1,7 e 16%)2 associada, mas à custa de taxas de permeabilidade a médio e longo prazo francamente inferiores2,3 (30-75% aos 5 anos)4, devendo ser reservada para doentes com elevado risco cirúrgico e em risco iminente de perda de membro3. Este procedimento apresenta menor performance hemodinâmica do bypass axilo-bifemoral, em comparação com o bypass aorto-bifemoral2,3. De facto, de acordo com Schneider et al., o índice tornozelo-braço (ITB) expectável, se o outflow não tiver qualquer alteração,éde 0,67 após bypass axilo-bifemoral em comparação com 1,04 após bypass aorto-bifemoral2.
O papel do bypass a partir da aorta torácica descendente como procedimento de revascularização secundário, em casos de oclusão de enxerto aorto-bifemoral, já se encontra bem estabelecido5, bem como a sua utilização em casos de falência, secundária a infeção ou a trombose, de bypass axilo-bifemoral, dadas as baixas taxas de permeabilidade obtidas após revisão (32% ao fim de um ano da revisão cirúrgica)4. Coloca-se, então, a questão de qual será a melhor opção de revascularização dos membros inferiores em doentes de bom risco cirúrgico e com situações clínicas singulares, nomeadamente em casos de extensa calcificação ou trombose justarrenal, que torna a confeção de uma anastomose a esse nível impraticável, de malformações renais ou de abdómen hostil, secundário a intervenções, radioterapia ou sépsis abdominal prévia6,7.
A aorta supracelíaca constitui uma porção relativamente poupada de doença aterosclerótica e a sua abordagem não apresenta uma complexidade cirúrgica superior à da aorta torácica descendente8,9. Dispensa os riscos inerentes a uma toracotomia e as alterações metabólicas e hemodinâmicas associadas à clampagem da aorta torácica descendente; contudo, o cirurgião terá de lidar com as consequências de uma clampagem supracelíaca e com os inconvenientes de realização de uma anastomose num campo operatório limitado8, sendo apontado também que a tunelização retroperitoneal do enxerto é mais fácil que nos casos de obtenção de inflow a partir da aorta torácica descendente10. Segundo a série de Cormier et al., de 51 doentes submetidos a revascularização dos membros inferiores a partir da aorta supracelíaca, a mortalidade perioperatória é de 2%, apresentando os enxertos taxas de permeabilidade primária de 83%, de permeabilidade secundária de 88%11.
Vários aspetos positivos estão associados, contudo, à escolha da aorta torácica descendente como local de obtenção de inflow. No caso de falência de bypass aorto-bifemoral prévio, a revascularização a partir da aorta torácica descendente é mais facilmente executável que um bypass a partir da aorta supracelíaca ou uma reintervenção ao nível da aorta abdominal infrarrenal12. A localização retroperitoneal do enxerto evita o contacto com condições abdominais desfavoráveis e a anastomose proximal ao nível da aorta torácica descendente elimina o potencial de desenvolvimento de fístulas aorto-entéricas5. Para além do mais, poucas complicações a longo prazo estão descritas na literatura, nomeadamente um caso de falso aneurisma anastomótico, um caso de falência renal por extensão de trombose aórtica à área suprarrenal e um caso de reinfeção do bypass12. A construção de um enxerto aorta torácica descendente poplítea supragenicular , em casos de impossibilidade de realização da anastomose distal do enxerto ao nível inguinal, está previamente descrita em 2 trabalhos publicados: um caso subsequente a infeção protésica13 e outro caso por fibrose inguinal extensa decorrente de múltiplos procedimentos de revascularização prévios14.
Quanto ao risco de mortalidade perioperatória, esta é de 5,1% em todos os casos descritos na literatura12. Uma meta-análise de 146 doentes descreve taxas de permeabilidade primária de 73%, de permeabilidade secundária de 84% e de sobrevivência de 68% aos 5 anos15, resultados semelhantes aos de uma série mais recente (permeabilidade primária de 72,7% e secundária de 85,6% aos 5 anos)12. A trombose dos enxertos é muito mais frequente em contexto de reintervenção, quer por trombose quer por infeção do enxerto prévio. De facto, na série de todos os casos de trombose tardia dos enxertos ocorreram em doentes submetidos a reintervenção; o mesmo se passa com todos os casos de perda de membro durante o follow-up12. No entanto, na série de Passman et al., não houve diferença estatisticamente significativa na taxa de permeabilidade aos 5 anos entre os casos de revascularização primária ou secundária, tendo-se revelado uma tendência de maior permeabilidade a médio e longo prazo nos doentes operados por queixas de claudicação dos membros inferiores (92%), em oposição aos operados em contexto de isquemia crítica (69%)5.
Conclusão
]]> Os procedimentos de revascularização a partir da aorta supracelíaca ou da aorta torácica descendente são uma alternativa nos casos em que a revascularização por via anatómica está contraindicada, apresentando taxas de comorbilidade e de permeabilidade a longo prazo favoráveis. Não devem ser aceites os resultados claramente inferiores de permeabilidade do bypass axilo-bifemoral em doentes com contraindicação para realização de revascularização com inflow a partir da aorta abdominal infrarrenal, a menos que o risco clínico e anestésico do doente seja proibitivo3.
Bibliografia
1. Brewster DC. Current controversies in the management of aortoiliac occlusive disease. J Vasc Surg. 1997;25:365-79. [ Links ]
2. Schneider JR, McDaniel MD, Walsh DB, et al. Axillofemoral bypass: Outcome and hemodynamic results in high-risk patients. J Vasc Surg. 1992;15:952-62, discussion 962-3. [ Links ]
3. Rutherford RB, Patt A, Pearce WH. Extra-anatomic bypass: A closer view. J Vasc Surg. 1987;6:437-46. [ Links ]
4. Marston WA, Risley GL, Criado E, et al. Management of failed and infected axillofemoral grafts. J Vasc Surg. 1994;20:357-65. [ Links ]
5. Passman MA, Farber MA, Criado E, et al. Descending thoracic aorta to iliofemoral artery bypass grafting: A role for primary revascularization for aortoiliac occlusive disease? J Vasc Surg. 1999;29:249-58. [ Links ]
6. Martins C, Rosa A, Evangelista A, et al. Revascularização dos membros inferiores a partir da aorta torácica descendente. Rev Port Cir Cardiotorac Vasc. 2004;11:91-6. [ Links ]
7. Martins C, Moura C, Almeida P, et al. Trombose da aorta terminal em doente portador de rim único fundido e localização pélvica (em panqueca). Primeiro caso da literatura. Rev Port Cir Cardiotorac Vasc. 2006;13:47-51. [ Links ]
8. Da Gama AD, Hilário C, Macedo M, et al. Procedimentos invulgares utilizados na cirurgia de reconstrução e/ou revascularização da aorta. Acta Med Port. 1992;5:187-93. [ Links ]
9. Barral X, Youvarlakis P, Boissier C, et al. Supraceliac aorta-to-lower extremity arterial bypass. Ann Vasc Surg. 1986;1:30-5. [ Links ]
10. Mills JL, Fujitani RM, Taylor SM. The retroperitoneal, left flank approach to the supraceliac aorta for difficult and repeat aortic reconstructions. Am J Surg. 1991;162:638-42. [ Links ]
11. Cormier JM, Marzelle J, Albrand JJ, et al. Lower-limb revascularization from the supracoeliac aorta through a transcrural approach. Cardiovasc Surg. 1993;1:44-7. [ Links ]
12. Magnan PE, Ede B, Marchetti AA, et al. Results of lower limb revascularization from the descending thoracic aorta. Ann Vasc Surg. 2000;14:567-76. [ Links ]
13. Wolf YG, Sasson T, Wolf DG, et al. Thoracic aorta transobturator bipopliteal bypass as eventual durable reconstruction after removal of an infected aortofemoral graft. J Vasc Surg. 1997;26:693-6. [ Links ]
14. Jayaraj A, Starnes BW, Tran NT, et al. Thoracic aorta to popliteal artery bypass for bilateral lower-extremity critical limb ischemia. Ann Vasc Surg. 2012;26:858, e11-4. [ Links ]
15. Criado E, Keagy BA. Use of the descending thoracic aorta as an inflow source in aortoiliac reconstruction: Indications and long-term results. Ann Vasc Surg. 1994;8:38-47. [ Links ]
Responsabilidades éticas
Proteção de pessoas e animais. Os autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dados. Os autores declaram que não aparecem dados de pacientes neste artigo
Direito à privacidade e consentimento escrito. Os auto-res declaram que não aparecem dados de pacientes neste artigo.
Conflito de interesses
Os autores declaram não haver conflito de interesses.
]]>Correio eletrónico: viv_manuel@hotmail.com (V. Manuel).
Recebido a 6 de dezembro de 2015;
Aceite a 13 de abril de 2016
Disponível na Internet a 15 de setembro de 2016
]]>