Colite isquémica como marcador precoce de isquemia mesentérica aguda
Colonic ischemia as an early marker of acute mesenteric ischemia
Andreia Coelho1,2 , Miguel Lobo1, Jaime Rod rigues1, Ricardo Gouveia1, Jacinta Campos1,2, Rita Augusto1,2, Nuno Coelho1,2, Ana Carolina Semião1, Alexandra Canedo1,2
1 Angiology ond Vascular Surgery Department; Centro Hospitalar Vila Nova de Gaia e Espinho
2 Faculdade de Medicina da Universidade do Porto
Endereço para correspondência | Dirección para correspondencia | Correspondence
RESUMO
Introdução: A Isquemia Mesentérica Aguda (IMA) e Colite Isquémica (CI) são duas entidades clínicas indissociáveis que podem aparecer no mesmo doente, simultaneamente ou em períodos temporais distintos. No entanto, a maioria dos doentes com CI não apresentam causa vascular obstrutiva major identificável, por oposição à IMA.
]]> Segundo o American College of Gastroenterology (ACG), a exclusão de IMA por angio-tomografia computorizada deve ser realizada em todos os doentes com critérios de CI severa.Este estudo teve como objetivos determinar se existe uma associação entre a gravidade da CI e a presença de IMA e identificar preditores de IMA na CI severa.
Métodos: Foram selecionados todos os doentes admitidos com o diagnóstico de CI, no período de 2010 a 2014.
Resultados: Durante o período estudado foram selecionados 241 doentes, 213 com CI isolada e 28 com CI+IMA.
A gravidade da CI foi estratificada de acordo com os critérios do ACG, não se identificando casos de IMA concomitante na CI ligeira, enquanto 1,5% dos doentes com CI moderada e 56,8% dos doentes com CI severa apresentaram IMA concomitante.
O grupo CI severa foi comparado com o grupo IMA+CI severa. A presença de hematoquézias foi mais frequente no grupo CI isolada (p<0,001), enquanto obstipação foi mais comum no grupo IMA+CI (p=0,021). À admissão, o valor de hemoglobina e de lactatos foram mais elevados no grupo IMA+CI (13,8±1,9 Vs 11,4±2,2; p<0,001 e 7,6±4,6 Vs 2,4±1,3; p=0,001, respetivamente). Fibrilação auricular, doença coronária e CI do colon direito foram mais prevalentes no grupo IMA+CI (p<0,05). Outros achados clínicos foram avaliados, sem diferenças significativas entre os grupos.
Conclusões: A identificação de associação entre CI e IMA incentiva a investigação de uma causa vascular oclusiva major na CI severa. Os nossos resultados, baseados na análise de 241 doentes, vêm suportar a recomendação do ACG para a realização de Angio-tomografia computorizada em todos os doentes com CI severa. Elevação de lactatos, CI isolada ao colon direito, fibrilação auricular e doença coronária são fatores preditores de IMA em doentes com CI severa neste estudo.
Palavras-chave: Isquemia mesentérica aguda; Colite isquémica; Diagnóstico precoce
ABSTRACT
]]> lntroduction: Acute mesenteric ischemia (AMI) and colonic ischemia (CI) may be quite intricate and appear in the same patient simultaneously or in different time frames. However, in the majority of patients with CI a specific occlusive vascular lesion cannot be identified, as opposed to AMI.According to the American College of Gastroenterology (ACG), CT angiography should be performed in all patients with severe CI in order to exclude AMI.
The main purposes of this study were to stratify CI severity to determine if there was an association with the presence of AMI, and to identify determinants of AMI in severe CI.
Methods: The clinical data of all patients admitted with the diagnosis of CI from 2010 to 2014 were retrospectively reviewed.
Results: A total of 241 patients were included, 213 with isolated CI and 28 with CI+AMI. CI was stratified according to ACG severity classification. No cases of concomitant AMI were found in mild CI, 1.5% of patients with moderate CI and 56.8% of patients with severe CI had simultaneously AMI.
The severe isolated CI was compared with the severe CI+AMI group. Hematochezia was found more frequently in isolated CI (p<0.001) whereas constipation and isolated right CI were more common in the CI+AMI group (p=0,021). At admission haemoglobin level was significantly higher in the CI+AMI (13.8±1.9 Vs 11.4±2.2; p<0.001) as was lactate level (7.6±4.6 Vs 2.4±1.3; p=0.001). Atrial fibrillation, coronary disease and isolated right colon ischemia were more common in the CI+AMI group (p<0.05). Other clinical findings were evaluated with no significant difference between groups.
Conclusions: The knowledge of an association between CI and AMI prompts to look for underlying occlusive disease in patients with severe CI. Our results based on the analysis of 241 patients with CI support the ACG recommendation for CT angiography in all patients with severe CI. Elevated lactate level, right isolated CI, atrial fibrillation and coronary disease are predictors of AMI in patients with severe CI in this study.
Keywords: Acute mesenteric ischemia; Colon ischemia; Early diagnosis
Introdução
]]> A patologia isquémica intestinal aguda é uma entidade clínica heterogénea que engloba a isquemia mesentérica aguda (IMA) e a colite isquémica (CI). Por definição, IMA refere-se a patologia isquémica aguda do jejuno e íleo enquanto que CI se refere a patologia isquémica do cólon, independentemente da etiologia.Estas duas patologias (IMA e CI) são frequentemente apresentadas como entidades distintas, uma vez que geralmente têm apresentações clínicas díspares. A CI é a manifestação mais frequente de patologia isquémica intestinal, sendo geralmente auto-limitada e tratada de forma conservadora, por oposição à IMA, uma forma mais rara e agressiva da doença, com uma taxa de mortalidade próxima de 100% na ausência de tratamento dirigido. No entanto, a CI e IMA partilham entre si fatores de risco e mecanismos etiológicos.((1))
A CI e IMA apresentam os seguintes fatores de risco em comum: hipertensão arterial, diabetes mellitus, doença coronária, dislipidemia, doença pulmonar obstrutiva crónica, insuficiência cardíaca congestiva, fibrilação auricular, doença arterial periférica, doença renal e presença de trombofilia.(2-8) De facto, apesar de a CI e IMA não serem apresentadas frequentemente como consequências major de doença aterosclerótica, 41% dos doentes com patologia isquémica intestinal têm doença aterosclerótica em 2 ou 3 territórios vasculares.(9)
A CI e IMA podem resultar de alterações da circulação sistémica ou de alterações anatómicas ou funcionais locais vasculares mesentéricas. Os mecanismos etiológicos podem assim ser classificados em causa obstrutiva arterial major (embolia ou trombose), causa obstrutiva venosa major e causas não obstrutivas que incluem mecanismos de hipoperfusão sistémica, doença microvascular e fenómenos de vasospasmo.(10,11)
O cólon é particularmente vulnerável a fenómenos isquémicos, uma vez que recebe menos fluxo sanguíneo, com um plexo microvascular menos desenvolvido para uma maior espessura de parede que a nível do jejuno-íleo.(12) Assim, na prática clínica, a grande maioria dos casos de CI têm um mecanismo não obstrutivo e idiopático, provavelmente como resultado de doença microvascular (doença tipo I).(13) Por este motivo, a realização de estudos de imagem dedicados à anatomia vascular major não estão indicados na grande maioria dos doentes com suspeita ou diagnóstico confirmado de CI.(14)
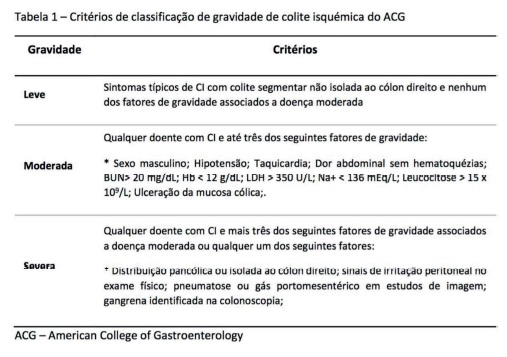
A classificação de gravidade da colite isquémica do American College of Gastroenterology (ACG), permite estratificar os doentes em doença ligeira, moderada e severa, com implicações no tratamento e prognóstico. (Tabela 1) Segundo recomendações do ACG, doentes com CI classificada como severa têm indicação para realização de Angio-Tomografia Computorizada (Angio-TC), quer pela dificuldade em estabelecer um diagnóstico diferencial entre IMA e CI nesta população, quer pela possibilidade de um episódio de CI ser um preditor de IMA iminente.(14,1)
A colite isquémica isolada ao cólon direito é um subtipo de colite isquémica severa que tem merecido destaque no que concerne à avaliação da associação entre CI e IMA. Existem estudos na literatura que postulam que CI do colon direito está associada a IMA ou aumenta o risco iminente de IMA. ]]>
De facto, a CI do colon direito apresenta pior prognóstico que os restantes doentes com CI severa, com necessidade frequente de tratamento cirúrgico (54,9% dos casos). A apresentação clínica também é distinta dos restantes padrões de CI, com dor abdominal como sintoma predominante e prevalência inferior (25-46%) de hematoquézias. De salientar que a vascularização do cego, cólon ascendente, ângulo esplénico e parte do cólon transverso é comum com o restante jejuno e íleo, sendo dependente da artéria mesentérica superior, apesar de existir uma extensa rede de colateralização.(1,15,16)Atualmente admite-se que CI e IMA são duas categorias indissociáveis e que podem aparecer no mesmo doente quer simultaneamente quer em períodos temporais distintos.(1) Um dos grandes limitantes do sucesso terapêutico da IMA é o quase invariável atraso diagnóstico fruto da falta de especificidade do quadro clínico. Assim, a identificação de marcadores de doença precoce ou iminente é fulcral para diminuir a taxa de mortalidade associada a esta patologia.(17)
Este estudo teve dois objetivos principais, em primeiro lugar estratificar doentes com CI de acordo com a classificação de gravidade do ACG e determinar se existe uma associação entre gravidade da CI e a presença de IMA. Em segundo lugar, pretendeu-se comparar doentes com CI severa, com e sem IMA concomitante, e identificar determinantes da presença de IMA em doentes com CI severa.
Métodos
Considerando a International Classification of Diseases - nona revisão, foram identificados retrospetivamente todos os doentes do Centro Hospitalar de Vila Nova de Gaia/Espinho com o diagnóstico de CI, durante o período de Janeiro de 2010 a Dezembro 2014. Um total de 342 foram inicialmente selecionados, com base nos códigos de diagnóstico 557.0, 557.1, 557.9, 444.9 e 444.89 da classificação ICD-9.
Deste grupo de doentes, a confirmação do diagnóstico de CI foi realizado com recurso à Classificação Modificada de Brandt e Boley selecionando-se apenas os doentes com critérios definitivos de CI, incluindo quadro clínico, colonoscopia e exame anatomopatológico do cólon consistentes com CI.(2) No caso de doentes com quadro clínico de abdómen agudo em que a realização de colonoscopia está contraindicada, o diagnóstico foi estabelecido intraoperatoriamente durante a laparotomia exploradora que foi precedida ou não, de realização de AngioTC. Do total inicial de 342 doentes selecionados, 101 foram excluídos por ausência de evidência suficiente para suportar o diagnóstico de CI. (Figura 1)
A estratificação da CI em ligeira, moderada e severa foi realizada segundo a classificação de gravidade do American College of Gastroenterology. ((Tabela 1)(14)
]]> O diagnóstico de IMA concomitante foi estabelecido através da realização de Angio-Tomografia Computorizada ou intraoperatoriamente.Procedeu-se à analise retrospetiva dos dados clínicos dos doentes incluídos com base nos processos clínicos em papel e no sistema informático hospitalar. Variáveis categóricas foram apresentadas como frequências e percentagens. Variáveis contínuas com distribuição normal foram apresentadas como médias e desvios padrão. Todos os valores p são bicaudados, com um valor menor ou igual a 0,05 a indicar significância estatística. A análise estatística foi realizada com recurso ao SPSS versão 22.0. Variáveis categóricas foram comparadas com o uso do teste de Qui-Quadrado. O teste de Levene foi usado para avaliar a igualdade de variância entre dois grupos de variáveis contínuas, sendo que para um valor de p >0,05 foi assumido que a diferença de variância entre dois grupos era improvável que se devesse a um fator aleatório. As variáveis contínuas foram avaliadas relativamente à normalidade usando o teste de Shapiro-Wilk. As variáveis contínuas com distribuição normal foram comparadas com recurso ao teste T de amostras independentes. Não se identificaram variáveis com distribuição não normal. O teste de Kaplan-Meier foi usado para estimar e comparar sobrevivência em função do tempo. Um modelo de regressão logística multivariada binária foi aplicado para a identificação de fatores preditores independentes de IMA, após realização de análise univariada.
Resultados
Durante o período estudado foram selecionados 241 doentes com CI definitiva, 213 (88%) com CI isolada e 28 (12%) com CI e IMA concomitante (CI+IMA). Todos os doentes integrados neste estudo (n=241) foram classificados de acordo com a escala de gravidade de CI ((Tabela 2), tendo-se identificado 50 casos de CI ligeira (20,7%), 140 casos de CI moderada (58,1%) e 51 casos de CI severa (21,2%).
Como já referido, o diagnóstico de IMA for baseado nos achados do AngioTC ou na realização de laparotomia exploradora. Todos os doentes com diagnóstico de CI + IMA foram submetidos a realização de AngioTC (n=28; 100%), enquanto 12 doentes foram também submetidos a laparotomia exploradora (42.9%). Nos subgrupos de CI isolada, realizou-se AngioTC em 0% dos doentes com CI leve (n=0), 2.2% dos doentes com CI moderada (n=3) e 60% dos doentes com CI grave (n=25).
Comparou-se também a gravidade da colite isquémica entre os grupos CI e CI+IMA, tendo-se identificado diferenças estatisticamente significativas com o grupo CI+IMA a apresentar uma classificação de gravidade superior, nomeadamente 92,9% dos doentes a apresentar colite isquémica severa, por oposição a 11,7% no grupo CI isolada (p=0,0006) (Tabela 2).
A análise da classificação de gravidade da colite isquémica permite também constatar que considerando o grupo de doentes com CI severa (n=51), 26 doentes (51%) apresentavam IMA concomitante. (Figura 1)
]]> Selecionaram-se todos os doentes com CI severa (n=51), incluindo 25 doentes com CI severa isolada e 26 doentes com CI severa e IMA concomitante e comparou-se ambos os grupos.Relativamente à idade e distribuição de género, não se identificaram diferenças estatisticamente significativas entre os grupos CI severa isolada e CI severa+ IMA. (Tabela 3). Quando se comparou a prevalência de fatores de risco cardiovasculares, identificou-se uma diferença estatisticamente significativa com maior prevalência no grupo CI severa + IMA de fibrilação auricular (2/25 (8%) Vs 10/26 (38,5%); p=0,01) e de doença cardíaca isquémica (4/25 (16%) Vs 11/26 (42,3%); p=0,04). Não se encontraram diferenças estatisticamente significativas nos restantes fatores de risco cardiovasculares estudados. (Tabela 3)
Relativamente a sintomas à admissão no serviço de urgência, constatou-se que a dor abdominal foi o sintoma mais frequente à admissão em ambos os grupos (80% e 80,8%), seguido de náuseas, vómitos e diarreia. Sinais de irritação peritoneal, febre, taquicardia e quadro de choque foram raros à admissão em ambos os grupos. Constatou-se uma diferença estatisticamente significativa na presença de obstipação à admissão, mais prevalente no grupo CI severa + IMA (5/26 (19,2%) Vs 0; p=0,021) e na presença de hematoquézias à admissão, mais prevalente no grupo CI severa isolada (16/25 (64%) Vs 1/26 (3,8%); p<0,001). (Tabela 4)
Os dados relativos a estudo analítico e gasimetria arterial à admissão no serviço de urgência foram analisados (Tabela 5). Constatou-se uma diferença estatisticamente significativa entre os grupos no que concerne ao valor de hemoglobina, com níveis mais elevados no grupo CI severa + IMA (13,8 ± 1,9 Vs 11,4 ± 2,2; p= 0,0001). O doseamento de lactatos foi também significativamente diferente entre os 2 grupos, com valores mais elevados no grupo CI severa + IMA (7,6 ± 4,6 Vs 2,4 ± 1,3; p=0.001).
]]>
Os grupos CI severa isolada e CI severa + IMA foram avaliados para a presença de CI do colon direito, tendo-se verificado a presença de CI do colon direito em 18/26 (69,2%) dos doentes com CI severa + IMA por oposição a 2/25 (8%) dos doentes com CI severa isolada (p<0,001).
Um modelo de regressão multivariada logística binária foi aplicado, usando preditores de IMA em doentes com CI severa identificados neste estudo como estatisticamente significativos através de análise univariada, nomeadamente obstipação à admissão, hematoquézias à admissão, doseamento de lactatos à admissão, doseamento de hemoglobina à admissão, presença de CI do colon direito, antecedentes de doença cardíaca isquémica e de fibrilação auricular. Constatou-se que o doseamento de lactatos à admissão é um preditor independente de IMA em doente com CI grave (p=0.041). (Tabela 6)
Relativamente à etiologia, os grupos CI severa isolada e CI severa + IMA foram comparados, tendo-se demonstrado diferenças estatisticamente significativas entre os grupos (Tabela 7).
]]>De facto, a etiologia mais frequente no grupo CI severa isolada foi idiopático (72% Vs 3,8% no grupo CI severa + IMA; p<0,0001). No grupo CI severa + IMA, as etiologias mais frequentes foram a embolia e trombose arterial (42,3% e 30,8% respetivamente Vs 12 % em ambos os grupos na CI severa isolada; p<0,0001). Isquemia não oclusiva por hipoperfusão, sobretudo em contexto de doente crítico foi a causa de 19,2% dos casos de CI severa + IMA por oposição a 4% na CI severa isolada (p<0,001). Na Tabela 8 apresenta-se a localização da doença, sendo o vaso major mais atingido a artéria mesentérica superior (53,8% dos doentes com CI severa + IMA e 8% dos doentes com CI severa isolada; p<0,001). Não se identificou vasos minor ou major atingidos em 76% dos doentes com CI severa isolada por oposição a 19,2% dos doentes com CI severa + IMA (p<0,001).
A duração de internamento foi de 13 ± 12 dias no grupo de CI severa isolada e 7 ± 13 dias no grupo de CI severa + IMA, sem diferenças estatisticamente significativas entre os 2 grupos.
A taxa de mortalidade intra-hospitalar atingiu 16,0% no grupo de CI severa isolada por oposição a 77,8% no grupo de CI severa + IMA sendo esta diferença estatisticamente significativa (p<0,0001). (Gráfico 1)
Discussão
]]> A CI é uma entidade clínica com um padrão de apresentação clínica muito variável, pelo que a sua estratificação em classes de gravidade tem implicações importantes no tratamento e prognóstico do doente. De facto, doentes classificados como CI severa têm maior probabilidade de apresentar doença vascular obstrutiva major como mecanismo etiológico e, por conseguinte, têm maior probabilidade de apresentarem IMA concomitante. Neste estudo, não foi possível avaliar a presença de doença vascular obstrutiva major nos doentes com CI ligeira e moderada, uma vez que na maioria destes doentes o diagnóstico é feito por colonoscopia, não se realizando estudos de imagem. No grupo CI severa, constatou-se que 49% dos doentes (n=25) apresentaram atingimento arterial major (24% no grupo CI severa isolada Vs 73,1% no grupo CI severa + IMA, p<0,01). Também se constatou efetivamente um crescendo estatisticamente significativo da presença de IMA consoante a gravidade crescente da CI (p=0,0006).Existem também diferenças na apresentação clínica a salientar. De facto a colite isquémica isolada ao colon direito bem como a isquemia mesentérica aguda têm uma associação significativamente inferior com a presença de hematoquézias quando comparado com CI isolada, sobreponível com o já descrito na literatura. Isto deve-se provavelmente ao atingimento mais marcado a nível da camada mucosa e submucosa neste último grupo, por oposição a um atingimento transmural no primeiro. Esta maior destruição da camada mais superficial do trato intestinal também explica a ausência de obstipação no último grupo.(1,5)
Estes dados vêm suportar recomendações do American College of Gastroenterology para a realização de Angio-TC em todos os doentes com CI classificada como severa, com o objetivo de estabelecer um diagnóstico mais precoce de IMA e assim melhorar o outcome destes doentes.
A comparação do outcome de doentes com CI severa constatou uma maior taxa de mortalidade intra-hospitalar no grupo de doentes que apresentaram IMA concomitante à CI severa (taxa de mortalidade 77,8% Vs 16,7% (p=0,0001). Os dados existentes na literatura relativos à comparação destes dois grupos de doentes é muito limitada, mas um estudo recente publicado com uma série de 445 doentes, concluiu que 8% dos doentes com CI definitiva ou provável apresentavam envolvimento do intestino delgado, com um aumento da taxa de mortalidade em análise multivariada (p<0,001)(18)
Este trabalho pretendeu também comparar os doentes com CI classificada como severa com e sem IMA concomitante, com o objetivo de estabelecer fatores preditivos da presença de IMA. Identificou-se o nível de hemoglobina e de lactatos elevados à admissão, padrão de apresentação com colite isquémica do cólon direito e a presença de doença coronária e fibrilação auricular como fatores associados à presença de IMA em doentes com CI severa em análise univariada.
A regressão multivariada logística binária permitiu identificar o doseamento elevado de lactatos como um fator preditor independente de IMA em doentes com CI severa.
Os dados na literatura relativos a uma associação entre CI e IMA são escassos, no entanto, a publicação em 2015 de recomendações do American College for Gastroenterology bem como de estudos prospetivos sobre o tema, alerta para a necessidade de uma abordagem global e multidisciplinar centrada no doente com o objetivo final de diminuir a mortalidade por IMA. São, no entanto, necessários mais estudos prospetivos para suportar futuras recomendações para diagnóstico precoce de IMA em doentes com CI e assim aumentar a taxa de sucesso terapêutico.(14)
Existem algumas limitações a apontar a este estudo, nomeadamente a sua natureza retrospetiva, a inclusão de um número relativamente baixo de doentes, a ausência de dados relativos a d-dímeros (um marcador laboratorial precoce para o diagnóstico e exclusão de isquemia mesentérica aguda)(18), bem como o o viés introduzido pelo facto diagnóstico de isquemia mesentérica concomitante só ter estabelecido nos doentes que realizaram angioTC ou que foram intervencionados cirurgicamente.
REFERÊNCIAS
]]> 1. Features and Outcomes of Patients With Ischemia Isolated to the Right Side of the Colon When Accompanied or Followed by Acute Mesenteric Ischemia. Feuerstadt, P; Aroniadis, O; Brandt, LJ; Clin Gastroenterol Hepatol; 2015; 13(11):1962-8.2. Anatomic patterns, patient characteristics, and clinical outcomes in ischemic colitis: a study of 313 cases supported by histology. Brandt, LJ; Feuerstadt, P; Blaszka,M; Am J Gastroenterol; 2010; 105(10):2245-52; [ Links ]
3. Epidemiology, clinical features, high risk factors, and outcome of acute large bowel ischemia. Longstreth, GF: Yao, JF; Clin Gastroenterol Hepatool; 2009 Oct;7(10):1075-80.e1-2; [ Links ]
4. A population-based study of incidence, risk factors, clinical spectrum, and outcomes of ischemic colitis. Yadav, S; Dave,M; Edakkanambeth, V; et.al. Clin Gastroenterol Hepatol. 2015 Apr;13(4):731-8.e1-6; [ Links ]
5. Clinical patterns and outcomes of ischaemic colitis: results of the working group for the study of ischamic colitis in Spain. Montoro, MA; Brandt,LJ; Santolaria,S; et.al. Scand J Gastroenterol. 2011 Feb;46(2):236-46. [ Links ]
6. Ischemic colitis: risk factors for eventual surgery. Paterno, F; McGillicuddy EA; Schuster KM; et.al. Am J Surg. [ Links ]
7. Risk factors associated with the developmentof ischemic colitis. Fernandez, C; Núñez, L; González, E; et.al. World J Gastroenterol. 2010 Nov;200(5):646-50. [ Links ]
8. Epidemiology, risk and prognostic factors in mesenteric venous thrombosis. Acosta, S; Alhadad A, Svensson P; et.al. Br J Surg. 2008 Oct;95(10):1245-51. [ Links ]
9. A population-based study of incidence, risk factors, clinical spectrum, and outcomes of ischemic colitis. Yadav, S; Dave,M; Edakkanambeth, V; et.al. Clin Gastroenterol Hepatol. 2015 Apr;13(4):731-8.e1-6; [ Links ]
10. Acute intestinal ischaemia. Lock, G. Best Pract Res Clin Gastroenterol. 2001 Feb;15(1):83-98. [ Links ]
11. AGA technical review on intestinal ischemia. Brandt, LJ; Boley, SJ; Gastroenterology. 2000 May;118(5):954-68. [ Links ]
12. Colonic ischemia. Greewald, DA; Brandt, LJ; J Clin Gastroenterol. 1998 Sep;27(2):122-8. [ Links ]
13. Cecal necrosis: infrequent variant os ischemic colitis. Report of five cases. Scheler, JG; Hudlin, MM; Dis Colon Rectum. 2000 May;43(5):708-12. [ Links ]
14. ACG Clinical Guideline: Epidemiology, Risk Factors, Patterns of Presentation, Diagnosis, and Management of Colon Ischemia (CI). Brandt, LJ; Feuerstadt, P; Longstreth, GF; et.al. Am J Gastroenterol. 2015 Jan;110(1):18-44; [ Links ]
15. Right colonic involvement is associated with severe forms of ischemic colitis and occurs frequently in patients with chronic renal failure requiring hemodialysis. Flobert, C. Cellier, C; Berger,A; et.al. Am J Gastroenterol. 2000 Jan;95(1):195-8. [ Links ]
16. Epidemiology, clinical features, high-risk factors and outcome of acute large bowel ischemia. Longstreth, G; Yao, JF; Clin Gastroenterol Hepatol. 2009 Oct;7(10):1075-80 [ Links ]
17. ESTES guidelines: acute mesenteric ischaemia. Tilsed, JVT; Casamassima, A; Kurihara,H; et.al. Eur J Trauma Emerg Surg. 2016 Apr;42(2):253-70. [ Links ]
18. Editor's Choice - Management of the Diseases of Mesenteric Arteries and Veins: Clinical Practice Guidelines of the European Society of Vascular Surgery (ESVS). Bjorck M, Koelemay M, Acosta S, European journal of vascular and endovascular surgery. 2017;53(4):460-510
Endereço para correspondência | Dirección para correspondencia | Correspondence
Correio eletrónico: andreiasmpcoelho@gmail.com (A. Coelho).
Responsabilidades éticas
Proteção depessoas e animais: Os autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dados: Os autores declaram ter seguido os protocolos do seu centro de trabalho acerca da publicação dos dados dos doent es.
]]> Direito à privacidade e consentimento informado: Os autores declaram quenãoconstam dadosde doentes neste artigo.Conflitos de interesses: Os autores declaram não haver conflito de interesses.
Recebido a 22 de fevereiro de 2018
Aceite a 12 de agosto de 2018
]]>