Serviços Personalizados
Journal
Artigo
Indicadores
Links relacionados
Compartilhar
Medicina Interna
versão impressa ISSN 0872-671X
Medicina Interna vol.25 no.2 Lisboa jun. 2018
https://doi.org/10.24950/rspmi/original/223/2/2018
ARTIGOS ORIGINAIS / ORIGINAL ARTICLES
Anemia Hemolítica num Serviço de Medicina Interna: Caracterização da População
Hemolytic Anemia in an Internal Medicine Service: Population Characterization
Luísa Brites1, Mariana Gonçalves2, Tatiana Gonçalves2, Elsa Gaspar2, Lèlita Santos2, Armando Carvalho2
1Serviço de Reumatologia, Centro Hospitalar e Universitário de Coimbra, Coimbra, Portugal
2Serviço de Medicina Interna Centro Hospitalar e Universitário de Coimbra, Coimbra, Portugal
RESUMO
Introdução:A anemia hemolítica representa 5% de todas as anemias e caracteriza-se por uma redução do tempo de vida dos glóbulos vermelhos (GV). A destruição dos GV pode resultar de fenómenos hemolíticos intravasculares ou extravasculares, sendo os últimos mais frequentemente associados a fenómenos autoimunes, toxicidade a químicos/ fármacos, infeções, hiperesplenismo e destruição mecânica. O objetivo do estudo foi descrever as características demográficas, as principais causas e as particularidades clínicas dos doentes com anemia hemolítica extrínseca.
Métodos: Estudo retrospetivo de Janeiro 2010 a Dezembro 2014 dos doentes com anemia hemolítica internados num Serviço de Medicina Interna de um Hospital Central. Foram avaliados marcadores laboratoriais de hemólise.
Resultados: Foram incluídos 22 doentes com uma média de idade de 67,6 (± 17,9 anos); 54,5% do sexo masculino. Cerca de 81,8% obtiveram teste antiglobulina direto positivo e os restantes negativos. Dos doentes com anemia hemolítica auto-imune, 61,1% estavam associados a infeções. À data do diagnóstico, o valor médio de Hb foi de 7,5 g/dL, necessitando, em média, de 9,8 dias para atingir valores superiores a 9 g/dL. Quanto ao tratamento, 36,4% dos doentes realizaram corticoterapia, 22,7% corticoterapia em associação com transfusão de glóbulos vermelhors e 13,6% apenas transfusão, além do tratamento dirigido à causa subjacente. Taxa de mortalidade de 9%.
Conclusão: A anemia hemolítica pode resultar de múltiplas causas, sendo a maioria resultante de processos infecciosos. A abordagem diagnóstica e terapêutica do quadro hemolítico depende da causa subjacente, daí a importância da sua identificação. A taxa de mortalidade é baixa e o prognóstico depende da causa subjacente mas o risco aumenta em doentes idosos.
Palavras-chave:Anemia Hemolítica, Departamentos Hospitalares; Hemólise; Medicina Interna; Portugal
ABSTRACT
Background: Hemolytic anemia represents 5% of all anemias and is characterized by a reduction in the survival time of Red Blood Cells (RBC). The destruction of RBC may result from intravascular or extravascular hemolytic phenomena. The last one is most often associated with autoimmune phenomena, chemical/drug toxicity, infections, hypersplenism and mechanical destruction. The objective of the study was to describe the demographic characteristics, main causes and clinical characteristics of patients with extrinsic hemolytic anemia.
Methods: A retrospective study between January 2010 and December 2014 of patients with HA who were hospitalized in an Internal Medicine Service of a Central Hospital. Hemolytic markers were evaluated.
Results: A total of 22 patients with a mean age of 67.6 (± 17.9 years) were included; 54,5% were male. About 81.8% had a positive direct antiglobulin test and the rest a negative one. Between patients with auto-immune hemolytic anemia, 61.1% were associated with infections. At the time of diagnosis, the average value of Hb was 7.5 g/dL, requiring on average, 9.8 days reaching values above 9 g/dL. For the treatment, 36.4% of patients did corticotherapy, 22.7% corticotherapy in association with transfusion of red blood cells and 13.6% only transfusion, beyond the treatment of the underlying cause. The mortality rate was 9%.
Conclusion: Hemolytic anemia. can result from many causes and the majority result from infectious processes. The identification of the underlying cause of hemolysis is extremely important for the diagnostic and therapeutic approach. There is a low mortality rate and the prognosis depends on the underlying cause but the risk increases in elderly patients.
Keywords: Anemia, Hemolytic; Hemolysis; Hospital Departments; Internal Medicine; Portugal.
Introdução
A anemia hemolítica (AH) representa aproximadamente 5% de todas as anemias1 e caracteriza-se por destruição prematura e aumentada dos eritrócitos. É uma patologia que pode resultar de múltiplas causas e a apresentação clínica é variável de acordo com a etiologia. A AH pode ser classificada em hereditária ou adquirida, aguda ou crónica e, de acordo com o local predominante de hemólise, em intracorpuscular ou extracorpuscular e intravascular ou extravascular.2 A maioria das AH hereditárias resulta de defeitos intracorpusculares como as hemoglobinopatias, enzimopatias ou defeitos na membrana do eritrócito. As AH de causa adquirida estão frequentemente associadas a causas extracorpusculares, como é o caso de fenómenos autoimunes, infeções, toxicidade a químicos/fármacos, hiperesplenismo e destruição mecânica. A anemia hemolítica autoimune, pode ser subdividida de acordo com a etiologia de base: idiopática/ primária ou secundária a infeções, processos linfoproliferativos, doenças auto-imunes, neoplasias ou fármacos.3–6 A apresentação clínica dos pacientes com AH é variável e depende do mecanismo fisiopatológico subjacente, desde sintomas inerentes a qualquer tipo de anemia como fadiga, taquicardia ou dispneia até sinais mais específicos de hemólise como a icterícia, alteração da cor de urina, esplenomegália ou hepatomegália.7–9 A gravidade da anemia depende da intensidade e velocidade do processo hemolítico, bem como da resposta medular consequente. Assim, o quadro clínico pode variar desde assintomático a rapidamente fatal, podendo estar associado a enfarte agudo do miocárdio tipo 2 e insuficiência cardíaca. A hemólise inerente leva a alterações laboratoriais que apoiam a suspeita clínica por parte do médico.9,10 Estas devem ser interpretadas com sentido crítico e de forma articulada com uma história clínica e anamnese detalhadas.11 Existem vários marcadores laboratoriais de hemólise que auxiliam o diagnóstico, entre os quais se destaca a hemoglobina, os reticulócitos, lactato desidrogenase, haptoglobina e bilirrubina.9,11
O tratamento da AH deve ser etiológico. Da mesma forma que existe uma grande panóplia de tipos de AH, também estão disponíveis diversas opções terapêuticas que devem ser adaptadas e otimizadas em cada caso, não esquecendo o tratamento de suporte e sintomático.12
Assim, o objetivo principal deste estudo é descrever as características demográficas, as principais causas e as particularidades clínicas dos doentes com AH extrínseca com o intuito de obter uma melhor caracterização da população dos doentes com esta patologia observados e tratados por internistas.
Métodos
Estudo retrospetivo de Janeiro 2010 a Dezembro 2014 dos doentes com diagnóstico de AH internados num Serviço de Medicina Interna de um Hospital Central. Foram revistas as cartas de alta em que constava o diagnóstico de anemia hemolítica e foram excluídos os casos de AH de causa intrínseca. Posteriormente, avaliaram-se os valores da hemoglobina (Hb), volume globular médio (VGM), bilirrubina (Brb) total e indirecta, haptoglobina, lactato desidrogenase (LDH) e reticulócitos, resultados do teste de combs directo (TAD) e indirecto (TAI), serologias, culturas e estudo de autoimunidade. De forma a caracterizar a população de doentes identificada, foi realizada uma análise descritiva dos dados, em que as variáveis categóricas foram apresentadas como proporções/percentagens e as variáveis contínuas como média, mediana e desvio padrão sempre que aplicável. Os dados obtidos foram tratados no programa informático SPSS Statistics versão 21®.
Resultados
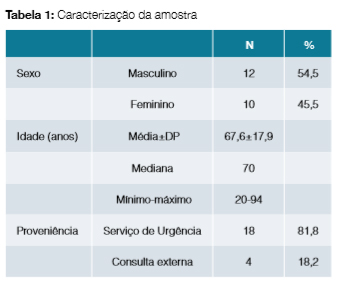
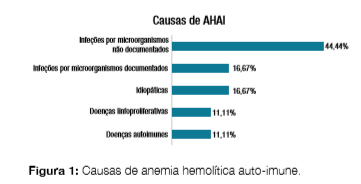
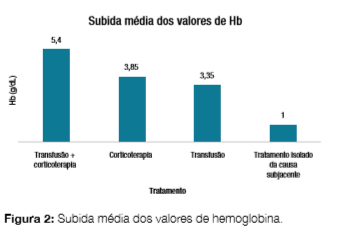
Foram incluídos 22 doentes com o diagnóstico principal de AH, sendo a maioria do sexo masculino (n = 12; 54,5%). A média de idades foi de 67,6 ± 17,9 anos (Tabela 1). Do total de doentes analisados, 81,8% (n = 18) obtiveram TAD positivo, tendo sido diagnosticados com AH autoimune (AHAI) e 18,2% (n = 4) TAD negativo. Nestes últimos foi diagnosticada AH idiopática num doente (25%) e AH secundária a infeção por vírus Epstein Barr (n = 1; 25%) e por celulite por microorganismo não identificado (n = 1; 25%). Noutro caso de AH secundária a infeção, objetivou-se positividade nas serologias para Chlamydia/Rickettsia/ Coxiella simultaneamente, o que foi interpretado em contexto de reação cruzada (n = 1; 25%). Dos doentes com diagnóstico de AHAI, 16,7% (n = 3) foram devidas a infeções com microorganismos documentados e 44,4% (n = 8) por microorganismos não identificados; 11,1% (n = 2) secundárias a doenças linfoproliferativas e 11,1% (n = 2) a doenças autoimunes; 16,7% (n = 3) de causa idiopática (Fig 1). Os microorganismos identificados nos indivíduos com AHAI secundária a infeções foram o vírus Epstein Barr (n = 2; 66,7%) e citomegalovírus (n = 1; 33,3%); a doença do foro reumatológico identificada em dois casos (9,1%) foi lúpus eritematoso sistémico; a doença linfoproliferativa, também identificada em dois casos (9,1%), foi linfoma não Hodgkin B difuso de grandes células. Relativamente aos marcadores laboratoriais de hemólise analisados, à data do diagnóstico, o valor médio de Hb foi de 7,5 g/dL, necessitando, em média, de 9,8 dias para atingir valores superiores a 9 g/ dL. Quanto ao valor médio de LDH foi de 692 U/L, reticulócitos de 5,8% e a haptoglobina variou entre < 0,07 e 2,22 g/dL (Tabela 2). Do tratamento instituído, 36,4% (n = 8) dos doentes realizaram corticoterapia com doses compreendidas entre 0,51 mg/kg; 22,7% (n = 5) dos doentes realizaram corticoterapia em associação com transfusão de concentrado eritrocitário (um dos casos também com bólus prévio de corticóide) e 13,6% (n = 3) foram submetidos apenas a transfusão (um dos casos com bólus prévio de corticóide), além do tratamento dirigido à causa subjacente e 27,3% (n = 6) realizaram apenas tratamento sintomático e dirigido à causa subjacente. Das AHAI secundárias a infeções (microorganismos documentados e não documentados), verificou-se um aumento mais marcado dos valores de Hb com transfusão de concentrado eritrocitário associada a corticoterapia (elevação > 4,5 g/dL; [4,5;6,2]). Quando o tratamento escolhido foi a transfusão de concentrado eritrocitário registou-se um aumento dos valores de Hb > 3 g/dL ([3;3,7] e com a corticoterapia a elevação de Hb foi superior a 3,5 g/dL ([3,5;4,5]). Os doentes que apenas realizaram tratamento dirigido à causa subjacente registaram um aumento menos evidente dos valores de Hb (elevação > 0,6 g/dL; [0,6;1,4]), sendo que os valores iniciais de Hb eram superiores aos apresentados nos outros 3 grupos (Fig 2). A taxa de mortalidade durante o internamento foi de 9,0% (n = 2): um doente do sexo masculino e 88 anos com AHAI secundária a doença linfoproliferativa que faleceu devido a quadro súbito de insuficiência respiratória e outro do sexo feminino e 84 anos com AHAI secundária a infeção respiratória que faleceu devido à má resposta ao tratamento e evolução do quadro infeccioso de base. O internamento teve uma duração média de 13,9 ± 9,9 dias. Quanto ao seguimento pós-alta, 59,1% (n = 13) dos doentes mantiveram seguimento em consultas de Medicina Interna: 9 doentes (69,2%) com o diagnóstico de AHAI [idiopática (n = 3), secundária a doenças auto-imunes (n = 1) e secundárias a infeções com microorganismos documentados (n = 3) e não documentados (n = 2)]; os restantes quatro doentes (30,8%) correspondem àqueles com TAD negativo. Quatro doentes (18,2%) mantiveram seguimento em consultas de Hematologia: um doente (25%) com AHAI secundária a doenças linfoproliferativas e três (75%) com AHAI secundária a infeções com microorganismos não documentados. Os restantes três doentes (13,6%) mantiveram seguimento no seu Médico Assistente. A variabilidade encontrada neste parâmetro pode justificar-se pelo facto desta patologia, AHAI, poder ser corretamente orientada e vigiada por diferentes especialidades, nomeadamente Medicina Interna, Hematologia e Medicina Geral e Familiar. De acordo com as características do doente como comorbilidades e antecedentes pessoais ou até a forma de apresentação da doença, mais ou menos exuberante, a orientação do doente pode diferir.
Discussão
A AH é uma entidade que não é específica de nenhum género,1 conclusão a que também se chegou neste estudo em que a distribuição por sexos é quase equitativa (54,5% do sexo masculino versus 45,5% do sexo feminino). Habitualmente é uma patologia que afeta indivíduos de meia-idade ou idosos.1 Neste estudo, a maioria da população atingida era idosa, pois cerca de metade dos pacientes tinham idade superior a 70 anos, o que poderá ter também relação com o facto da idade média dos doentes internados rondar os 83 anos.
Estudos mais recentes referem que a AHAI está, na sua maioria, associada a patologia autoimune ou doenças linfoproliferativas.3,6 Contrariamente ao descrito na literatura, neste estudo a AHAI está maioritariamente associada a patologia infecciosa (cerca de 61% dos casos), ficando uma pequena percentagem atribuída a doenças autoimunes (11,1%). Neste estudo, obtiveram-se melhores resultados analíticos (nomeadamente no valor de Hb) com a associação de transfusão de concentrado eritrocitário com corticoterapia, seguida da corticoterapia, transfusão e, por fim, tratamento dirigido à causa subjacente isoladamente. Contudo, a amostra estudada é demasiado reduzida para que se possam tirar conclusões com significado estatístico. Por outro lado, é possível que uma grande percentagem das AH na nossa população seja subdiagnosticada, devido a uma boa evolução relacionada com o tratamento dirigido à causa. Atendendo a que uma das principais causas de AH é um processo infeccioso, o tratamento base consiste em antibioterapia (quer seja ou não empírica). Com a resolução do foco desencadeante, valores de Hb inicialmente inferiores ao limite da normalidade, tendem a corrigir e normalizar e, por esse motivo, acabam por não ser alvo de investigação. Este estudo mostrou uma taxa de mortalidade baixa, o que é coincidente com o descrito na literatura.1 O prognóstico depende da causa da AH, aumentando, no entanto, o risco em doentes idosos.
Conclusão:
Verificou-se que a AHAI está maioritariamente associada a processos infecciosos, contrariamente ao descrito na literatura, e que os doentes incluídos no estudo eram idosos, mas com idades, em média, inferiores aos dos restantes doentes internados no serviço. Poder-se-á inferir um subdiagnóstico desta patologia nos doentes internados em Medicina Interna. O tratamento com maior eficácia nestes casos foi a transfusão de concentrado eritrocitário associada a corticoterapia (além da terapêutica de base à patologia subjacente). Estes doentes, por também apresentarem valores iniciais de Hb mais baixos, necessitavam de terapêutica mais agressiva. Em relação aos restantes dados apresentados, nomeadamente os dados sociodemográficos, alterações analíticas, terapêutica utilizada taxa de mortalidade e prognóstico, há muito semelhança com aqueles encontrados noutros estudos.
Referencias
1. Schick P. Hemolytic Anemia Treatment & Management [Internet]. Medscape. [consultado em Fevereiro 2016] Disponível em: http://emedicine.medscape.com/article/201066-treatment [ Links ]
2. Stanley LS. Diagnosis of hemolytic anemia in the adult [Internet]. UpToDate.. [consultado em Fevereiro 2016] Disponível em: http://www.uptodate.com/contents/diagnosis-of-hemolytic-anemia-in-the-adult [ Links ]
3. Murahovschi AC, Costa A. Anemia Hemolitica Autoimune. Lisboa: Protocolo Clínico e Diretrizes Terapêuticas; 2013. [ Links ]
4. Zanella A, Barcellini W. Treatment of autoimmune hemolytic anemias. 2014;99:1547–54.
5. Berentsen S. Role of complement in autoimmune hemolytic anemia. Transfusion Medicine and Hemotherapy. 2015;42:303–10.
6. Zeerleder S. Autoimmune haemolytic anaemia – a practical guide to cope with a diagnostic and therapeutic challenge. Neth J Med. 2011;69:179–84.
7. Packman CH. The clinical pictures of autoimmune hemolytic anemia. Transfus Med Hemother. 2015;42:317–24.
8. Luzzatto L. Anemias Hemolíticas e causadas por perda sanguínea aguda. In: Jameson L, Kasper D, Hauser S, Longo D, eitors. Harrison principles of internal medicine. 18th ed. New York: McGrill-Hill; 2013. p. 872–4.
9. Autoimmune Hemolytic Anemia. In: Hospital Physician Hematology Board Review Manual. Waine: Turner White Communications; 2013. p. 2–4.
10. Park S. Diagnosis and treatment of autoimmune hemolytic anemia: classic approach and recent advances. Blood Res. 2016;51:69–71.
11. Barcellini W, Fattizzo B. Clinical applications of hemolytic markers in the differential diagnosis and management of hemolytic anemia. Dis Markers. 2015;2015:635670. [ Links ]
12. Lechner K, Jager U. How I treat autoimmune hemolytic anemias in adults. Blood J. 2010;116:1831–8.
Correspondência: Luísa Brites luisapbrites@gmail.com
Serviço de Reumatologia Centro Hospitalar e Universitário de Coimbra, Coimbra, Portugal
Praceta Prof. Mota Pinto, 3000-075, Coimbra
Conflitos de Interesse: Os autores declaram a inexistência de conflitos de interesse na realização do presente trabalho.
Conflicts of interest: The authors have no conflicts of interest to declare.
Fontes de Financiamento: Não existiram fontes externas de financiamento para a realização deste artigo.
Financing Support: This work has not received any contribution, grant or scholarship.
Direito à Privacidade e Consentimento Informado: Os autores declaram que nenhum dado que permita a identificação do doente aparece neste artigo.
Confidentiality of data: The authors declare that they have followed the protocols of their work center on the publication of data from patients.
Proteção de Seres Humanos e Animais: Os autores declaram que não foram realizadas experiências em seres humanos ou animais.
Protection of human and animal subjects: The authors declare that the procedures followed were in accordance with the regulations of the relevant clinical research ethics committee and with those of the Code of Ethics of the World Medical Association (Declaration of Helsinki).
Recebido: 15/12/2016
Aceite: 26/04/2017














