Serviços Personalizados
Journal
Artigo
Indicadores
Links relacionados
Compartilhar
Revista Portuguesa de Ortopedia e Traumatologia
versão impressa ISSN 1646-2122
Rev. Port. Ortop. Traum. vol.23 no.1 Lisboa mar. 2015
ARTIGO DE REVISÃO
Patologia da longa porção do bicípite braquial. Novos conceitos de tratamento
Joana PereiraI; Manuel GutierresI
I. Faculdade de Medicina da Universidade do Porto. Porto. Portugal.
RESUMO
Objectivo: revisão da literatura atualizada sobre patologia da longa porção do bicípite braquial, incluindo os mais recentes avanços no que diz respeito à intervenção terapêutica e às controvérsias existentes na escolha da mesma.
Fontes de dados: pesquisa na base de dados Pubmed, usando como termos chave “long head of biceps brachii”, “tenotomy” e “tenodesis” tendo sido seleccionados apenas artigos publicados nos últimos 15 anos. Outros artigos foram pesquisados a partir de referências dos anteriores.
Síntese de dados: a revisão efetuada revelou que tanto a tenodese como a tenotomia são opções viáveis de tratamento e com elevada taxa de sucesso na omalgia com origem na longa porção do biceps. O nível de atividade e a idade do paciente são determinantes na opção da técnica cirúrgica. Na tenodese, a opção por técnica aberta ou artroscópica, proximal ou distal, com as diferentes possibilidades de fixação, deverá ser feita integrando diversas variáveis, incluindo a experiência do cirurgião. Outras modalidades cirúrgicas, como o desbridamento, ou a reparação da âncora bicipital são utilizadas em casos seleccionados.
Conclusões: é muito importante realizar uma correta avaliação clínica, imagiológica e artroscópica das lesões da longa porção do bicípite. O seu papel na origem da omalgia não deve ser nunca negligenciado e deve ser sempre objeto de tratamento. Existem actualmente técnicas para o tratamento destas lesões que parecem mostrar resultados satisfatórios e promissores.
Contudo, levantam-se ainda muitas questões quanto à escolha do melhor procedimento, pelo que é necessário efetuar mais estudos a longo prazo.
Palavras chave: Longa porção do bicípite braquial, tenotomia, tenodese, indicações cirúrgicas, tratamento.
INTRODUÇÃO
Patologia da longa porção do bicípite é um distúrbio comum, ocorrendo geralmente associada a lesões da coifa dos rotadores. Tal patologia pode ser responsável por dor persistente e disfunção funcional do ombro quando não tratada de forma adequada.
Recentemente, tem vindo a constatar-se um interesse crescente pelas lesões do bicípite devido à inconsistência dos resultados e limitações dos estudos publicados, com implicações na escolha do tratamento. Além disso, o avanço das técnicas cirúrgicas e artroscópicas originou um aumento nas indicações e complexidade das próprias cirurgias.
O objectivo deste trabalho baseia-se em apresentar uma revisão da literatura atualizada sobre patologia da longa porção do bicípite braquial, incluindo os mais recentes avanços no que diz respeito à intervenção terapêutica e às suas controvérsias.
FONTE DE DADOS
A base de dados usada foi a Pubmed, usando como termos chave “long head of biceps brachii”, “tenotomy” e “tenodesis”, tendo sido seleccionados apenas artigos publicados nos últimos 15 anos, salvo uma ou outra exceção que nos pareceu justificar-se pela sua relevância clínica. Outros artigos foram pesquisados a partir de referências dos anteriores.
Foram excluídos artigos que se referiam à patologia da porção curta ou distal do bicípite braquial.
A qualidade científica foi garantida pelo prestígio internacional das revistas que integravam.
ANATOMIA E FUNÇÃO
O bicípite braquial origina-se a partir de dois tendões proximais. A curta porção tem origem na apófise coracóide sendo extra-articular, ao contrário da origem da longa porção do bicípite (LPB) que é em 45 % dos casos no labrum glenóide superior e 30 % no tubérculo supraglenoidal, sendo 25% em ambos.1,2,3
Na articulação gleno-umeral (GU), o tendão é envolto numa bainha sinovial que termina na goteira bicipital. Como resultado, o tendão é uma estrutura intra articular e extra sinovial, sendo estável dentro da articulação.2,4
Assim que o tendão entra na goteira bicipital é rodeado por um sling, constituído pelo ligamento coraco-umeral, ligamento GU superior, fibras do supra-espinhoso e fibras do subescapular. Apesar das tuberosidades da goteira contribuírem para a estabilidade do tendão, o sling é o principal estabilizador do tendão na goteira.2,5 Já o ligamento transverso do úmero não tem qualquer função na estabilização do tendão.3
Distalmente à goteira bicipital, a LPB une-se à porção curta para formar a “barriga” do bicípite ao nível da inserção do deltóide, terminando esta na tuberosidade do rádio e na aponevrose bicipital.4,6 Estudos recentes demonstram uma zona avascular na região da glenóide superior, 1-3 centímetros da origem do tendão, aumentando a suscetibilidade de rutura.5
O bicípite braquial atravessa assim duas articulações, permitindo ao músculo ter mais do que uma função.
A função como flexor do cotovelo e supinador do antebraço está bem estabelecida, contudo a sua função no ombro é controversa.2,4 Alguns autores consideram o bicípite braquial como um apêndice do ombro, sem função aparente.4,7 Estudos anatómicos, biomecânicos e eletromiográficos determinaram a função do bicípite braquial: depressor da cabeça do úmero e estabilizador da articulação GU. O bicípite é também um fraco abdutor do ombro.8-11
A LPB desempenha uma função primária ao nível do cotovelo, contudo não tem uma função primária no ombro, mas sim, múltiplas funções secundárias.
A ausência de uma função evidente ao nível do ombro, não permite estabelecer um teste clínico de diagnóstico exclusivo de patologia do bicípite braquial.2,12
CLASSIFICAÇÃO
Lesões envolvendo a LPB podem habitualmente ser classificadas em três tipos: inflamatórias, instabilidade ou traumáticas. Contudo, numerosos autores classificam-nas de acordo com a sua localização anatómica, processo patológico envolvente e estado do tendão.13-15
PATOLOGIA
A tendinopatia, instabilidade, rutura e lesões SLAP constituem o grupo de doenças que podem afectar a LPB. Lesões da LPB estão associadas a ruturas da coifa dos rotadores em 90 % dos casos, contudo a artrite GU está também frequentemente presente.13,16,17
As tendinopatias incluem a tendinite/tenossinovite inflamatória e a tendinose degenerativa.18,19 A LPB é especialmente susceptível às condições inflamatórias devido à sua baínha sinovial e ao espaço reduzido da goteira bicipital, assim como à tração repetitiva, fricção e rotação GU que comprimem o tendão.8,20,21 Tenossinovite, tendinose, delaminação, pré rutura e rutura constituem a história natural progressiva da patologia degenerativa do bicípite.4,22
A tendinite primária resulta da inflamação isolada do tendão na goteira bicipital, sem outra patologia do ombro associada, ocorrendo em apenas 5% dos pacientes.2,8,19,23,24 Ocorre quase exclusivamente em atletas jovens envolvidos em atividades de lançamento repetitivas.4,19,24
95% das tendinites da LPB são secundárias a outra patologia do ombro. Processos inflamatórios que afectem a coifa dos rotadores podem afectar o bicípite braquial. Neviaser demonstrou uma forte associação entre rutura da coifa dos rotadores e tendinite do bicípite, já Neer refere que 95% destas tendinites são secundárias a conflito subacromial.8,25,26
Osteófitos acromiais, espessamento do ligamento coraco-umeral e osteófitos da goteira bicipital contribuem para a degeneração progressiva do tendão, pelo que habitualmente a tendinose ocorre em pacientes mais velhos pelo uso excessivo do tendão ao longo do tempo.17,20,26,27
A rutura da LPB corresponde a 96 % das ruturas do bicípite braquial e pode resultar de um processo degenerativo ou de um evento traumático. A maioria destas ocorre entre a 4ª e 6ª décadas de vida, secundária a um processo degenerativo associado a instabilidade do tendão ou conflito subacromial. As ruturas traumáticas afetam geralmente indivíduos mais jovens, durante a prática de desporto.9,21,28,29
O local mais comum de ruptura é a goteira bicipital, contudo esta lesão pode ocorrer na junção musculotendinosa ou próximo à origem da LPB ou, mais raramente, na “barriga” do bicípite.16,21,30-32 A dor e disfunção surgem geralmente associadas a ruturas parciais. Já a rutura completa pode aliviar os sintomas, causando em alguns casos deformidade de Popeye. A presença de adesões ou hipertrofia do tendão pode prevenir a sua migração distal e a consequente deformidade.9,13
A instabilidade do bicípite varia entre subluxação e luxação e frequentemente está associada a lesão da coifa dos rotadores, especialmente do subescapular.4,17,33
O sling é uma estrutura habitualmente afectada na instabilidade do tendão, assim como também uma goteira rasa predispõe a instabilidade. Já o ligamento transverso, mesmo nas luxações completas, pode permanecer intacto.4,13,34
Quando há pequena migração da LPB na goteira, como nas subluxações, resultam manifestações clínicas distintas da luxação. A subluxação implica dor frequentemente, enquanto luxação manifesta-se por pseudo paralisia do ombro. As luxações mediais ocorrem associadas à rutura do subescapular, enquanto as laterais ocorrem associadas à do supraespinhoso. Um aspecto importante é consequente das luxações completas ocorrerem apenas medialmente.9,13,35,36
O termo “SLAP” foi introduzido por Snyder et al com o objectivo de descrever o espetro de lesões do labrum superior e origem da LPB, classificando as lesões em 4 tipos.3 Os tipos 1 e 3 envolvem o labrum superior, sem afectar a LPB. O tipo 2, o mais comum, envolve um destacamento do tendão da LPB do labrum superior. O tipo 4 caracteriza-se pela rutura do labrum que se prolonga para o tendão. Alguns autores descreveram posteriormente outros tipos de lesão, segundo a extensão da lesão labral, até esta ser circunferencial (tipo 10).3,37-42
O mecanismo de lesão SLAP é variável. Lançamento repetitivo, hiperextensão, queda sobre a mão estendida, levantamento de peso, trauma directo e o mecanismo de “peel back” foram implicados na sua patogenia. Contudo, é geralmente a combinação de vários factores que está na origem destas lesões.
Em consequência, apenas cerca de 28% das lesões SLAP ocorrem isoladamente.3,31,37-39,43,44
DIAGNÓSTICO
O exame físico na patologia da LPB não é específico, não sendo diagnóstico da patologia.13
Dor vaga na zona anterior do ombro e palpação dolorosa da goteira bicipital pode indicar lesão da LPB, sendo difícil distinguir de outras patologias associadas, especialmente da coifa dos rotadores. Um exame completo deve ser realizado com particular atenção à patologia concomitante da coifa dos rotadores e lesões SLAP.3,9,13,45
O teste de Speed e Yergason têm moderada especificidade no diagnóstico de patologia da LPB, contudo têm baixa especificidade nas lesões SLAP.13 Holtby e Razmjou determinaram sensibilidade de 32% e especificidade de 75% no diagnóstico de patologia da LPB para o teste de Speed, e sensibilidade de 43% e 79% de especificidade no teste de Yergason. Ambas as manobras, apesar de não serem específicas, quando positivas indicam patologia do ombro.13
Similarmente, Kibler et al determinaram a acuidade do teste de Yergason, Speed, “bear hug”, “upper cut” e teste O’Brien na determinação de lesões da LPB e reportaram uma elevada sensibilidade mas baixa especificidade no teste “bear hug” e “upper cut”.13,46 O teste O’Brien é utilizado, essencialmente, na detecção de patologia do labrum superior. De acordo com a evidência, a combinação do teste de Speed com o teste “upper cut” é recomendado na detecção de patologia da LPB.9,13
Na radiografia convencional, é possível visualizar calcificações da goteira bicipital e deformidades causadas por fracturas e osteófitos, contudo demonstra elevadas limitações no diagnóstico de patologia particulares da LPB. As incidências mais utilizadas são a antero-posterior em rotação externa, a axilar e a incidência de Fisk.1,4,5,48
A ecografia tem demonstrado um interesse crescente devido à elevada sensibilidade na detecção de ruturas totais e lesões de instabilidade. Contudo, demonstra menor sensibilidade quando se trata de lesões parciais, tendinites e lesões SLAP.2,3,13,49-52
A ressonância magnética nuclear (RMN) permite uma excelente visualização do complexo labral superior, coifa dos rotadores, tendão do bicípite, goteira bicipital e mesmo osteófitos que possam estar presentes.3,5 No entanto, os achados da RMN têm baixa correlação com os encontrados na artroscopia no caso de tendinite e ruturas parciais, e por isso, nestes casos e lesões SLAP, a artro-RMN deve complementar o diagnóstico.1,3,5,13,53,54
É sabido que a injecção subacromial de lidocaína alivia a dor nas ruturas da coifa, mas não tem efeito semelhante na patologia do bicípite. Por este motivo, é um método que pode ajudar no diagnóstico diferencial.3
A artroscopia continua a ser considerada o gold standard na detecção e tratamento da patologia da LPB, uma vez que permite uma avaliação do tendão desde a sua origem até à goteira, assim como avaliação do sling e da estabilidade do tendão.3,9,13
TRATAMENTO
A patologia da LPB isolada é incomum, sendo importante diagnosticá-la e tratá-la simultaneamente com a restante patologia do ombro associada. A opção pode ser conservadora ou cirúrgica. Uma revisão bibliográfica acerca dos tratamentos e das controvérsias existentes actualmente, será realizada, com o objectivo de clarificar a decisão terapêutica.
Tratamento conservador
O tratamento inicial de lesões envolvendo a LPB começa por ser conservador. A cessação das atividades de lançamento, repouso, gelo e anti-inflamatórios não esteróides (AINEs) constituem a fase inicial do tratamento. Posteriormente, após o controle da dor, a recuperação da mobilidade normal do ombro assim como reforço da musculatura periarticular constituem as fases seguintes.39,55,56
Para além do repouso e AINEs, a injecção de corticóide intra articular ou na baínha sinovial do tendão inflamado nos pacientes com dor severa, pode ser útil.57 O tratamento da tendinite secundária e da rutura parcial da LPB deve ser direcionado para a causa subjacente, principalmente a coifa dos rotadores, devendo então estas infiltrações ser dirigidas para a região subacromial.3,13,14,57,58
Apenas em casos raros de rutura traumática da LPB é necessária a cirurgia. No entanto, Deutch et al demonstraram que nem sempre o tratamento conservador da rutura é totalmente satisfatório, resultando em possível disfunção com redução da supinação, pronação ou flexão do cotovelo e manutenção dos sintomas álgicos, especialmente em pacientes mais jovens.3,13
Quer na instabilidade do tendão, quer nas lesões da sua inserção (SLAP), o interesse do tratamento conservador é extremamente limitado. Apenas nos pacientes mais idosos poderá haver algum interesse na utilização de injeções de corticóides e terapia direcionada à coifa dos rotadores, mas também aqui são raros os pacientes mais jovens que beneficiam destes tratamentos. Assim, apenas um pequeno grupo de pacientes com lesões SLAP tipo 1 (geralmente degenerativas) poderão beneficiar com o tratamento conservador.3,39,59-61
O objectivo do tratamento conservador deve ser pois, reduzir a dor, aumentar a mobilidade e restaurar a força nos pacientes que não são submetidos a cirurgia, pelo que nos casos especiais referidos, esquemas adequados de reabilitação poderão ser úteis.3,39
Tratamento cirúrgico
A intervenção cirúrgica é indicada após 12 semanas de tratamento conservador sem resultados satisfatórios, sendo recomendada na maioria das patologias da LPB. Diversas modalidades cirúrgicas foram descritas.4,13,24,59,60,62,63
O tratamento cirúrgico ideal da patologia da LPB continua a ser objecto de intensa controvérsia.
Tenotomia e tenodese são as modalidades principais de tratamento.13,19,49,64 Frost et al não demonstraram diferença entre ambas as técnicas no alívio da sintomatologia da patologia da LPB, pelo que ambas são consideradas opções com elevado sucesso.64,65
Rutura parcial com >25% do tendão afectado, ruturas longitudinais sintomáticas, subluxação medial do tendão, rutura do sling, tendinopatia que não responde ao tratamento conservador, pacientes jovens com instabilidade do tendão, instabilidade do tendão após rutura da coifa dos rotadores e lesões SLAP (excepto algumas tipo 1) constituem indicações cirúrgicas na patologia da LPB.13,19,59,60
Em todas estas situações, a idade e o nível de atividade do doente são determinantes na escolha do procedimento. Em pacientes mais jovens e ativos que queiram evitar deformidade estética, a tenodese é o procedimento preferido. Neste grupo etário, em lesões SLAP, poderá ser de considerar a reparação da lesão do complexo bicipito labral superior. A tenotomia é utilizada comumente nos pacientes mais velhos com poucas demandas funcionais e sem preocupação em relação à eventual deformidade.13,66
Tenotomia artroscópica
A tenotomia do bicípite é uma excelente alternativa à tenodese tradicional. Trata-se de uma técnica simples, com baixa morbilidade e rápida reabilitação, consistindo na seção artroscópica do tendão junto da sua inserção proximal com subsequente retração deste para a goteira bicipital (Figura 1). Se não ocorrer retração, a porção intra articular deverá ser removida da articulação.2,64
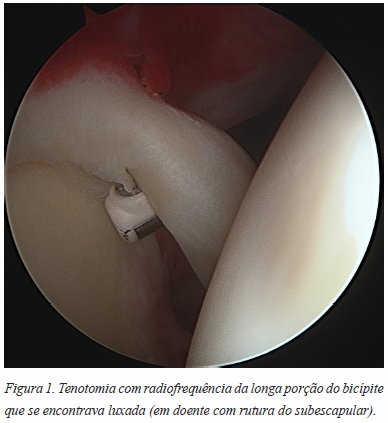
Walch et al reportaram melhoria pós operatória na escala de Constant com 87% dos pacientes satisfeitos ou muito satisfeitos após tenotomia artroscópica.67 Gill et al demonstraram bons resultados com a tenotomia do bicípite em pacientes com tendinopatia, instabilidade ou rutura parcial, sendo que 90% dos pacientes retornaram ao nível de atividade prévio, sem sintomas álgicos. Fadiga, desconforto e redução do poder de flexão e supinação foram complicações relatadas em 38% dos pacientes.13,68
A incidência de deformidade de Popeye devido à migração da LPB após tenotomia é comum. Segundo, Kelly et al, a deformidade pode existir em repouso ou durante a flexão do cotovelo em 3 a 70% dos pacientes. Um dado interessante consiste na existência de diferença entre os sexos, sendo que os 83% dos homens apresentaram deformidade pós tenotomia, enquanto apenas 37% das mulheres apresentaram o mesmo resultado.2,14
Pacientes com processos inflamatórios crónicos da LPB podem desenvolver um tendão hipertrofiado e achatado, impedindo a migração distal pós tenotomia. Adesões à goteira podem também evitar tal deformidade.1,9
Bradbury descreveu uma interessante variação da técnica cirúrgica, em que o tendão é secionado conjuntamente com uma porção do labrum superior, com o objectivo de prevenir a deformidade. A técnica consiste na formação de um bolbo na LPB que fica aprisionada na porção intra articular da goteira bicipital, limitando a excursão distal e retração do tendão.13
Tendinopatia da LPB no contexto de ruturas maciças da coifa dos rotadores, omalgia intensa atribuída a patologia da LPB, rutura irreparável da coifa dos rotadores e falha na descompressão subacromial em que o bicípite está implicado na dor são assim indicações para tenotomia artroscópica.2,4,9,19,68
A rápida reabilitação após tenotomia também é outra das vantagens desta técnica, visto que na tenodese esta será mais lenta, principalmente nas primeiras 6 semanas, de modo a proteger a cicatrização do tendão.4
Tenodese aberta
A tenodese aberta é, segundo alguns autores, o tratamento de escolha para pacientes jovens ou atletas e que querem evitar a deformidade. O objectivo da técnica consiste em manter a relação comprimento-tensão do bicípite. Ao fazê-lo, é possível prevenir a atrofia do músculo, evitar sintomas álgicos e manter a força de flexão e supinação do cotovelo.4,13,19,69-73
Diversos locais de re-colocação do tendão foram descritos, incluindo fixação na pequena tuberosidade, apófise coracóide, goteira bicipital, ligamento transverso do úmero, pequena porção do bicípite, tendão do peitoral maior ou num túnel ósseo em localização subpeitoral.14,70-73 A controvérsia gera-se actualmente em torno da melhor localização de fixação do tendão, e se esta deve ocorrer ou não abaixo do goteira bicipital. Contudo, um estudo retrospectivo demonstrou a necessidade de mais evidências no uso de tenodese distal em comparação com a proximal, pelo que ainda não há unanimidade.1,13
Várias técnicas cirúrgicas foram descritas: túnel ósseo, parafuso de interferência ou fixação com âncoras, quer por via aberta quer artroscópica, em diversas localizações.
Kilicoglu e Burkhart, comparando o uso de parafuso de interferência e as suturas de âncora, concluíram que o parafuso de interferência tem uma maior força de fixação, permitindo uma flexão ativa do cotovelo prematuramente pós cirurgia.2,13 Maior complexidade do procedimento e longo período de reabilitação em relação à tenotomia, continuam a colocar ao cirurgião uma decisão difícil.1
A tenodese subpeitoral, por via aberta, é um procedimento eficiente e reprodutível, permitindo a remoção completa do tendão do goteira bicipital, evitando deixar tecido inflamado nesta área, que poderia causar estenose persistente ou tenossinovite.13,73 Tenotomia da base, incisão aberta 1 centímetro superior ao tendão do peitoral maior, retracção do tendão, formação de túnel ósseo na base da goteira bicipital e realização da tenodese com parafuso numa posição subpeitoral constituem as etapas da tenodese subpeitoral. O túnel ósseo deve ser realizado com precaução, evitando atingir o úmero em profundidade, o que a acontecer poderia aumentar o risco de fractura.73
Mazzocca et al concluíram que este procedimento aliviava as queixas álgicas e permitia manter a relação anatómica do músculo. Millet comparou a tenodese subpeitoral com fixação por sutura e a tenodese subpeitoral com parafuso de interferência, demonstrando ausência de diferenças estatística ou clinicamente significativas entre os grupos nas escalas VAS, ASES e Constant. Os dois métodos demonstraram alívio da dor e ausência de deformidade de Popeye, sendo ambos opções cirúrgicas viáveis.13,73
Nas ruturas da LPB, o tratamento cirúrgico com tenodese aberta subpeitoral é o tratamento de primeira escolha nos pacientes jovens com elevada actividade.9,32
Tenodese artroscópica
A tenodese artroscópica do bicípite é uma técnica em crescendo, podendo ser realizada com recurso a parafusos de interferência, âncoras de sutura ou fixação às partes moles (Figura 2).4 A fixação é efectuada proximalmente à goteira bicipital, resultando em aumento da probabilidade de dor pós operatória e tenossinovite da baínha sinovial.
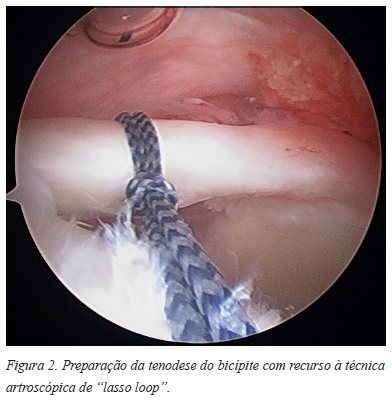
O ponto de fixação, sendo proximal ao da tenodese subpeitoral, pode ter como complicação a não visualização de patologia localizada na goteira bicipital, podendo resultar em rutura do tendão distalmente à área lesada.13,34,74-78
Boileau descreveu a utilização da técnica através de tenotomia e parafuso de interferência bio-absorvível na goteira bicipital,demonstrando uma elevada melhoria na escala de Constant no pós-operatório. Apenas 10% dos pacientes demonstraram redução da força em relação ao lado contralateral e 5% diferença no contorno do músculo. Drakos et al reportaram a presença de 5% dos pacientes com deformidade de Popeye, 12,5% com sintomas álgicos, 95% com alívio dos sintomas e ausência de sensibilidade sobre a goteira bicipital e 80% classificaram os resultados da tenodese como bom, muito bom ou excelente.13
Como se constata, diferentes técnicas de tenodese artroscópica foram descritas por diferentes autores, contudo não existe evidência para confirmar ou refutar qualquer uma delas. Mesmo a técnica de fixação às partes moles que consiste na fixação da LPB no subescapular, supra-espinhoso ou em ambos, sendo uma técnica com reduzida complexidade, depende da integridade dos tecidos adjacentes pelo que deve ser efetuada com precaução. A tenodese artroscópica sendo um procedimento mais complexo em relação às outras técnicas, apresenta uma curva de aprendizagem maior.1,13,73,75,79,80
Cirurgia reparativa e desbridamento
As lesões SLAP tipo 2, são habitualmente tratadas com fixação artroscópica do labrum usando suturas em âncora apropriadas, permitindo a estabilização da âncora do bicípite braquial (Figura 3).
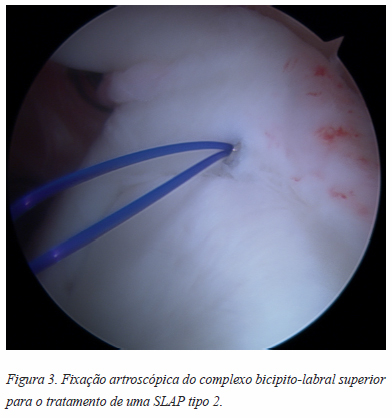
Maioritariamente, 2 suturas em âncora posteriores, ou 1 anterior e outra posterior à inserção da LPB são preferencialmente utilizadas. No entanto, alguns estudos têm revelado que em praticantes de desportos de lançamento que apresentam estas lesões tipo 2, apenas 75% dos atletas de alta competição regressam ao nível competitivo anterior quando é efetuada a reparação, pelo que nestes casos se deve ponderar imediatamente a tenodese.17,44,49,81-83
O tratamento das lesões SLAP tipo 4 é mais complexo e baseado na extensão da rutura da LPB. Se a rutura envolver mais de 30 % deste, a decisão é baseada na atividade do paciente. Nos mais velhos, mais sedentários e com sintomas de tendinite predominantes, desbridamento do labrum e tenodese do bicípite é realizada. Ao contrário, nos pacientes mais ativos e jovens, a reparação artroscópica da LPB e do labrum deve ser realizada preferencialmente.82
No desgaste superficial do tendão sem patologia associada, o desbridamento do bicípite é uma opção viável. O tecido desgastado é ressecado, e este não deve comprometer mais de 25-50% do tendão. É, contudo, um procedimento pouco utilizado devido à recorrência dos sintomas.84
Outro procedimento que pode ser utilizado na tendinopatia primária, é a sinovectomia peritendinosa. Contudo, este gesto está limitado à região mais proximal do tendão pelo que os sintomas podem persistir após o procedimento.9,85
A reconstrução do sling foi proposta por diversos autores para o tratamento da instabilidade da LPB.4
CONTROVÉRSIAS
Quando há perda de elevação ativa por rutura maciça da coifa dos rotadores e a reparação não está indicada, a tenotomia ou tenodese da LPB podem ajudar a restaurar a mobilidade ativa. Já a rutura da coifa com artrose GU, ou necrose da cabeça do úmero, é considerada uma contra indicação para a libertação cirúrgica do tendão. Actualmente, a questão centra-se na realização da tenotomia a todos os pacientes que apresentam perda da elevação no contexto de uma rutura completa da coifa dos rotadores.4,67
A possibilidade de executar tenotomia ou tenodese do bicípite aquando uma reparação da coifa dos rotadores é uma questão controversa. Alguns cirurgiões indicam uma tenodese de rotina para todas as reparações de ruturas da coifa, alguns indicam apenas na associação com ruturas do subescapular e outros apenas na presença de patologia evidente da LPB. Estudos anatómicos e clínicos demonstram uma tendência para a degenerescência do tendão na porção extra articular após rutura da coifa, sendo directamente proporcional à extensão da lesão na coifa e à idade do paciente. Assim é defensável que, na presença de rutura da coifa dos rotadores, se incorpore a tenodese na altura da reparação cirúrgica da mesma.4,9,13,19
A reparação das lesões SLAP tipo 2 concomitantemente com descompressão subacromial gera controvérsia entre diversos autores. Coleman el al reportaram que a reparação com acromioplastia é capaz de prevenir síndrome de conflito subacromial residual.
Tenodese artroscópica da LPB é uma alternativa viável à reparação das lesões SLAP e pode ser útil quando este falha. Pacientes com SLAP e rutura da coifa dos rotadores realizam reparação cirúrgica do SLAP (ou tenodese do bicípite) e da coifa dos rotadores. Se ocorrer de modo concomitante com outras patologias, como osteoartrite degenerativa ou lesões do labrum degenerativas, deve ser realizada tenotomia ou tenodese da LPB, uma vez que a reparação da SLAP não está indicada.9,44,81,83
Além da controvérsia gerada entre tenotomia e tenodese e das suas indicações, o debate centra-se também, como já referimos, em torno da melhor localização da fixação do tendão na tenodese, e se esta deve ocorrer abaixo da goteira bicipital.
Localizações proximais, embora mais propensas a técnicas artroscópicas, podem resultar numa percentagem não desprezível de pacientes com omalgia anterior relacionada com o tendão remanescente.13,73
CONCLUSÃO
O tratamento de lesões da LPB permanece controverso apesar do avanço das técnicas artroscópicas.13
As evidências não demonstram diferenças nos outcomes, comparando tenotomia e tenodese. Ambos os procedimentos têm uma taxa de sucesso e falha similares. A tenotomia é mais simples e rápida, com fácil reabilitação pós operatória. A tenodese é recomendada em pacientes mais jovens, ativos e com preocupações estéticas, sendo uma técnica mais complexa e, por isso, mais passível de falhas.
Devido às diferenças de opinião dos especialistas e à falta de evidência clinica, estudos relevantes, apropriados e bem conduzidos devem ser realizados para a sua comparação.64
Um algoritmo de tratamento, baseado na evidência actual, é proposto e apresentado na Figura 4, podendo ser um auxiliar para uma correta decisão terapêutica final.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Habermeyer P, Kaiser E, Knappe M. Functional anatomy and biomechanics of the biceps tendon. Unfallchirurg. 1987; 90: 319-329 [ Links ]
2. Lam F, Mok D. Treatment of the painful biceps tendon - Tenotomy or tenodesis?. Current Orthopaedics. 2006 Oct; 20 (5): 370-375
3. Krupp R, Kevern M, Gaines M, Kotara S. Singleton S. Long Head of the Biceps Tendon Pain: Differential Diagnosis and Treatment. Journal of Orthopaedic & Sports Physical Therapy. 2009 Fev; 39 (2): 55-70
4. Ahrens P, Boileau P. The long head of biceps and associated tendinopathy. J Bone Joint Surg Br. 2007; 89 (8): 1001-1009 [ Links ]
5. Ditsios K, Agathangelidis F, Boutsiadis A, Karataglis D, Papadopoulos P. Long Head of the Biceps Pathology Combined with Rotator Cuff Tears.. Advances in Orthopedics. 2012; ID 405472 [ Links ]
6. Platzer W. Color Atlas of Human Anatomy. Locomotor System. 5th ed. vol 1. 2004.
7. Lippman R. Bicipital tenosynovitis. Arch Surg. 1943; 47 (3): 283-296 [ Links ]
8. Post M, Benca P. Primary tendinitis of the long head of the biceps. Clin Orthop Relat Res. 1989; 246: 117-125 [ Links ]
9. Ejnisman B, Monteiro G, Andreoli C, Pochini A. Disorder of the long head of the biceps tendon. Br J Sports Med. 2010; 44: 347-354 [ Links ]
10. McGough R, Debski R, Taskiran E, Fu F, Woo S. Mechanical properties of the long head of the biceps tendon. Knee Surg Sports Traumatol Arthrosc. 1996; 3 (4): 226-229 [ Links ]
11. McMahon P, Burkart A, Musahl V, Debski R. Glenohumeral translations are increased after a type II superior labrum anterior-posterior lesion: A cadaveric study of severity of passive stabilizer injury. J Shoulder Elbow Surg. 2004; 13 (1): 39-44 [ Links ]
12. Edwards T, Walch G. Open Biceps Tenodesis: The Interference Screw Technique. Techniques in Shoulder and Elbow Surgery. 2003; 4 (4): 195-198 [ Links ]
13. Khazzam M, George M, Churchill R, Kuhn J. Disorders of the long head of biceps tendon. J Shoulder Elbow Surg. 2011; 1-10 [ Links ]
14. Burkhead W, Habermeyer P, Walch G, Lin K. The biceps tendon. In Rockwood C, Matsen F, Wirth M, Lippitt S, editors. The shoulder. Philadelphia: Saunders Elsevie; 2009. p. 1309-1360.
15. Walch G, Nove-Josserand L, Boileau P, Levigne C. Subluxations and dislocations of the tendon of the long head of the biceps. J Shoulder Elbow Surg. 1998; 7: 100-108 [ Links ]
16. Beall D, Williamson E, Ly J, Adkins M, Emery R, Jones T. Association of biceps tendon tears with rotator cuff abnormalities: degree of correlation with tears of the anterior and superior portions of the rotator cuff. AJR Am J Roentgenol. 2003; 180: 633-639 [ Links ]
17. Murthi A, Vosburgh C, Neviaser T. The incidence of pathologic changes of the long head of the biceps tendon. J Shoulder Elbow Surg. 2000; 9: 382-385 [ Links ]
18. Snyder GM, Mair SD, Lattermann C. Tendinopathy of the Long Head of the Biceps. In Maffulli N, editors. Rotator Cuff Tear. Med Sport Sci. Basel, Karger; 2012. p. 76-89.
19. Nho S, Strauss E, Lenart B, Provencher M, Mazzocca A, Verma N. Long head of the biceps tendinopathy: diagnosis and management. J Am Acad Orthop Surg. 2010; 18: 645-656 [ Links ]
20. Pfahler M, Branner S, Refior HJ. The role of the bicipital groove in tendopathy of the long biceps tendon. J Shoulder Elbow Surg. 1999; 8: 419-424 [ Links ]
21. Refior H, Sowa D. Long tendon of the biceps brachii: Sites of predilection for degenerative lesions. J Shoulder Elbow Surg. 1995; 4 (6): 436-440 [ Links ]
22. Rees J, Wilson A, Wolman R. Current concepts in the management of tendon disorders. Rheumatology. 2006; 45: 508-521 [ Links ]
23. Elser F, Braun S, Dewing C, Giphart J, Millett P. Anatomy, function, injuries, and treatment of the long head of the biceps brachii tendon. Arthroscopy. 2011; 27 (4): 581-592 [ Links ]
24. Patton W, McCluskey G. Biceps tendinitis and subluxation. Clin Sports Med. 2001; 20 (3): 505-529 [ Links ]
25. Neer C. Anterior acromioplasty for the chronic impingement syndrome in the shoulder: a preliminary report. J Bone Joint Surg Am. 1972; 54: 41-50 [ Links ]
26. Churgay C. Diagnosis and Treatment of Biceps Tendinitis and Tendinosis. Am Fam Physician. 2009; 80 (5): 470-476 [ Links ]
27. Clark J, Harryman D. Tendons, ligaments, and capsule of the rotator cuff. Gross and microscopic anatomy. J Bone Joint Surg Am. 1992; 74 (5): 713-725 [ Links ]
28. Godges J. Biceps Brachii Tendon Proximal Rupture. Loma Linda University and University of Pacific Doctorate in Physical Therapy Programs; [ Links ] .
29. Ferry A, Lee G, Murphy R, Romeo A, Verma N. A long-head of biceps tendon rupture in a fast pitch softball player: a case report. J Shoulder Elbow Surg. 2009; 18 (1): 14-17 [ Links ]
30. Tangari M, Carbone S, Gallo M, Campi A. Long head of the biceps tendon rupture in professional wrestlers: treatment with a mini-open tenodesis. J Shoulder Elbow Surg. 2011; 20 (3): 409-413 [ Links ]
31. Cheng N, Pan W, Vally F, Le Roux C, Richardson M. The arterial supply of the long head of biceps tendon: anatomical study with implications for tendon rupture. Clin Anat. 2010; 23: 683-692 [ Links ]
32. Cope M, Ali A, Bayliss N. Biceps rupture in body builders: three case reports of rupture of the long head of the biceps at the tendon-labrum junction. J Shoulder Elbow Surg. 2004; 13: 580-582 [ Links ]
33. Gambill M, Mologne T, Provencher M. Dislocation of the long head of the biceps tendon with intact subscapularis and supraspinatus tendons. J Shoulder Elbow Surg. 2006; 15 (6): 20-22 [ Links ]
34. Friedman D, Dunn J, Higgins L, Warner J. Proximal biceps tendon: injuries and management. Sports Medicine and Arthroscopy Review. 2008; 16 (3): 162-169 [ Links ]
35. Lafosse L, Reiland Y, Baier G, Toussaint B, Jost B. Anterior and posterior instability of the long head of the biceps tendon in rotator cuff tears: a new classification based on arthroscopic observations. Arthroscopy. 2007; 23: 73-80 [ Links ]
36. Pagnani M, Deng X, Warren R, Torzilli P, O?Brien S. Role of the long head of the biceps brachi in glenohumeral stability: a biomechanical study in cadavera. J Shoulder Elbow Surg. 1996; 5: 255-262 [ Links ]
37. Powell S, Nord K, Ryu R. The Diagnosis, Classification, and Treatment of SLAP Lesions. Operative techniques in Sports Medicine. 2012; 20: 46-56 [ Links ]
38. Snyder S, Karzel R, Del Pizzo W, Ferkel R, Friedman M. SLAP lesions of the shoulder. Arthroscopy. 1990; 6: 274-279 [ Links ]
39. Dodson C, Altchek D. SLAP Lesions: An Update on Recognition and Treatment. J Orthop Sports Phys Ther. 2009; 39 (2): 71-80 [ Links ]
40. Nam E, Snyder S. The diagnosis and treatment of superior labrum, anterior and posterior (SLAP) lesions. Am J Sports Med. 2003; 31: 798-810 [ Links ]
41. Burkhart S, Morgan C. SLAP lesions in the overhead athlete. Orthop Clin North Am. 2001; 32: 431-441 [ Links ]
42. Burkhart S, Morgan C. The peel.back mechanism: its role in producing and extending posterior type II SLAP lesions and its effect on SLAP repair rehabilitation. Arthroscopy. 1998; 14: 637-640 [ Links ]
43. Yeh M, Lintner D, Luo Z. Stress distribution in the superior labrum during throwing motion. Am J Sports Med. 2005; 33: 395-401 [ Links ]
44. Dutcheshen N, Reinold M, Gill T. Superior Labrum Anterior Posterior Lesions in the Overhead Athlete: Current Options for Treatment. Operative Techniques in Sports Medicine. 2007; 15 (3): 96-104 [ Links ]
45. Gill H, El Rassi G, Bahk M, Castillo R, McFardland E. Physical examination for partial tears of the biceps tendon. Am J Sports Med. 2007; 35: 1334-1340 [ Links ]
46. Kelly A, Drakos M, Fealy S, Taylor S, O?Brien S. Arthroscopic release of the long head of the biceps tendon: functional outcome and clinical results. American Journal of Sports Medicine. 2005; 33 (2): 208-213 [ Links ]
47. Busconi B, DeAngelis N, Guerrero P. The Proximal Biceps Tendon: Tricks and Pearls. Sports Med Arthrosc. 2008; 16 (3): 187-194 [ Links ]
48. Fisk C. Adaptation of the technique for radiography of the bicipital groove. Radiol Technol. 1965; 37: 47-50 [ Links ]
49. Galasso O, Gasparini G, Benedetto M, Familiari F, Castricini R. Tenotomy versus tenodesis in the treatment of the long head of biceps brachii tendon lesions. BMC Musculoskeletal Disorders. 2012; 13: 205 [ Links ]
50. Armstrong A, Teefey S, Wu T. The efficacy of ultrasound in the diagnosis of long head of biceps tendon pathology. J Shoulder Elbow Surg. 2006; 15: 7-11 [ Links ]
51. Iannotti J, Ciccone J, Buss D. Accuracy of office based ultrasonography of the shoulder for the diagnosis of rotator cuff tears. Journal of Bone and Joint Surgery A. 2005; 87 (6): 1305-1311 [ Links ]
52. Papatheodorou A, Ellinas P, Takis F, Tsanis A, Maris I. US of the shoulder: rotator cuff and nonrotator cuff disorders. Radiographics. 2006; 26 (1): 23 [ Links ]
53. Kask K, Poldoja E, Lont T. Anatomy of the superior glenohumeral ligament. Journal of Shoulder and Elbow Surgery. 2010; 19 (6): 908-916 [ Links ]
54. Chang D, Mohana-Borges A, Borso M, Chung C. SLAP lesions: anatomy, clinical presentation, MR imaging diagnosis and characterization. European Journal of Radiology. 2008; 68 (1): 72-87 [ Links ]
55. Skendzel J, Dines J, Altchek D, Allen A, Bedi A. Diagnosis and Management of Superior Labral Anterior Posterior Tears in Throwing Athletes. Am J Sports Med. 2013; 41: 444-460 [ Links ]
56. Safran M, Abrams G. Diagnosis and management of superior labrum anterior posterior lesions in overhead athletes. Br J Sports Med. 2010; 44: 311-318 [ Links ]
57. Carroll R, Hamilton L. Rupture of biceps brachii. a conservative method of treatment. J Bone Joint Surg Am. 1967; 49: 1016 [ Links ]
58. Burkhead W, Arcand M, Zeman C, Habermeyer P, Walch G. The Shoulder. In Rockwood CA, Matsen FA, Wirth MA, Lippitt SB, editors. The biceps tendon. Philadelphia: PA: Saunders; 2004. p. 1059-1119.
59. Sethi N, Wright R, Yamaguchi K. Disorders of the long head of the biceps tendon. J Shoulder Elbow Surg. 1999; 8: 644-654 [ Links ]
60. Barber F, Field L, Ryu R. Biceps tendon and superior labrum injuries: decision-marking. J Bone Joint Surg Am. 2007; 89: 1844-1855 [ Links ]
61. Sandhu B, Sanghavi S, Lam F. Superior Labrum Anterior to Posterior lesions of the shoulder. Orthopaedics and Trauma. 2011; 25 (3): 190-197 [ Links ]
62. O?Donoghue D. Subluxing biceps tendon in the athlete. Clin Orthop Relat Res. 1982; 26-30 [ Links ]
63. Eakin C, Faber K, Hawkins R, Hovis W. Biceps tendon disorders in athletes. J Am Acad Orthop Surg. 1999; 7: 300-310 [ Links ]
64. Frost A, Zafar M, Maffulli N. Tenotomy versus tenodesis in the management of pathologic lesions of the tendon of the long head of the biceps brachii. Am J Sports Med. 2009; 37: 828-833 [ Links ]
65. Koh K, Ahn J, Kim S, Yoo J. Treatment of biceps tendon lesions in the setting of rotator cuff tears: prospective cohort study of tenotomy versus tenodesis. Am J Sports Med. 2010; 38: 1584-1590 [ Links ]
66. Bradbury T, Dunn W, Kuhn J. Preventing the Popeye deformity after release of the long head of the biceps tendon: an alternative technique and biomechanical evaluation. Arthroscopy. 2008; 24: 1099-1102 [ Links ]
67. Walch G, Edwards T, Boulahia A, Nove-Josserand L, Neyton L, Szabo I. Arthroscopic tenotomy of the long head of the biceps in the treatment of rotator cuff tears: clinical and radiographic results of 307 cases. J Shoulder Elbow Surg. 2005; [ Links ]
68. Gill T, McIrvin E, Mair S, Hawkins R. Results of biceps tenotomy for treatment of pathology of the long head of the biceps brachi. J Shoulder Elbow Surg. 2001; 10: 247-249 [ Links ]
69. Gumina S, Carbone S, Perugia D, Perugia L, Postacchini F. Rupture of the long head biceps tendon treated with tenodesis to the coracoid process: results at more than 30 years. Int Orthop. 2011; 35: 713-716 [ Links ]
70. Hitchcock H, Bechtol C. Painful shoulder: observations on role of tendon of long head of bicpes brachii in its causation. J Bone Joint Surg. 1948; 30: 263-273 [ Links ]
71. Becker D, Cofield R. Tenodesis of the long head of the biceps brachii for chronic bicipital tendinitis: long-term results. J Bone Joint Surg Am. 1989; 71: 376-381 [ Links ]
72. Mazzocca A, Rios C, Romeo A, Arciero R. Subpectoral biceps tenodesis with interference screw fixation. Arthroscopy. 2005; 21: 896 [ Links ]
73. Provencher M, LeClere L, Romeo A. Subpectoral Biceps Tenodesis. Sports Med Arthrosc Rev. 2008; 16: 170-176 [ Links ]
74. Romeo A, Mazzocca A, Tauro J. Arthroscopic biceps tenodesis. Arthroscopy. 2004; 20: 206-213 [ Links ]
75. Klepps S, Hazrati Y, Flatow E. Arthroscopic biceps tenodesis. Arthroscopy. 2002; 20: 206-213 [ Links ]
76. Calvert E, Chambers G, Regan W, Hawkins R, Leith J. Special physical examination tests for superior labrum anterior posterior shoulder tears are clinically limited and invalid: a diagnostic systematic review. Journal of Clinical Epidemiology. 2009; 62 (5): 558-563 [ Links ]
77. Kelly A, Drakos M, Fealy S, Taylor S, O?Brien S. Arthroscopic release of the long head of the biceps tendon: functional outcome and clinical results. American Journal of Sports Medicine. 2005; 33 (2): 208-213 [ Links ]
78. Mazzocca A, Bicos J, Santangelo S, Romeo A, Arciero R. The biomechanical evaluation of four fixation techniques for proximal biceps tenodesis. Arthroscopy: The Journal of Arthroscopic and Related Surgery. 2005; 21 (11): 1296-1306 [ Links ]
79. Gartsman G, Hammerman S. Arthroscopic biceps tenodesis: operative technique. Arthroscopy. 2000; 16: 550-552 [ Links ]
80. Lo I, Burkhart S. Arthroscopic biceps tenodesis using a bioabsorbable interference screw. Arthroscopy. 2004; 20: 85-95 [ Links ]
81. Burns J, Bahk M, Snyder S. Superior labral tears: repair versus biceps tenodesis. J Shoulder Elbow Surg. 2011; 20: 2-8 [ Links ]
82. Pinto M, Snyder S. Slap lesions: Current operative techniques and management. Operative Techniques in Orthopaedics. 2001; 11 (1): 30-37 [ Links ]
83. Boileau P, Parratte S, Chuinard C, Roussanne Y, Shia D, Bicknell R. Arthroscopic treatment of isolated type II SLAP lesions: biceps tenodesis as an alternative to reinsertion. Am J Sports Med. 2009; 37 (5): 929-993 [ Links ]
84. Hsu S, Miller S, Curtis A. Long head of biceps tendon pathology: management alternatives. Clin Sports Med. 2008; 27: 747-762 [ Links ]
85. Ruotolo C, Nottage WM, Flatow EL. Controversial topics in shoulder arthroscopy. Arthroscopy. 2002; 18: 65-75 [ Links ]
Conflito de interesse:
Nada a declarar
Joana Pereira
Faculdade de Medicina da Universidade do Porto
Alameda prof. Hernâni Monteiro
4200 319 Porto
Portugal
Joanapereira16@gmail.com
Data de Submissão: 2014-06-16
Data de Revisão: 2014-09-03
Data de Aceitação: 2014-11-28














