Introdução
A espiroquetose intestinal (EI) é uma causa rara de diarreia crónica bacteriana. É caracterizada pela presença de espiroquetas nas células apicais do epitélio colorretal. Os organismos habitualmente implicados são a Brachyspira aalborgi ou a Brachyspira pilosicoli, sendo que a Brachyspira aalborgi é comensal e a Brachyspira pilosicoli pode ser um patógeno oportunístico. (1
As espiroquetas são um grupo de bactérias genética e morfologicamente distinto; são causas conhecidas de várias doenças humanas, como sífilis, doença de Lyme e leptospirose. (2
A transmissão é feita maioritariamente pela via fecal-oral e, embora esteja descrita uma elevada incidência em indivíduos homossexuais e VIH positivos, a razão desta incidência é ainda desconhecida. Considera-se a possibilidade de a EI ser sexualmente transmissível; no entanto, não é exclusiva deste grupo, havendo casos em adultos heterossexuais e particularmente em crianças, nas quais os sintomas clínicos podem ser mais graves. (3-5
A prevalência da EI parece estar relacionada com as condições socioeconómicas da população, sendo mais comum nos países em desenvolvimento, provavelmente devido à ingestão de água não tratada. (6-7
A infeção por EI pode causar um amplo espetro de sintomas, desde a ausência destes a uma clínica gastrointestinal inespecífica (diarreia crónica aquosa, dor abdominal, hematoquézias e perda ponderal). (1
Esta diversidade pode facilmente ser confundida com outras patologias, podendo haver atraso no diagnóstico e tratamento.
Apresenta-se um caso clínico de EI sintomática numa doente imunocompetente a residir em Portugal.
Descrição do caso
Relata-se o caso de uma utente do sexo feminino, de 63 anos, reformada. Integrada numa família nuclear na fase VIII do ciclo de vida de Duvall e de classe média, segundo a escala de Graffar. Apresenta antecedentes pessoais de excesso de peso, hipertensão arterial, dislipidemia e insuficiência mitral e tricúspide ligeiras. Sem antecedentes familiares de relevo. Medicada com omeprazol 20 mg, nebivolol 5 mg, hidroclorotiazida 12,5 mg, fenofibrato 267 mg e rosuvastatina 10 mg. Sem antecedentes tabágicos ou alcoólicos.
Em janeiro/2021 recorre à consulta de saúde de adultos por queixas de diarreia aquosa intensa com um mês de evolução e com impacto na qualidade de vida. Associadamente refere a ingestão de água do poço e nega a presença de dor abdominal, náuseas, vómitos, perda de peso, melenas ou hematoquézias. Ao exame objetivo apresentava mucosas coradas e hidratadas, hemodinamicamente estável, apirética, abdómen mole e depressível, indolor à palpação, sem defesa. Neste contexto foi-lhe pedido estudo analítico, exame parasitológico das fezes, eletrocardiograma (ECG) e colonoscopia, tendo iniciado tratamento sintomático com loperamida 2 mg 2 vezes por dia e tendo sido feito aconselhamento terapêutico (reforço hídrico e recomendações dietéticas). Na consulta subsequente, após um mês, apresentou os resultados dos exames solicitados, sendo que o estudo analítico não revelou sinais de anemia ou inflamação e o ECG apresentava ritmo sinusal, normocárdico, sem outras alterações de relevo. No exame parasitológico das fezes não se observavam ovos, quistos ou parasitas. A colonoscopia demonstrou áreas focais de erosões aftoides no cólon sigmoide, com mucosa de aspeto congestivo, sem ulceração e hemorroidas internas não congestionadas. Foi considerado o diagnóstico endoscópico de colite segmentar inespecífica de provável etiologia infeciosa. As biópsias realizadas apresentavam, na lâmina própria, ligeiro infiltrado inflamatório de predomínio linfoplasmocitário e com alguns eosinófilos, alguns agregados linfoides reativos e focos de lesão degenerativa ligeira do epitélio de superfície. Em alguns fragmentos havia colonização da superfície epitelial por bactérias com a morfologia típica de espiroquetose intestinal (Figuras 1 e 2).
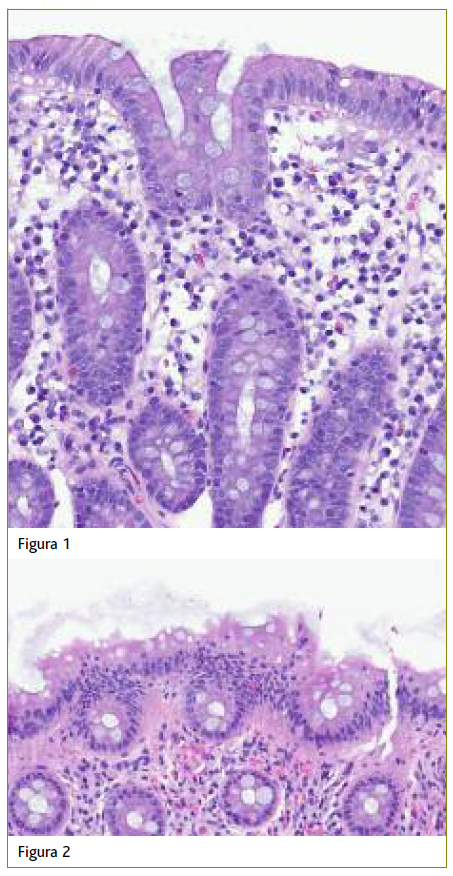
Figuras 1 e 2. Biópsia do cólon corada com hematoxilina-eosina revela microrganismos filamentosos aderentes ao epitélio de superfície dos enterócitos com acentuado bordo luminal.
Em relação aos sintomas referiu melhoria, mas por apresentar episódios ocasionais de diarreia e ter sido diagnosticada com EI, foi medicada com claritromicina 500 mg 12/12 horas e metronidazol 500 mg 6/6 horas durante 10 dias.
Foi solicitado novo estudo analítico com avaliação serológica para o VIH, para excluir causas de imunossupressão, e sífilis. Quando questionada negou relações sexuais de risco.
Regressou à consulta, após um mês, tendo cumprido e tolerado a medicação, com resolução dos sintomas e melhoria franca da qualidade de vida. Apresentava VDRL e serologia VIH negativas e restante estudo analítico sem alterações de relevo.
Comentário
A EI é definida histologicamente como a presença de microrganismos da família da Brachyspiraceace ligadas ao ápice das células do epitélio cólico, pelo que o diagnóstico é realizado através de exame histológico de biópsias colorretais. (2
Na maior parte dos casos, o diagnóstico é acidental durante uma colonoscopia de rastreio. Os achados da colonoscopia não são específicos, uma vez que podem surgir lesões polipoides, áreas eritematosas ou mucosa sem alterações. As características histológicas são típicas e consistem num crescimento de espiroquetas em forma de faixa de cor azul aderente à superfície luminal do cólon, com 3-6 µm de espessura, visualizadas na coloração hematoxilina-eosina. Estes achados são patognomónicos e são referidos como falsa “borda em escova”. A presença de espiroquetas pode ser confirmada através da coloração Warthin-Starry ou polymerase chain reaction (PCR). (1,6 Todo o cólon pode estar envolvido, incluindo o reto. Há estudos que reportaram também envolvimento do apêndice. (8-10
A EI pode ser assintomática, na qual os organismos responsáveis têm uma relação comensal com a flora intestinal, ou sintomática, uma vez que os organismos também podem ter uma forma invasiva e patogénica, em que ocorre invasão do epitélio superficial pelas espiroquetas. (2 Os sintomas mais frequentemente associados são diarreia crónica aquosa, dor abdominal, hematoquézias e perda ponderal. Assim, a severidade da doença pode variar, desde assintomática a rapidamente fatal. (6
De salientar que a EI não está relacionada com espiroquetas não intestinais, como o Treponema pallidum, que causa colite/proctite sifilítica e ocorre em pacientes imunocomprometidos. (1 No entanto, é necessário excluir esta patologia, bem como causas de imunossupressão, como o VIH, e outras causas passíveis de provocar a mesma sintomatologia, como síndroma do intestino irritável, doença inflamatória intestinal, neoplasias colorretais e diarreia infeciosa. A anamnese realizada pelo médico de família assume, desta forma, grande importância na exclusão dos diagnósticos diferenciais.
A decisão para iniciar tratamento depende da apresentação clínica, da severidade dos sintomas e da imunidade do doente. Os doentes assintomáticos e imunocompetentes podem ser clinicamente monitorizados sem qualquer tratamento. (1 Em doentes sintomáticos, o tratamento de eleição é o metronidazol 500 mg 4 vezes ao dia durante 10 dias. (2 Foi também reportado benefício com o uso de outros antibióticos, incluindo clindamicina e macrólidos. (6 Neste caso clínico, dado a doente apresentar sintomatologia com longo tempo de evolução, decidiu-se iniciar tratamento com metronidazol e claritromicina com melhoria clínica.
Atualmente ainda há pouca informação sobre a necessidade de follow-up através da realização de colonoscopia ou de estudo de fezes. (1
Este caso clínico pretende alertar para a existência de uma patologia pouco observada nos cuidados de saúde primários, nomeadamente em imunocompetentes. O médico de família lida com uma variedade de patologias e quadros clínicos inespecíficos, como a diarreia, devendo valorizar a sintomatologia e procurar ativamente sinais de alarme. Para isso é importante ter conhecimentos atualizados sobre as causas de diarreia crónica, meios complementares de diagnóstico, diagnósticos diferenciais e tratamento. É importante que o médico de família conheça e esteja familiarizado com as diferentes etiologias da diarreia crónica e com a gestão de doentes com esta sintomatologia para um correto e atempado diagnóstico e tratamento.















