Introdução
O quisto de Baker, também conhecido por quisto sinovial poplíteo, é o quisto mais frequentemente encontrado na articulação do joelho1 e resulta da acumulação de líquido sinovial na bolsa serosa do músculo semimembranoso. A incidência do quisto de Baker varia entre 5 a 37%2-3 e aumenta com a idade devido à perda de integridade da articulação do joelho. O quisto de Baker associa-se principalmente a patologia intra-articular, como lesões meniscais e patologia inflamatória ou degenerativa, (1,4 mas encontra-se igualmente em joelhos sem patologia concomitante. (4
Quando sintomático, o quisto de Baker apresenta-se de forma indolente como desconforto na fossa poplítea e uma formação oval palpável. Quistos de maiores dimensões podem comprimir estruturas adjacentes, como a artéria e veia poplíteas, causando isquémia ou trombose respetivamente, ou o nervo peroneal, causando neuropatia periférica. (5 A rotura e a disseção do quisto de Baker traduzem-se por uma clínica aguda de dor e edema do joelho e região gemelar. (6
Os autores pretendem relatar um caso clínico de edema unilateral do membro inferior (MI) devido a rotura de quisto de Baker. Pretende-se ainda alertar o médico de família para esta entidade diagnóstica, para importantes achados clínicos e para os diagnósticos diferenciais a ter em conta, de forma a orientar corretamente estes doentes.
Descrição do caso
Doente do sexo masculino com 46 anos, natural do Bangladesh, em Portugal desde há cinco anos, assinalando-se barreira linguística importante. Sem antecedentes pessoais conhecidos, destacando-se hábitos alcoólicos elevados de acordo com o Registo de Saúde Eletrónico e corroborados pelo próprio. Recorreu ao serviço de urgência (SU) por edema da perna direita associado a dor exacerbada pela marcha com cinco dias de evolução. Referia dor na região poplítea direita com irradiação ao tornozelo homolateral de início agudo após passar da posição de sentado para ortostatismo. Negava febre, dispneia, toracalgia, alterações da força muscular ou sensibilidade e traumatismo prévio.
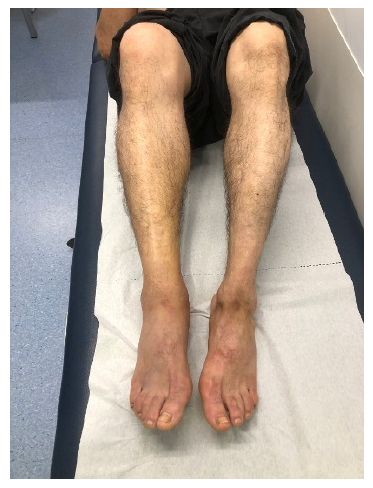
À observação destacava-se edema da perna direita até ao joelho (Figura 1), notando-se a presença de equimoses com diâmetros entre 5 e 10 mm nas regiões maleolares interna e externa e região gemelar. Observava-se também, na fossa poplítea, uma equimose com 10×15 mm (Figura 2). Apresentava agravamento da dor à palpação das regiões poplítea e gemelar direitas e dor na região poplítea à flexão do joelho. Encontrava-se hemodinamicamente estável e apirético. Auscultação cardíaca e pulmonar sem alterações. Sem rubor ou calor locais, sem empastamento gemelar e sinal de Homans negativo (sem dor à flexão passiva e rápida do pé sobre a perna). Mobilização da articulação tibiotársica sem limitação e teste de Thompson, para avaliar rotura do tendão de Aquiles, negativo (presença de flexão plantar aquando da compressão da região posterior da perna com o doente em decúbito ventral e o joelho em extensão sobre a marquesa e o pé não apoiado). Pulsos pediosos e tibiais posteriores palpáveis e simétricos, sem alterações da sensibilidade álgica e força muscular segmentar.
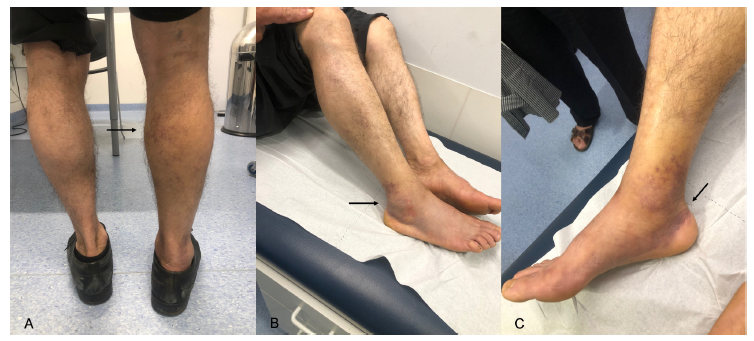
Figura 2 A) Vista posterior: edema maleolar e presença de equimoses na fossa poplítea com 10x15 mm e na região gemelar direita (seta); B) Vista lateral: equimoses na região maleolar externa (seta); C) Vista medial: equimoses na região maleolar interna (sinal do crescente - seta).
Da avaliação analítica realizada sobressaía a elevação dos D-dímeros - 4.277 ng/dL (valor de referência <500 ng/dL). Neste contexto foi solicitada à radiologia uma ecografia de partes moles (Figura 3) dirigida à região poplítea, que revelou um quisto de Baker simples, com 21 mm de maior eixo, associado a discreto edema locorregional difuso. Paralelamente também foi solicitado à cirurgia vascular um estudo eco-Doppler venoso e arterial do MI direito, que documentou normal permeabilidade e compressibilidade dos sistemas venosos superficial e profundo, e traçados trifásicos, de espectro estreito, em ambas as artérias pediosas, respetivamente.
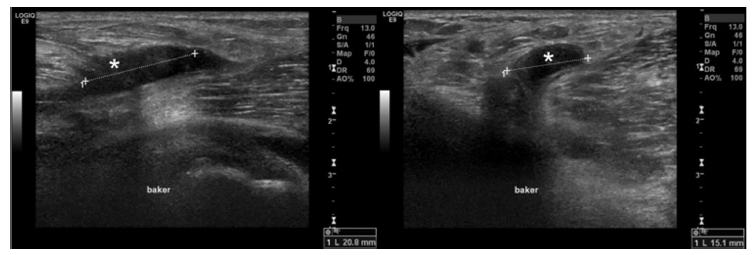
Figura 3 Imagens de estudo ecográfico dirigido à região poplítea direita. Observa-se quisto de Baker simples (*), com 20,8 × 15,1 mm, associado a discreto edema locorregional difuso.
Admitiu-se o diagnóstico de rotura de quisto de Baker, tendo alta com medidas conservadoras e indicação para reavaliação clínica nos cuidados de saúde primários (CSP). Sem novo registo de ida ao SU ou consulta nos CSP quatro meses depois.
Comentário
A rotura do quisto de Baker é uma complicação deste quisto poplíteo, sendo mais prevalente em doentes com patologia inflamatória do joelho. (7 A sua causa não está bem estabelecida, mas pode estar associada ao aumento da pressão intra-articular durante a extensão do joelho e a trauma. (8 São fatores de risco para a sua rotura a existência de uma parede do quisto espessa, maior número de septações internas e a quantidade do derrame articular. (9 No presente caso clínico, a rotura do quisto poplíteo pré-existente poderá ter estado associada à passagem da posição sentada à posição ortostática, sendo que não existia uma história prévia ou queixas que sugerissem a existência de patologia de base ao nível da articulação do joelho.
Ao exame objetivo, a rotura do quisto de Baker pode apresentar-se por edema, dor e equimose do MI, principalmente da região gemelar. O extravasamento de líquido sinovial com conteúdo inflamatório e proteolítico pode traduzir-se por dor à palpação da região gemelar e sinal de Homans positivo. (8 Assim, a sua apresentação pode assemelhar-se à clínica da trombose venosa profunda (TVP), pelo que a rotura de quisto de Baker é também conhecida por pseudotromboflebite. (10-11
A presença de equimose ao nível da região gemelar, na região maleolar e dorso do pé foi primeiramente descrita como sinal do crescente em 1974 por Tibbut e Gunning, (12 devendo ser pesquisado em doentes com edema unilateral do MI, favorecendo a rotura de quisto de Baker. Estes autores sugeriram que este sinal clínico é indicativo de hemorragia intramuscular e consequente descida do líquido até ao tornozelo por ação da gravidade. Apesar de raro, o sinal do crescente não surge na TVP, pelo que este apoia o diagnóstico de hematoma da região gemelar e de rotura recente de quisto poplíteo, como no caso clínico descrito. (8,12-13 A sua causa não é clara, mas pode dever-se à presença de hemorragia no próprio quisto, proveniente da rotura da sua parede, ou decorrente da libertação de enzimas hidro e proteolíticas que iniciam uma resposta inflamatória, que se traduz em hemorragia local por aumento da permeabilidade capilar. (13
Em relação aos meios complementares de diagnóstico, a ecografia de partes moles da fossa poplítea é um exame com boa acuidade diagnóstica na deteção do quisto de Baker. Dado que cerca de 40% dos quistos poplíteos têm extensão para a região gemelar, a sua avaliação também deve ser incluída. (14 A rotura do quisto de Baker é identificada na ecografia de partes moles pela presença de um bordo inferior mal definido, pela terminação cónica em vez da forma arredondada ou pela presença de líquido na região gemelar. (14-15 Porém, apesar de a ecografia ser um exame muito útil no diagnóstico da rotura de um quisto de Baker, pode não conseguir identificá-la em todos os casos. (10,16 É, por isso, fundamental uma elevada suspeição clínica de rotura, pois uma ecografia sem aparente rotura não a permite excluir de forma absoluta. No presente caso clínico, apesar de não ter sido avaliada a região gemelar, a presença de edema locorregional difuso na ecografia aponta no sentido da rotura do quisto de Baker. De salientar ainda que a ecografia é utilizador-dependente, com maior fiabilidade diagnóstica para quistos com dimensões superiores a 2 cm e que, perante uma rotura completa do quisto, este pode não ser identificado no exame de imagem.
Outros diagnósticos diferenciais de edema unilateral do MI passam por linfedema, processos inflamatórios/infeciosos locais e rotura muscular ou tendinosa (e.g., rotura do tendão de Aquiles ou da cabeça medial do músculo gastrocnémio). No presente caso clínico, a ausência de febre e sinais inflamatórios como calor, teste de Thompson negativo, bem como a existência de uma possibilidade diagnóstica mais provável, permitiram excluir os anteriores. A elevação dos D-dímeros foi admitida estar presente no contexto dos hábitos alcoólicos elevados e possível patologia hepática concomitante, bem como pela ocorrência de hemorragia recente pela rotura do quisto. Outra alternativa, neste caso, que poderia justificar a elevação deste marcador de fibrinólise seria a existência de patologia inflamatória da articulação do joelho concomitante. (17
A maioria dos casos de rotura de quisto de Baker é autolimitada, resolvendo espontaneamente com tratamentos conservadores, como a elevação do MI, administração de anti-inflamatórios, aplicação de calor local e realização de ciclos de fisioterapia, de forma a manter a mobilidade do joelho. (1,8 Foram também descritos casos com melhoria sintomática após artrocentese e injeção de corticosteroides. (15 De notar que o início de terapêutica anticoagulante num doente com diagnóstico de rotura de quisto de Baker pode ser nefasta, aumentando o potencial hemorrágico do quisto, podendo levar a uma síndroma compartimental ou a atrofia muscular. (13,18
Cerca de 75% dos doentes que se apresentam com suspeita de TVP no SU têm causas não trombóticas de dor no MI19 e 2 a 6% dos doentes com suspeita de TVP apresentam um quisto poplíteo sintomático. (20 Por um lado, os sintomas e sinais de forma isolada não ajudam no diagnóstico de TVP, como é o caso do sinal de Homans que, caso esteja presente, pode indicar esta situação ou outras, como rotura de quisto de Baker, tornando estas duas entidades indistinguíveis neste contexto. Por outro lado, a existência de critérios que permitem a estratificação de risco de doentes em ambulatório com suspeita de TVP determinam a probabilidade pré-teste da sua ocorrência que, usada em combinação com os resultados de exames não invasivos, como a pesquisa de D-dímeros, orienta na estratégia diagnóstica e terapêutica desses doentes.
Ainda que o caso clínico descrito tenha tido lugar num serviço de urgência, onde estão disponíveis meios complementares de diagnóstico urgentes, indisponíveis na maioria das unidades funcionais dos CSP, este relato de caso realça a importância da suspeição clínica para a rotura do quisto de Baker em doentes com dor e edema unilateral do MI, sobretudo na presença de achados como o sinal do crescente.